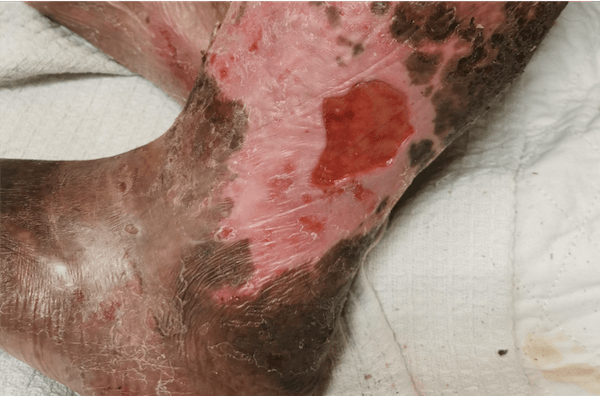
En esta segunda entrega sobre el tratamiento de úlceras vasculares, se profundiza en el control de infecciones, las tecnologías emergentes y las terapias complementarias, manteniendo el enfoque en la efectividad del desbridamiento enzimático
Lugones Editorial©
El futuro de la cicatrización de heridas girará en torno a la atención personalizada, lo que conducirá a tratamientos más efectivos y mejores resultados de curación. Con respecto a las úlceras vasculares, el desbridamiento enzimático con colagenasa se postula como un efectivo y rápido tratamiento que incluso puede realizar el paciente en su casa.
En esta segunda parte, el artículo de Beraja et al. enumera las últimas ideas sobre el microbioma de la herida y los tratamientos antimicrobianos, incluidos los apósitos avanzados y los tensioactivos biofilm, y el potencial de la terapia génica para afecciones complejas como la epidermólisis bullosa.
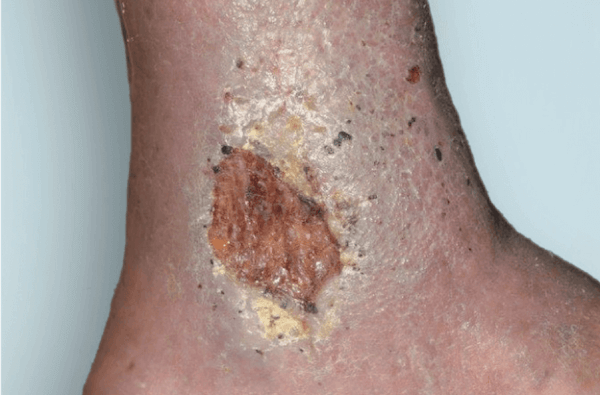
Comprender la composición del microbioma de la piel es vital en el proceso de curación de heridas
Control de infecciones y orientación antimicrobiana
Las heridas crónicas favorecen la colonización microbiana y la formación de biopelículas, lo que aumenta la resistencia a los antibióticos. Los estudios muestran alta prevalencia de bacterias resistentes, incluyendo Pseudomonas aeruginosa, Escherichia coli y Staphylococcus aureus, lo que puede limitar la efectividad de los antibióticos sistémicos y requerir enfoques alternativos.
- Apósitos antimicrobianos de nanopartículas
Los apósitos de plata (AgNP) permiten una liberación controlada de agentes antimicrobianos y son eficaces contra bacterias comunes de heridas infectadas, aunque no benefician heridas limpias y pueden generar resistencia a la plata. Los apósitos de cobre también muestran reducción del área de la herida en algunos casos.
- Apósitos antimicrobianos emergentes
Apósitos como DACC, que atrapan bacterias por interacción hidrofóbica, mejoran la calidad de vida y reducen costos en pacientes con hidradenitis supurativa y otras heridas crónicas. Los apósitos bioeléctricos (BEWD) utilizan estimulación eléctrica para reducir infección e inflamación y han mostrado reducciones significativas en el área de la herida, aunque se requieren más estudios.
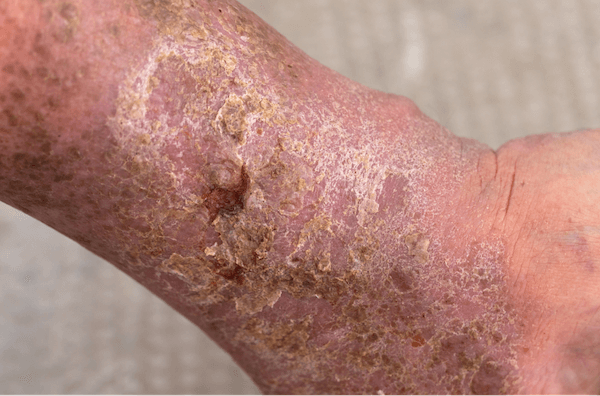
Las heridas crónicas favorecen la colonización microbiana y la formación de biopelículas, lo que aumenta la resistencia a los antibióticos
- Antibiofilm tensioactivos
Los surfactantes antibiofilm, como betaínas y poloxámeros, ayudan a interrumpir la biopelícula y a movilizar residuos celulares, mejorando la eficacia de la limpieza de la herida. Estudios con geles surfactantes han demostrado reducciones importantes de la carga microbiana y mejorías en la curación de úlceras del pie diabético (diabetic foot ulcer, DFU, úlcera venosa de la pierna (venous leg ulcer, VLU), úlcera arterial (arterial ulcer, AU), destacando la importancia de prevenir y controlar biopelículas para optimizar los resultados del tratamiento.

Estudios con geles surfactantes han demostrado reducciones importantes de la carga microbiana y mejorías en la curación de úlceras del pie diabético
Tecnologías avanzadas para el cuidado de heridas
- Productos de matriz celular y acelular
Los productos de matriz celular y acelular (CAMP) incluyen más de 70 opciones, diferenciándose entre celulares, que contienen células vivas, y acelulares, que no. Su elección depende de la evidencia clínica, disponibilidad, costo y requisitos de cobertura de seguro.
Entre los productos celulares, la construcción celular viva de doble capa (BLCC) es la más estudiada y efectiva. En pacientes con VLU difíciles de cicatrizar, el BLCC combinado con compresión logró el cierre completo de casi la mitad de las úlceras a los 6 meses. Su mecanismo actúa transformando la curación crónica en un proceso de reparación aguda y también ha mostrado eficacia en epidermólisis bullosa y pioderma gangrenosum.
Entre los productos acelulares, la mucosa porcina del intestino delgado (PSIS) y la membrana amniótica humana/corión deshidratada (dHACM) han demostrado mejorar significativamente la curación de VLU y DFU, con tasas de cierre de hasta 55-62 % en comparación con los controles. Las aplicaciones semanales de dHACM parecen favorecer una curación más rápida que las quincenales. La membrana placentaria crioconservada también ha mostrado eficacia para DFU, con cierres completos significativamente superiores a los controles.
Además de las heridas crónicas, los CAMP han sido útiles en heridas quirúrgicas agudas, como después de cirugía micrográfica de Mohs, favoreciendo la curación de defectos en párpado, cuero cabelludo y otras áreas con tiempos de recuperación relativamente cortos.
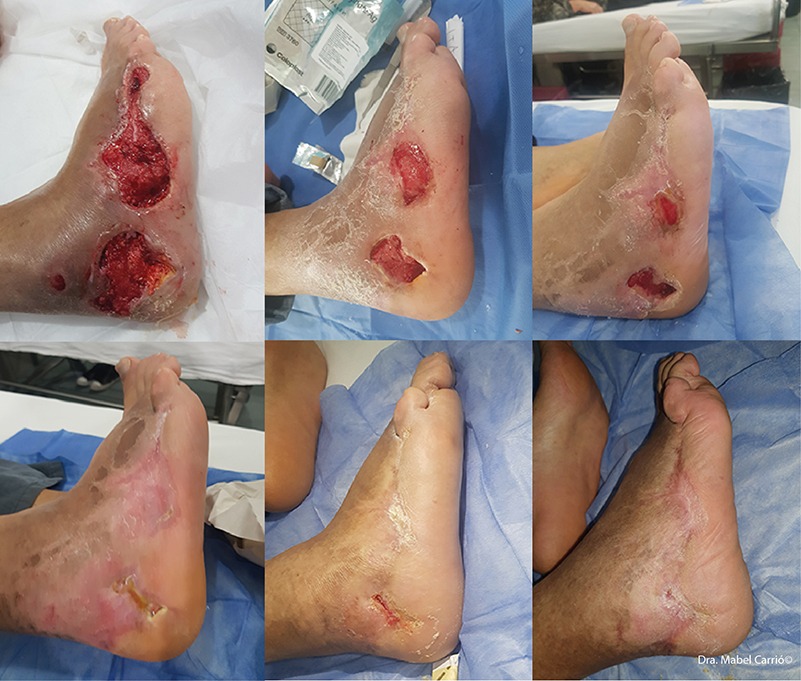
El desbridamiento enzimático, particularmente con colagenasa, ofrece una alternativa versátil y segura para diversas heridas crónicas. Imagen: gentileza Dra. Mabel Carrió
Terapias complementarias
- Terapia celular
La terapia de coágulo de sangre completa autóloga (AWBCT) utiliza la sangre del propio paciente para generar una matriz extracelular provisional. En DFU y heridas quirúrgicas complejas, AWBCT mostró tasas de curación significativamente superiores y reducción rápida del área de la herida, demostrando eficacia especialmente en heridas con ECM comprometida.
La suspensión autóloga de células cutáneas (ASCS) permite aplicar células autólogas mediante “pulverización”, siendo efectiva para VLU, DFU, quemaduras y cicatrices. Mejora la reducción de la superficie de la herida y la calidad de vida, además de permitir cobertura de áreas extensas con mínima toma de piel del paciente.
- Terapia derivada de plaquetas
El factor de crecimiento derivado de plaquetas (PDGF) recombinante, como la becaplermina, acelera la curación de DFU y heridas agudas, aumentando la probabilidad de cierre completo y reduciendo la profundidad de la herida.
El plasma rico en plaquetas (PRP) usa sangre autóloga para potenciar factores de crecimiento, mostrando mejoras significativas en el cierre de heridas diabéticas, venosas o mixtas, y acelerando la recuperación en enfermedades como la pilonidal. Sin embargo, la evidencia es más limitada para VLU y PU.
- Terapias de exosomas
Los exosomas, vesículas extracelulares derivadas de células madre mesenquimales u otras fuentes, favorecen la proliferación, remodelación y control de la inflamación en la cicatrización de heridas. Aunque prometedores, la variabilidad de dosis, métodos de aislamiento y regulación clínica limita su aplicación actual, requiriendo mayor investigación.
- Terapia de luz de bajo nivel (LLLT / PBM)
La LLLT utiliza láser o LED para estimular la actividad celular mediante aumento de ATP, mejorando la curación de DFU y heridas crónicas. Los parámetros de longitud de onda, potencia y densidad de energía son clave, y dispositivos domésticos han mostrado eficacia en la reducción de área de la herida y la inflamación.
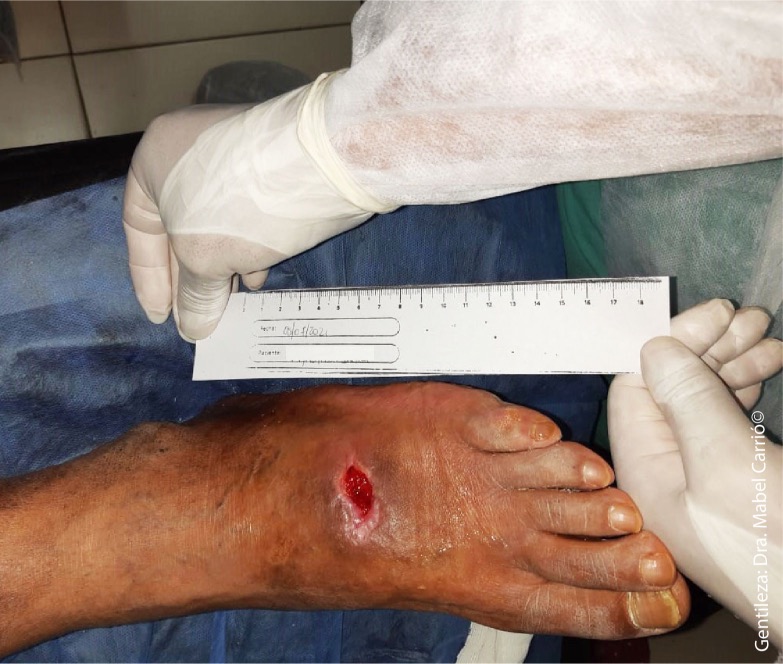
Los dermatólogos deben centrarse en la preparación del lecho de la herida utilizando el esquema TIME para maximizar la curación y mejorar el éxito de los productos de matriz celular y acelular. Imagen: gentileza Dra. Mabel Carrió
- Terapia de estimulación eléctrica (EST)
La EST aplica corrientes controladas para imitar señales eléctricas naturales, mejorando flujo sanguíneo, oxigenación, contracción de heridas y actividad de fibroblastos. FREMS y otras modalidades han demostrado reducción significativa de tamaño de úlceras y dolor en VLU, siendo útiles en pacientes crónicos o no quirúrgicos.
- Terapia de ondas de choque extracorpóreas (ESWT)
La ESWT utiliza ondas acústicas radiales o enfocadas para estimular la reparación tisular. Estudios en quemaduras y DFU mostraron curación más rápida y mayor tasa de cierre con efectos adversos menores y transitorios, sugiriendo un beneficio para heridas agudas y crónicas.
El papel de la terapia génica en la epidermólisis bullosa
En mayo de 2023, la FDA aprobó beremagene geperpavec (B-VEC), una terapia genética vectorial no replicante del virus del herpes simple-1 para tratar heridas en pacientes de 6 meses o más con epidermólisis bullosa (EB) distrófica debido a mutaciones en la cadena alfa 1 del colágeno tipo VII.
B-VEC suministra colágeno normal de tipo VII a las heridas en forma de mezcla de gel, promoviendo la formación de fibrillas de anclaje. En un ensayo de fase III con 31 participantes, el 67 % de las heridas tratadas con B-VEC se cerraron completamente después de 26 semanas, en comparación con el 22% de placebo. Los avances en terapias dirigidas similares pueden conducir a nuevas opciones de tratamiento para la cicatrización de heridas.
Conclusiones
La cicatrización de heridas en dermatología está avanzando rápidamente a través de nuevos enfoques y una comprensión más profunda de la microbiología de heridas. Al adoptar los últimos avances, los dermatólogos pueden mejorar los resultados de las heridas y la curación de los pacientes.
La investigación en curso y la aplicación clínica serán clave para abordar los desafíos de las heridas y mejorar la calidad de la atención, con el futuro de la cicatrización de heridas centrado en la atención personalizada para tratamientos más efectivos y mejores resultados de recuperación.
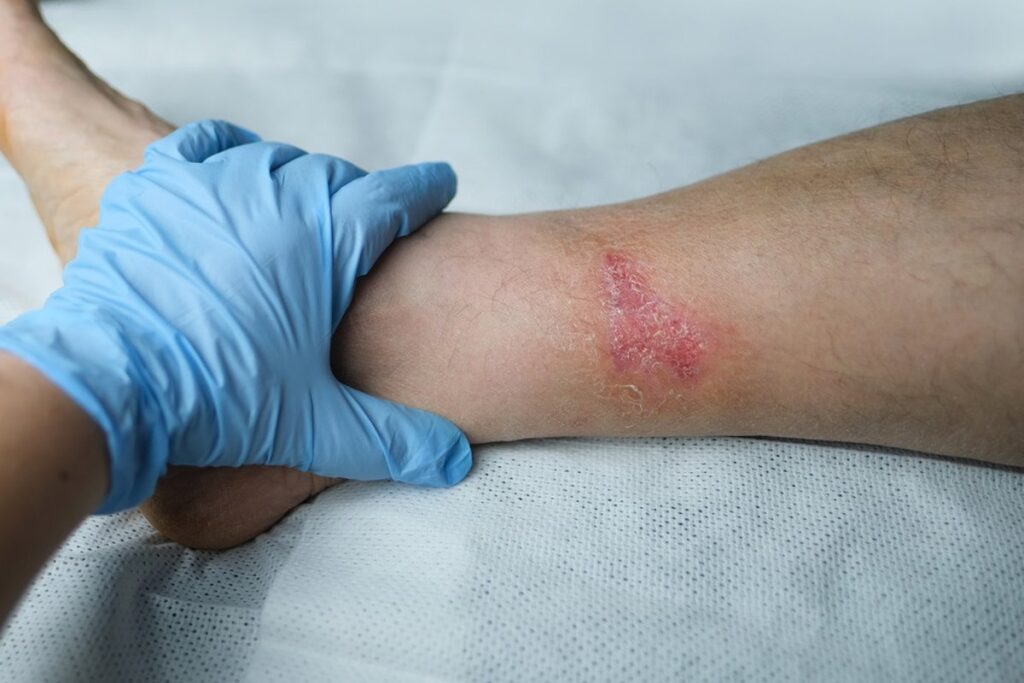
La cicatrización de heridas en dermatología está avanzando rápidamente a través de nuevos enfoques y una comprensión más profunda de la microbiología de heridas
Úlceras y desbridamiento enzimático
Fuente
Beraja GE, Gruzmark F, Pastar I, Lev-Tov H. What’s new in wound healing: treatment advances and microbial insights. American Journal of Clinical Dermatology 2025;26.