Entre sus beneficios, el monitoreo continuo de glucosa aporta información dinámica del estado metabólico, con una reducción significativa en la aparición y gravedad de las hipoglucemias
Lugones Editorial©
La última década se ha destacado por los importantes avances en el progreso de nuevas tecnologías para pacientes con diabetes mellitus (DM). El desarrollo del monitoreo continuo de glucosa es innegable, incluso se ha convertido en una herramienta educativa para las personas con DM, su entorno y el equipo de salud al posibilitar un ajuste dinámico del tratamiento, prevenir complicaciones agudas y mejorar la calidad, entre otros beneficios.
Las innovaciones han estado orientadas principalmente a reducir el impacto que genera la ocurrencia de hipoglucemias y disminuir la carga de la enfermedad colaborando en la toma diaria de decisiones.
En este sentido, el monitoreo continuo de glucosa es una herramienta que ha experimentado un importante avance, al aportar información dinámica del estado metabólico en los pacientes y permitir la toma de decisiones, demostrado por un control metabólico estable, menores excursiones glucémicas y una reducción significativa en la aparición y gravedad de las hipoglucemias.

La educación diabetológica es el pilar para mejorar la calidad de vida, reducir la carga de la enfermedad y disminuir las excursiones glucémicas agudas
¿Quiénes se benefician con el uso del monitoreo continuo de glucosa?
- El monitoreo continuo de glucosa (MCG) se recomienda para todos los individuos con hipoglucemia problemática (dos o más episodios de hipoglucemia severa en un año, pérdida completa de los signos de alarma frente a una hipoglucemia, >2 episodios/semanal de hipoglucemia asintomática que altere la vida diaria, miedo extremo a la hipoglucemia).
- Se recomienda a todas las personas con DM tratadas con terapia intensiva de insulina, definida como 3 o más inyecciones de insulina al día, o el uso de una bomba de insulina.
- Se recomienda el MCG en niños/adolescentes con diabetes tipo 1 (DM1).
- El MCG se recomienda para embarazadas con DM1 y diabetes tipo 2 (DM2) tratadas con terapia intensiva de insulina. Se aconseja el MCG para mujeres con DM gestacional (DMG) en tratamiento con insulina.
- El MCG puede recomendarse para individuos con DM2 tratados con una terapia de insulina menos intensiva.
¿Cuándo se prefiere un método de monitorización continua de la glucosa sobre el otro?
La monitorización continua de la glucosa en tiempo real (MCGtr) debe recomendarse sobre el intermitente o flash(MCGi) a las personas con hipoglucemia problemática, que requieran alarmas/alertas predictivas (hipoglucemias problemáticas: dos o más episodios de hipoglucemia severa en un año, pérdida completa de los signos de alarma frente a una hipoglucemia, >2 episodios/semanal de hipoglucemia asintomática que altere la vida diaria, miedo extremo a la hipoglucemia).

El monitoreo continuo de glucosa se recomienda para embarazadas con diabetes tipo 1 y 2 tratadas con terapia intensiva de insulina
¿Cuál es el enfoque eficaz para interpretar los datos del MCG?
El perfil ambulatorio de glucosa (PAG) puede utilizarse para evaluar el estado glucémico en personas con DM. Cuando se utiliza el PAG, se recomienda un enfoque sistemático para interpretar los datos del MCG.
En base a las evidencias disponibles, consensos y recomendaciones de expertos internacionales publicados recientemente, el Comité de Innovación de la Sociedad Argentina de Diabetes concluye que el MCG, tanto en tiempo real como intermitente y el uso sistemático de la información brindada (PAG), es una herramienta fundamental de gran utilidad para el control metabólico, con disminución de hipoglucemias problemáticas y reducción de la variabilidad glucemia en pacientes que utilizan una terapia intensiva con insulina, tengan DM1, DM2 y/o embarazadas.
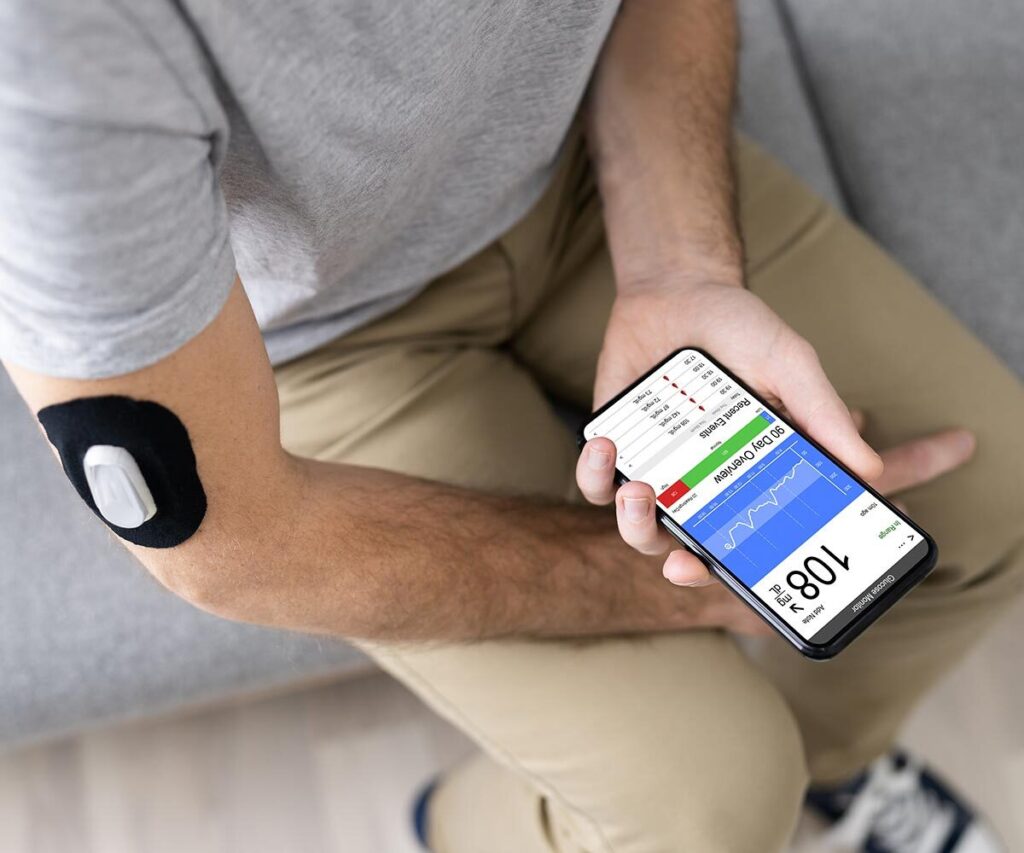
El perfil ambulatorio de glucosa puede utilizarse para evaluar el estado glucémico en personas con diabetes
Interpretación del PAG
- Estadísticas y objetivos de glucosa en el PAG. Porcentaje de tiempo MCG activo: horas de datos recopilados por el MCG, divididos por el número de horas en el informe, ideal más de 70% del tiempo del día (tiempo de uso del sensor >70% en 14 días o 100% en 10 días [MCGit]; >70% en 7 días [MCGrt]).
- Tiempos en rango y objetivos de glucosa: horas/minutos por día (Gráfico)
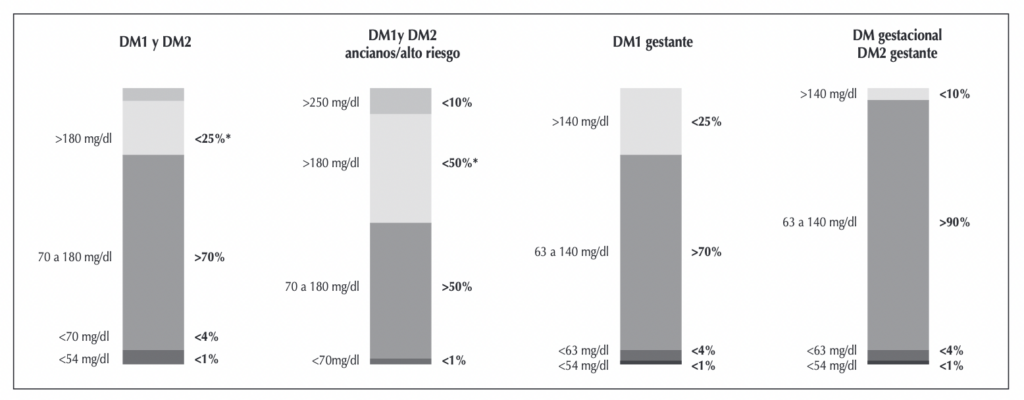
Gráfico: Tiempos en rango y objetivos de glucosa para diabetes mellitus tipo 1 y tipo 2, adulto mayor y mujeres embarazadas.
- Glucosa (media mg/dl). Promedio de todos los valores de glucosa en el período de tiempo que se realiza el análisis. Valor esperado para un GMI (glucose management indicator; indicador de gestión de la glucosa) <7% <154 mg/dl (promedio general).
- GMI%. Calculado a partir de la glucosa promedio; estima A1c. Valor esperado <7% (objetivo a individualizar según el paciente).
- Variabilidad de glucosa%. Nivel de dispersión de los valores de glucosa alrededor de la media. Se obtiene al dividir DE/media x100. Valor esperado <36% (objetivo a individualizar según el paciente)
Perfil de glucosa
Los perfiles de glucosa diarios se combinan para crear una imagen de un día (24 horas, h). Idealmente, las líneas permanecerían dentro del área delineada en verde (rango objetivo). La línea gris oscura representa la mediana, la franja gris intermedio es el percentil 25 a 75 de las concentraciones de glucosa, y la franja gris claro refiere a los valores entre el percentil 10 y 90.
Perfiles de glucosa diarios
Cada cuadro es el patrón de glucosa de un solo día. Si las lecturas están:
- Por encima del área sombreada-amarillo (alto).
- Debajo del área sombreada-rojo (bajo).
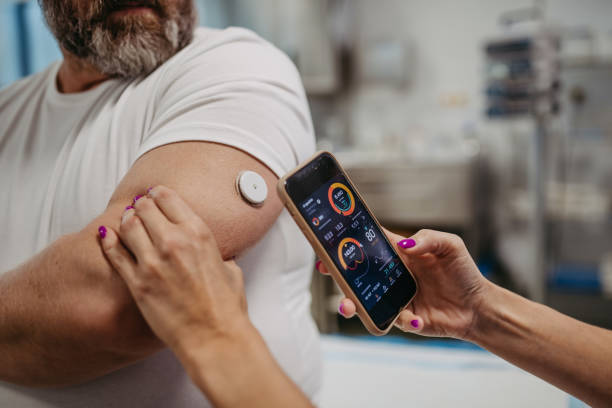
Ante valores de glucosa menores a 70 mg/dl, se recomienda disminuir un 10% la basal y un 20% si fuesen menores a 54 mg/dl
Instrucciones para interpretar los datos del PAG y mitigar hipoglucemias
- Paso 1. Compruebe que los datos sean adecuados (>70% de capturas del sensor en 14 días o 100% en 10 días). Lo ideal son 14 días y no más de 21 días.
- Paso 2. Busque patrones de niveles bajos de glucosa en el PAG. Si la línea del percentil 10 está por debajo de 54 mg/dL, tome medidas inmediatas para reducir la hipoglucemia. Si la línea del percentil 10 se sitúa entre 69 y 54 mg/dL, considere la posibilidad de realizar cambios terapéuticos para reducir la hipoglucemia.
- Paso 3. Observe las vistas diarias separadas para verificar los patrones de glucosa baja.
- Paso 4. Revise las horas habituales para levantarse y acostarse, para las comidas de la mañana, del mediodía, de la noche y para la actividad física. Tener en cuenta los factores de riesgo de hipoglucemia como: disminución del aporte de glucosa, incremento en la actividad física (en especial si no fue planeada), administración de insulina o fármaco hipoglucemiante a dosis altas, insuficiencia renal o hepática, objetivos glucémicos muy bajos, ingesta de alcohol sin comida.
- Paso 5. Evaluar la dosis de insulina basal. Siempre tener en cuenta dos aspectos fundamentales: cantidad de insulina total diaria según peso (requerimientos del paciente), y la relación entre insulinoterapia basal y el bolo (idealmente no más del 50/50); revise siempre esto antes de hacer ajustes de la basal para entender en qué contexto está con el paciente. Es necesario identificar los momentos de ayuno alimentario más prolongados (al menos 8 h) que pueden ser alguno de los siguientes: a) período nocturno tardío (4 a 8 am); b) período diurno en que el paciente saltea alguna comida (es frecuente observar que habitualmente los pacientes saltean el almuerzo o la merienda).

Se recomienda el monitoreo continuo de glucosa en niños/adolescentes con diabetes tipo 1
- Paso 6. Evaluar la dosis de insulina prandial. Para evaluar y corregir las dosis prandiales de insulina, considerar la relación insulina/gramos de carbohidratos (CHD), el índice de sensibilidad a la insulina, y recomendar al paciente ver la tendencia que tendrá la glucosa en los próximos 30 minutos que se expresa por un código de flechas. Si partiendo de normoglucemia llega a hipoglucemia, evaluar subir ratio CHD 10 a 20 %. Si corrigiendo desde hiperglucemia sin contar CHD llega a hipoglucemia, evaluar subir el índice de sensibilidad 10 a 20%.
- Paso 7. Acordar un plan de acción con el paciente. Revisar sobre todo correcciones previas, relación entre basal y bolo, correcciones superpuestas dentro de las 2 h de un bolo previo, actividad física no calculada en el bolo. Cuando trate un patrón de hiperglucemia, mire por lo menos 12 a 18 h más allá del momento de la hiperglucemia que piensa tratar. Si los niveles de glucosa son de 70 mg/dL o inferiores como patrón, sea conservador al realizar la corrección.
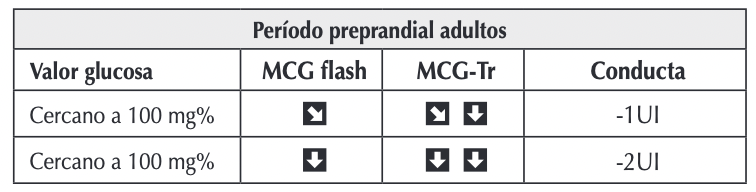
Tabla: Ajustes terapéuticos según las tendencias y el valor glucémico en el período prepandial en adultos
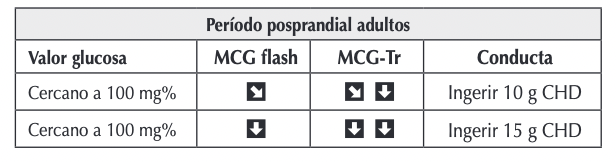
Tabla: Ajustes terapéuticos según las tendencias y el valor glucémico en el período posprandial en adultos con un IS estandarizado en un promedio de 1/50
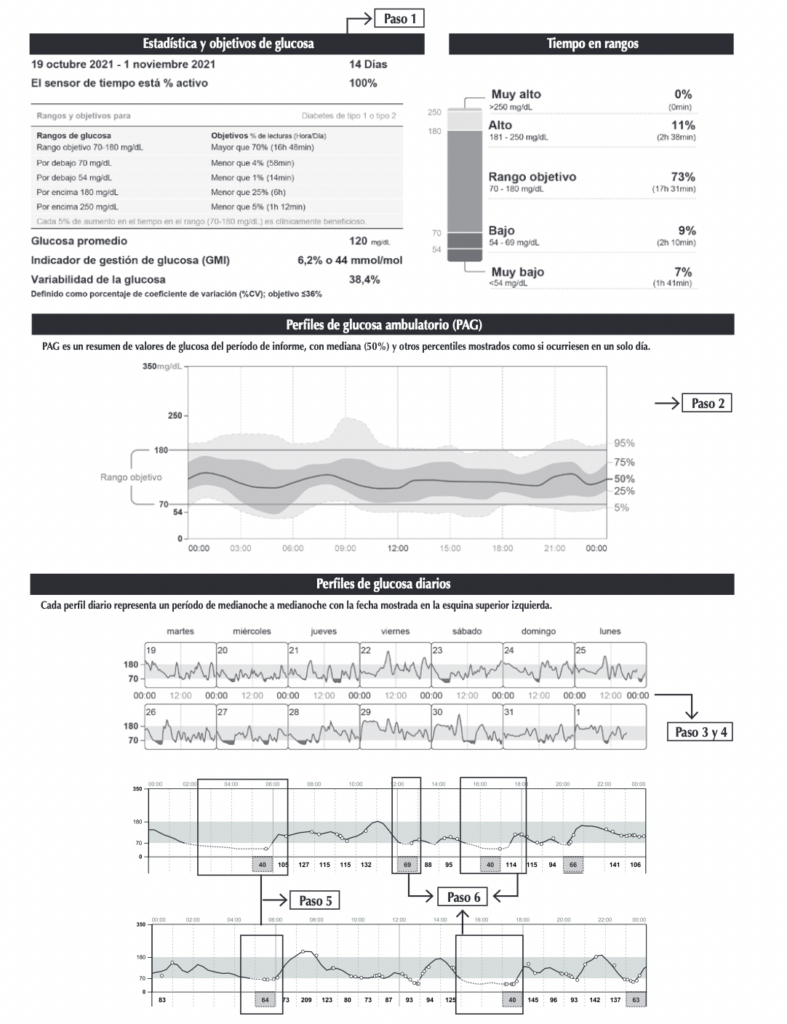
Gráfico: Instrucciones para interpretar los datos del perfil ambulatorio de glucosa y mitigar hipoglucemias
El monitoreo continuo de glucosa aporta información dinámica del estado metabólico en los pacientes y permite la toma de decisiones
Beneficios del monitoreo continuo de glucosa
Fuente
Carnero R, Saleme A, Lequi L, et al. Estrategias para mitigar hipoglucemias y variabilidad glucémica. Rev Soc Arg Diab 2022;56(2Sup):23-28.