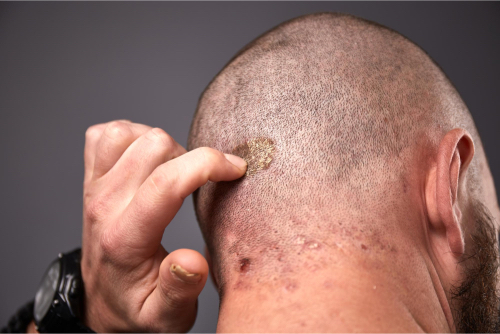
La dermatitis seborreica se manifiesta de manera diversa en diferentes áreas del cuerpo y puede presentarse en múltiples ubicaciones. Sus tratamientos actualmente disponibles
Lugones Editorial©
La dermatitis seborreica es una enfermedad inflamatoria común de la piel que presenta una morfología papuloscamosa en áreas ricas en glándulas sebáceas, particularmente el cuero cabelludo, la cara y los pliegues corporales. Su tratamiento varía según la edad del paciente, y la distribución y gravedad de la afección.
Existen dos variantes de la dermatitis seborreica (DS): la DS infantil (DSI) y la DS adulta (DSA).
- Los bebés suelen verse ampliamente afectados por la DS, que a menudo aparece como escamas firmes y grasientas en la corona y las regiones frontales del cuero cabelludo que pueden causar ansiedad parental significativa. La DSI ocurre durante los primeros 3 meses de vida; es leve, autolimitante y, en la mayoría de los casos, se resuelve espontáneamente en el primer año de vida.
- Por su parte, la DSA se caracteriza por un patrón de enfermedad recidivante y remisante, y ocupa el tercer lugar detrás de la dermatitis atópica y de contacto por su potencial para perjudicar la calidad de vida de los pacientes.
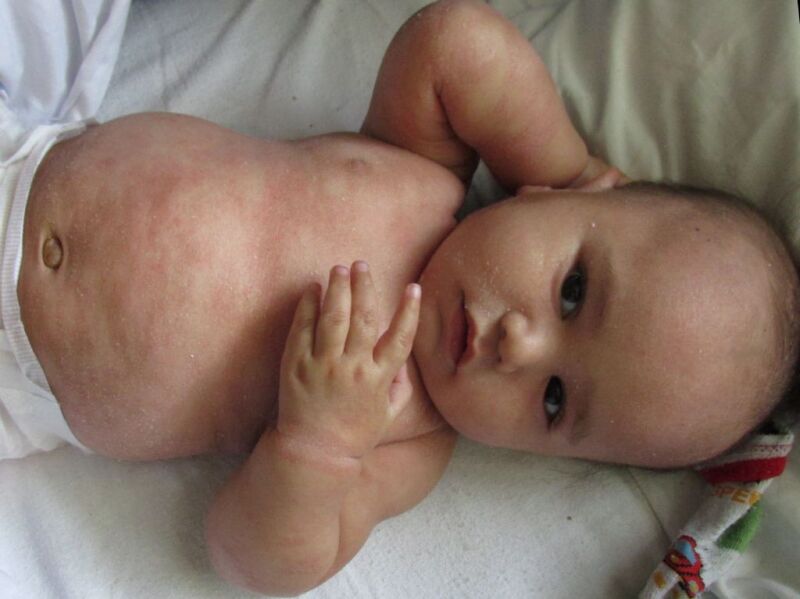
La dermatitis seborreica infantil ocurre durante los primeros 3 meses de vida y en la mayoría de los casos se resuelve espontáneamente en el primer año de vida
Acerca de la dermatitis seborreica
La DS es una enfermedad cutánea papuloscamosa común que ocurre predominantemente en la infancia y la mediana edad, exhibiendo distintas variaciones en estos grupos de edad.
Caracterizada por pápulas y placas de color salmón foliculocéntricos con una fina escama blanca y una corteza amarillenta (a menudo descrita como una corteza grasa de escamas), la DS se manifiesta de manera diversa en diferentes áreas del cuerpo y puede presentarse en múltiples ubicaciones.
Debido a que a menudo se parece a otras dermatosis, la DS requiere una diferenciación precisa. En particular, las superficies flexibles suelen mostrar una escala menor, con márgenes mal definidos.
Existen múltiples factores asociados con el desarrollo de la DS, y su naturaleza dispar ha generado diversas propuestas en relación a su causa y patogénesis. El inicio de la DS parece relacionarse con la interacción de la flora cutánea microscópica normal (especialmente Malassezia spp.), la composición de los lípidos en la superficie de la piel y la susceptibilidad individual. Ni el nivel de sebo producido ni la cantidad de levadura parecen ser factores significativos.
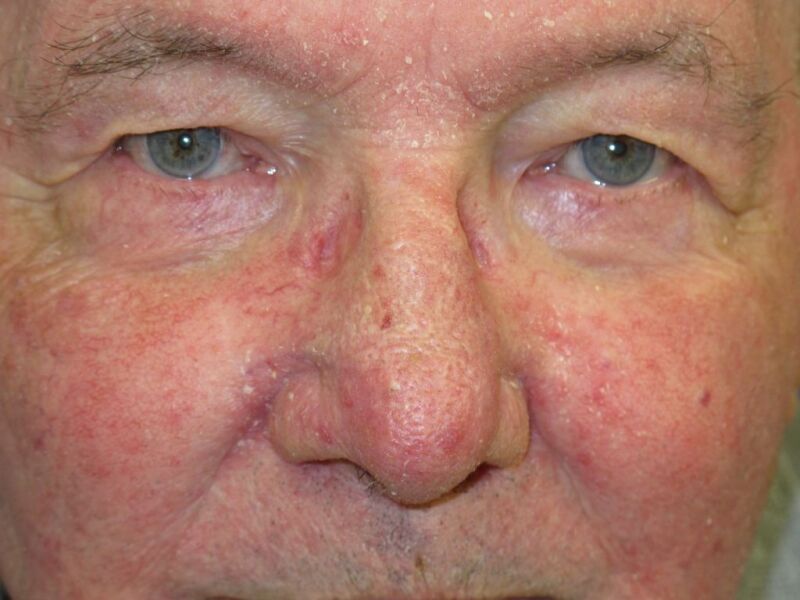
La dermatitis seborreica se manifiesta de manera diversa en diferentes áreas del cuerpo y puede presentarse en múltiples ubicaciones
Epidemiología
La prevalencia mundial de la DS es de aproximadamente el 5%, pero la mayor parte de su variante no inflamatoria, la caspa, probablemente esté más cerca del 50%. La DS afecta a todos los grupos étnicos en todas las regiones a nivel mundial. Su prevalencia es bimodal, con un pico en los primeros 3 meses de vida y desde la adrenarquia hasta un segundo pico después de la cuarta década.
Factores de riesgo
- Edad.
- Sexo masculino.
- Aumento de la actividad de la glándula sebácea.
- Inmunodeficiencia, incluyendo linfoma, trasplante renal y VIH-SIDA.
- Enfermedades neurológicas y psiquiátricas (enfermedad de Parkinson, Alzheimer, depresión mayor, disfunción autonómica).
- Exposición al tratamiento farmacológico (antagonistas de la dopamina, inmunosupresores, litio).
- Baja humedad en el ambiente y baja temperatura ambiente.
Fisiopatología
- Los mecanismos propuestos para la patogénesis de la DS incluyen:
- Interrupción de la microbiota de la piel.
- Una reacción inmune deteriorada a Malassezia spp. asociada con una respuesta disminuida de las células T y la activación del complemento.
- La mayor presencia de ácidos grasos insaturados en la superficie de la piel.
- Interrupción de los neurotransmisores cutáneos.
- Desprendimiento anormal de queratinocitos.
- Trastornos de la barrera epidérmica asociados con factores genéticos.
- El papel de Malassezia spp. también incluye la degradación del sebo y el consumo de ácidos grasos saturados, interrumpiendo el equilibrio de lípidos en la superficie de la piel. Otra evidencia de la participación de Malassezia spp. incluye su aislamiento de lesiones de SD y la resolución significativa de SD con tratamiento antifúngico.
Histopatología
La dermatopatología de la DS es inespecífica, pero la epidermis superficial e infundibular suele mostrar un infiltrado perivascular superficial de linfocitos, acantosis, espongiosis focal y paraqueratosis focal. La “paraqueratosis del hombro” se refiere a la acumulación de escamas y costras alrededor de la ostia infundibular, que se aprecia en los pacientes. Malassezia spp. puede estar presente en el estrato córneo.
La progresión histológica de la DS aguda a crónica muestra característicamente una transición de espongiosis a hiperplasia psoriasiforme y el desarrollo de un infiltrado linfocítico liquenoide. La DS grave suele asociarse con necrosis de queratinocitos, destrucción focal de la interfaz y leucocitoclasia.
La dermatopatología de la dermatitis seborreica es inespecífica
Lesiones
La distribución de las lesiones es la característica clínica más importante de la DS, que aparecen en áreas donde la piel es rica en glándulas sebáceas, especialmente en el cuero cabelludo y la cara.
La DSI es generalmente asintomática, pero la dermatitis atópica con frecuencia coexiste. Por otro lado, el prurito es común en la DSA, especialmente con lesiones en el cuero cabelludo, y los pacientes informan regularmente de quemaduras, pero generalmente no hay antecedentes de dermatitis atópica.
La forma más leve de DS es una variante no inflamatoria comúnmente llamada pityriasis capitis. Afecta al cuero cabelludo y a la “región de la barba”, y se asocia con el desprendimiento de pequeñas escamas de piel de color claro, a menudo vistas en un fondo de ropa oscura como “caspa”.

La variante pityriasis capitis afecta al cuero cabelludo y a la “región de la barba”
- Dermatitis seborreica de adultos. La cara, el cuero cabelludo y el pecho son los sitios más comúnmente involucrados en la DSA, con alrededor del 88%, 70% y 27% de los casos desarrollando lesiones en estas áreas, respectivamente. En la cabeza y el cuello, la DS es característicamente simétrica e involucra el tercio central de la cara, incluida la región malar, el centro de la frente, las cejas (especialmente sus aspectos mediales), el área postauricular y el canal auditivo externo. Es clave diferenciar la psoriasis de la DS en los adultos
- Dermatitis seborreica infantil. La DSI generalmente aparece en la segunda semana de vida y tiende a durar de 4 a 6 meses. Puede estar presente en la misma distribución facial que la DSA, la región del pañal, los pliegues de la piel del cuello y las axilas. La erupción generalmente no pica ni es dolorosa, y los bebés parecen contentos, pero los padres pueden estar angustiados.

La dermatitis seborreica infantil generalmente aparece en la segunda semana de vida y tiende a durar de 4 a 6 meses
Tratamientos
El enfoque para tratar la DS varía según la edad del paciente y la distribución y gravedad de la afección. Un formulario típico debe incluir antifúngicos, queratolíticos, antipruríticos y antiinflamatorios (costeroides tópicos e inhibidores de la calcineurina). Además, la rotación del tratamiento puede ser más efectiva y asociada con menos reacciones adversas que la persistencia con la monoterapia.
- Para el tratamiento de la DS del cuero cabelludo y sin cuero cabelludo, la evidencia apoya el 1% a 2% de ketoconazol tópico, 1% de ciclopirox, 1% de piritiona de zinc al 1% e hidrocortisona al 1%.
- Los champús suelen contener combinaciones de agentes como alquitrán de pino o de hulla (antiprurético/queratolítico), ácido salicílico (queratolítico), azufre (antimicrobiano/queratolítico) y sulfacetamida (antiinflamatorio/antibacterial). El paciente puede aplicarlos en las regiones del cuero cabelludo y no del cuero cabelludo y lavarlos después de 5 a 10 minutos. Dada la falta de datos de seguridad y eficacia para informar dicho tratamiento, se debe tener cuidado al usar ácido salicílico tópico, selenio o zinc para tratar la DSI.
- El tratamiento oral debe considerarse para la enfermedad generalizada o refractaria, y el estándar de atención utiliza las propiedades antifúngicas y antiinflamatorias del ketoconazol, el itraconazol y el fluconazol.

Discutir las buenas prácticas generales de cuidado de la piel, incluido el uso de un sustituto del jabón y la hidratación adecuada, es esencial
Formulario típico
- Cremas, untadas y lociones tópicas. 2% de ácido salicílico + 2% de azufre en crema de sorboleno o ungüento emulsionante. Crema de ketoconazol al 2%. 1% de clotrimazol + 1% de crema de hidrocortisona. 10% de sulfacetamida + 5% de loción de azufre. Loción dipropionato de betametasona al 0,05%. Ungüento de tacrolimus al 0,03% y al 0,1%.
- Champús. 1% de piritiona de zinc. 1% a 0,5% sulfuro de selenio. 2% de ketoconazol. 1% ciclopirox. 5% de alquitrán de hulla + 2% de ácido salicílico. 0,1% y 0,03% de tacrolimus.
- Medicación oral. Itraconazol, fluconazol y terbinafina.
Conclusiones
- En primer lugar, es clave realizar el diagnóstico diferencial de la DS respecto de otras enfermedades.
- Con respecto a las complicaciones, la DS suele tomar un curso benigno, y las complicaciones graves son muy raras.
- En relación a la DSI, la educación de los padres es útil para aliviar la ansiedad asociada con la enfermedad. En el caso de la DSA, la educación del paciente requiere enfatizar que no hay cura, pero la condición puede ser bien controlada y manejada principalmente en el hogar.
- Los profesionales deben tener en cuenta el impacto de la DS en el funcionamiento psicosocial y la calidad de vida, y recordar que puede acompañar a una enfermedad neurológica o psiquiátrica.
- Nuevas pruebas sugieren que la dieta puede desempeñar un papel en la DS, con una alta ingesta de fruta asociada con un 25% menor de riesgo de DS, mientras que una dieta “occidental” se asió con un 47% más de riesgo de DS.

Para abordar la dermatitis seborreica, es clave realizar el diagnóstico diferencial respecto de otras enfermedades
Dermatitis seborreica: tratamientos
Fuente
Tucker D, Masood S. Seborrheic dermatitis. StatPearls 2024.