Primera parte de un trabajo que describe las generalidades del prurito, su clasificación y los posibles diagnósticos
Lugones Editorial©
El prurito es el síntoma más frecuente asociado a enfermedades dermatológicas y sistémicas. Su diagnóstico es clínico, aunque en ocasiones resulta necesario realizar pruebas complementarias para identificar o confirmar el origen.
El prurito se define como una sensación somática desagradable e incómoda, donde existe un importante componente sensorial, emocional y motivacional que dirige y regula una conducta irresistible hacia el rascado.
El 78% de los pacientes mayores de 65 años presenta prurito, el 87% de los pacientes con dermatitis atópica y el 84% de quienes tienen psoriasis
Clasificación
El prurito crónico es aquel cuya duración es mayor de 6 semanas. A continuación, se detallan los distintos tipos:
| Neurogénico: inducido por mediadores pruritógenos e inflamatorios (peptidérgicos y no peptidérgicos), en ausencia de daño neuronal. Los linfocitos Th2 parecen jugar un papel relevante en el desarrollo y mantenimiento del prurito |
| Neuropático: representa el 8% del total de casos de prurito crónico, donde el daño neuronal directo afecta tanto a la integración como a la transmisión de la pruritocepción periférica y central. Muchos de estos pacientes asocian dolor. Son causas la neuralgia postherpética, síndromes de atrapamiento (notalgia parestésica, prurito braquiorradial, meralgia parestésica), masas en el SNC, degeneración de fibras nerviosas (diabetes mellitus, alcohol, quimioterapia), enfermedad de Fabry, o la neuropatía de fibra pequeña. Suele asociar una disminución de la densidad de fibras nerviosas en la epidermis |
| Pruritoceptivo: activación de fibras sensoriales aferentes por pruritógenos en la piel. Puede estar desencadenado por irritantes externos o enfermedades inflamatorias cutáneas |
| Psicógeno: existe un origen psicosomático o psiquiátrico. Fobias, trastorno obsesivo-compulsivo, enfermedades psicóticas (CIE-10 F54 recoge el prurito psicógeno dentro de otros trastornos somatomorfos). El prurito psiquiátrico tiene una prevalencia del 32% de los pacientes, donde el cuero cabelludo es la zona más frecuente |
Distintos tipos de prurito
Se puede clasificar el prurito en función de si el origen es dermatológico, sistémico, neurológico, somatomorfo, de origen mixto, u otros. Sin embargo, la clasificación recomendada por el International Forum for the Study of Itch (IFSI) es en tres grupos:
- Grupo I o primario: prurito crónico sobre piel alterada o inflamada (primariamente).
- Grupo II o somatomorfo (antes llamado prurito sine materia): prurito crónico sobre piel inicialmente no afecta. También son identificadas como las dermatosis invisibles. Ej., dermatosis facticia. Un signo clásico durante la exploración es el signo de la mariposa
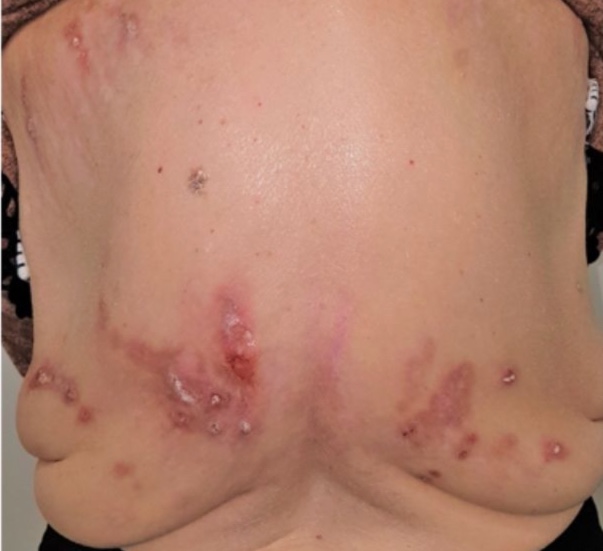
- Grupo III o predominio de excoriaciones: prurito crónico con lesiones de rascado.
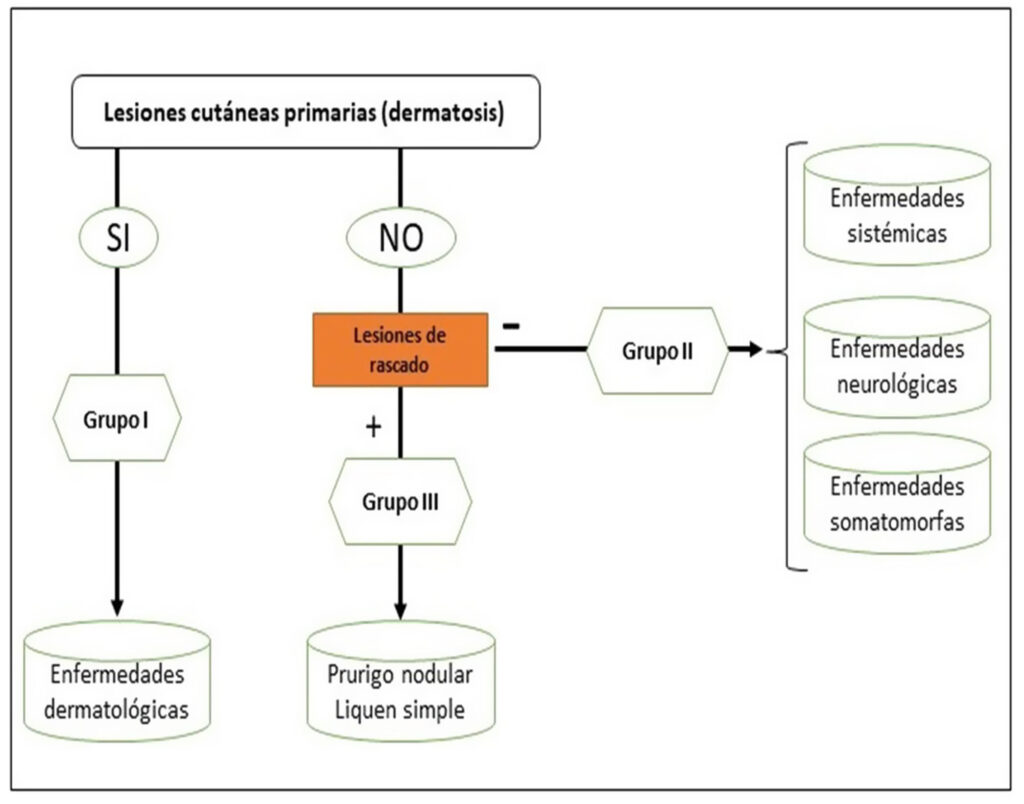
Algoritmo de clasificación del prurito
Enfermedades sistémicas que se asocian con el prurito
- Metabólicas/endocrinas. Hiperparatiroidismo, déficit de hierro, diabetes mellitus, alcoholismo, hiper e hipotiroidismo, síndrome carcinoide
- Hepático/biliar. Colangitis biliar primaria, cirrosis biliar primaria, hepatitis infecciosas
- Renal. Insuficiencia renal crónica.
- Autoinmunes. Dermatomiositis, esclerosis sistémica, síndrome de Sjögren
- Infecciosas. VIH, infección por helmintos y parásitos, hepatitis virales (VHB, VHC), escabiosis, dermatofitosis, oncocercosis, varicela
- Hematológicas. Policitemia vera, trombocitosis esencial, linfoma Hodgkin y no Hodgkin, anemia ferropénica, mastocitosis, mieloma múltiple
- Neurológicas. Esclerosis múltiple, tumores cerebrales, prurito braquiorradial, neuralgia postherpética, neuropatía de fibra pequeña
- Psiquiátrica. Depresión, ansiedad, trastornos delirantes, anorexia nerviosa.

La depresión, ansiedad, trastornos delirantes, anorexia nerviosa son enfermedades que se asocian con el prurito
Diagnóstico
El diagnóstico del prurito es clínico. Los pacientes clasificados como grupo II y III son candidatos a realizar un estudio complementario según la anamnesis y sospecha diagnóstica. Los pacientes con lesiones cutáneas pueden precisar de cultivos microbiológicos, biopsia cutánea (con o sin IFD), IFI, orina de 24 h para porfirias, y estudio en fresco para micosis o escabiosis.
La analítica general constará de creatinina, urea, tasa de filtración glomerular estimada, potasio, glucosa, ferritina, bilirrubina, transaminasas (GOT, GPT, GGT), fosfatasa alcalina, LDH, TSH, hemograma completo, análisis de orina (tira reactiva), velocidad de sedimentación globular (VSG) y proteína C reactiva (PCR).
En embarazas además se deberá solicitar el estudio de ácidos biliares en sangre en ayunas si existe sospecha de colestasis.
En cuanto a las pruebas de imagen, se solicitarán conforme a la sospecha clínica inicial. La radiografía de tórax se considera el estándar, pero una ecografía abdominal, TC, RMN, gastroscopia, biopsia ecoguiada de ganglios, etc., acompañarán a las pruebas de laboratorio a criterio del clínico.
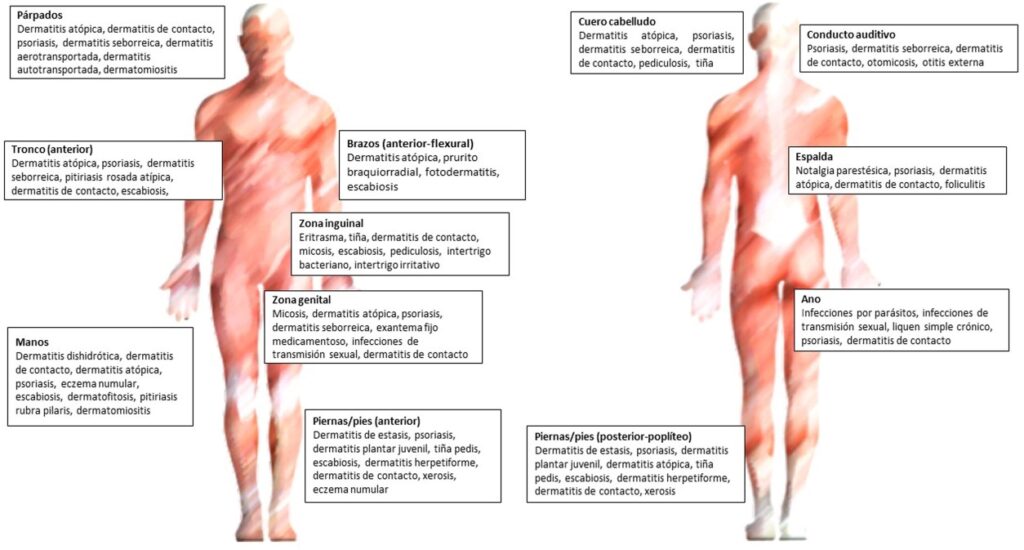
Dermatosis y prurito según la localización
Escalas para medir el prurito
En la práctica clínica las más utilizadas son la escala de valoración numérica (NRS) o la escala visual analógica (EVA). Existe una escala validada en español, bajo licencia, la ItchQoL14, que es un cuestionario de 22 ítems que mide síntomas, funciones, emociones y autopercepción.
Es una tarea compleja y con ciertas limitaciones comparar los resultados de mejoría del prurito en ensayos clínicos porque no está establecida una normalización de medición de gravedad del prurito, así como instrumentos de medida distintos, etc.
Fisiopatología del prurito
En los últimos años se ha investigado acerca de la relación que existe entre la piel, el sistema inmune y el sistema nervioso. La participación de cada uno juega un papel fundamental tanto en el desarrollo como en el mantenimiento del prurito a largo plazo.
Aunque se expongan de manera independiente cada uno de estos sistemas, la realidad es que existe una convivencia continua entre ellos, de modo que se entienden como un conjunto y no de forma aislada.
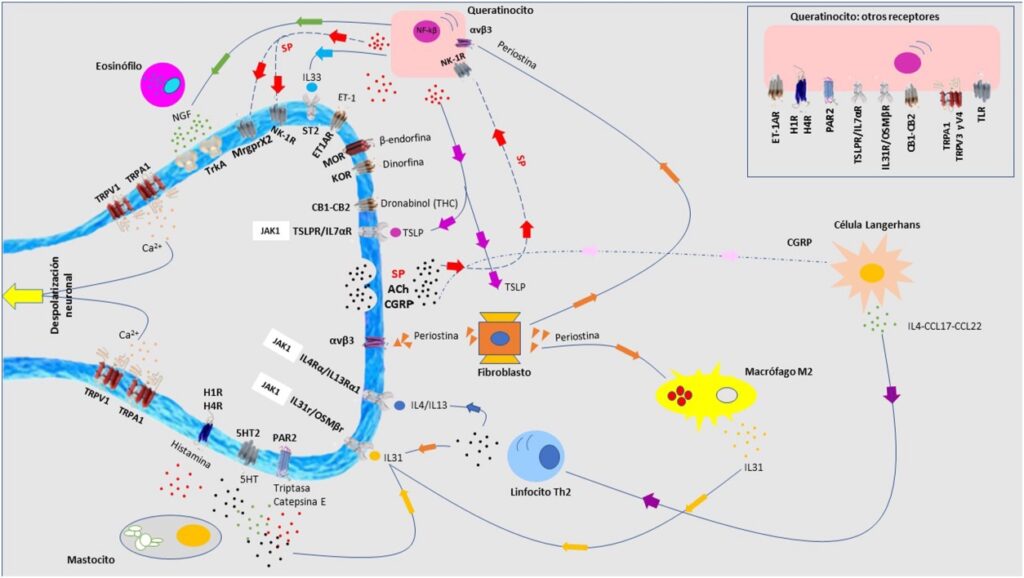
Principales mediadores y receptores pruritógenos
Procesamiento del prurito en el cerebro
Gracias a la neurobiología, hoy en día se conocen las áreas del cerebro implicadas en el circuito del prurito. La primera estación que recibe las fibras del tracto espinotalámico y trigeminotalámico es el tálamo (principalmente el núcleo ventrobasal) y el núcleo parabraquial. A su vez, el tálamo contiene neuronas que pueden ser activadas por pruritógenos tanto histaminérgicos como no histaminérgicos.
Más del 70% de la población neuronal de la zona posteromedial del área ventrobasal del tálamo responde a más de un tipo de pruritógeno. En la corteza somatosensorial se reconoce la intensidad y localización del prurito, emitiendo la señal motora de rascado.
La corteza prefrontal y la amígdala median el componente emocional y placentero que implica el rascado. La amígdala es activada por estímulos pruritógenos y desactivada por el rascado, participando activamente en el procesamiento sensorial y afectivo del prurito.
En la sustancia gris periaqueductal y en el área del tegmento ventral se han detectado unas neuronas GABAérgicas que participan en la percepción desagradable y aversiva del prurito, que es activada con el prurito activo del paciente, posiblemente jugando un papel relevante en la adicción del paciente por rascarse.
Existe un verdadero componente motivacional del prurito, y es la necesidad urgente de rascado. La corteza cingular anterior, corteza motora y premotora participan en este proceso, de hecho, sus neuronas se desactivan cuando el paciente se rasca activamente.
Existe un verdadero componente motivacional del prurito, y es la necesidad urgente de rascado
Acción motora de rascado
Los principales neurotransmisores son la noradrenalina (NA) y la serotonina (5-HT). La principal población de neuronas NA+ están localizadas en el locus coeruleus, así como sus receptores α1 adrenérgicos presentes en las interneuronas inhibidoras de la ME.
El receptor 5-HT1A, expresado en las interneuronas GRPR+, también participa directamente en la señalización descendente del prurito. La sustancia gris periaqueductal (PAG) recibe señales tanto de la amígdala como del núcleo parabraquial, participando de forma activa en el procesamiento del prurito.
Se descubrió una subpoblación de neuronas glutaminérgicas que expresaba taquikinina-1 (TAC1+) que facilitaban el ciclo de picor-rascado. La ablación de estas neuronas disminuye el rascado inducido por el prurito, y la activación genera la acción de rascado.
La corteza cingular anterior forma un circuito con el núcleo talámico anterolateral y el estriado dorsomedial modulando el prurito de origen histaminérgico a través de un circuito espinal dependiente de interneuronas BHLHB5.
El manejo de los pacientes con prurito requiere de un trabajo multidisciplinar con otros especialistas.
En la segunda parte de este trabajo se describen las enfermedades y su tratamiento
Prurito: diagnóstico
Navarro-Triviño FJ. Pruritus in dermatology: part 1: general concepts and pruritogens. Actas Dermosifiliogr. 2023;114.