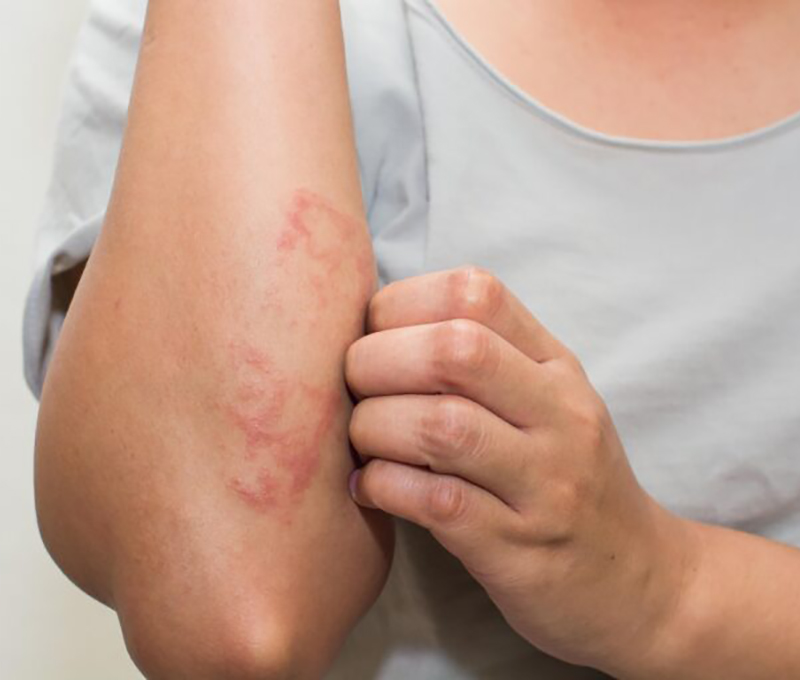
La interacción entre la dermatitis atópica y la diabetes está determinada por factores genéticos, ambientales, el estilo de vida, las dietas y los medicamentos
Lugones Editorial©
Las dermatosis inflamatorias, como la dermatitis atópica, se han relacionado desde hace tiempo con la patogenia de la diabetes. Incluso diversos estudios muestran un mayor riesgo de diabetes en personas con dermatitis atópica.
Aunque los mecanismos subyacentes que explican la influencia recíproca entre estas dos afecciones aún no están claros, la compleja interacción entre la diabetes y la dermatitis atópica es atribuible, en parte, a los factores genéticos y ambientales, citocinas, disfunción epidérmica y fármacos utilizados para el tratamiento de la dermatitis atópica.

Es clave determinar los posibles mecanismos subyacentes por los cuales la diabetes y la dermatitis atópica se influyen mutuamente
Compleja relación
La dermatitis atópica (DA) es una dermatosis común, con una prevalencia de hasta el 24% en niños, el 40% en adolescentes y el 10% en adultos, dependiendo de las regiones geográficas residenciales. Su prevalencia también está aumentando debido a los cambios en los factores ambientales, incluida la contaminación del aire, debido a la industrialización.
La DA también se asocia con una serie de comorbilidades:
- Las tasas de incidencia de diabetes y obesidad son del 5,4% y el 47%, respectivamente, en individuos con DA moderada a grave.
- La incidencia de enfermedades cardiovasculares es mayor en individuos con DA que en aquellos sin DA.
- La incidencia de demencia es mayor en pacientes con DA que en aquellos sin DA.
- La tasa de incidencia de cáncer de piel no melanoma en pacientes con DA moderada a grave es del 4,8%.
El vínculo entre la DA y sus comorbilidades no está claro: aún no se ha determinado la causa y el efecto. Sin embargo, la evidencia sugiere que las dermatosis inflamatorias y la obesidad influyen negativamente entre sí. Si bien la prevalencia de la obesidad es alta en pacientes psoriásicos, la pérdida de peso puede mejorar los resultados del tratamiento de la psoriasis. De manera similar, la obesidad predispone al desarrollo de DA, mientras que la DA aumenta el riesgo de obesidad.

La mayoría de las investigaciones demuestran que la diabetes y la dermatitis atópica se impactan entre sí, posiblemente mediadas por citocinas
Interacción diabetes y dermatitis atópica
- La DA aumenta el riesgo de diabetes mellitus. Las dermatosis inflamatorias, incluyendo la psoriasis y la DA, aumentan el riesgo de DM2. Por ejemplo, la DA genéticamente es un factor de riesgo para la DM2. Además, el riesgo de tener DM2 se asocia con la gravedad de la DA. La prevalencia de DM2 es comparable entre individuos con DA leve frente a controles normales. Esta evidencia indica que la DA predispone a la DM2. Asimismo, varios estudios también han demostrado el riesgo de DM1 en individuos con DA, incluso que la DA aumenta el riesgo de DM1 en niños.
- La DA disminuye el riesgo de diabetes. Contrariamente a lo expuesto anteriormente, varios estudios demuestran efectos beneficiosos de la DA en la DM. Además de un riesgo reducido de DM1 en sujetos con alergia de contacto, un estudio de cohorte en una gran población canadiense mostró un riesgo reducido de DM2 en adultos con DA. Los estudios epidemiológicos también demuestran un menor riesgo de DM1 en individuos con DA. En niños, la prevalencia de DM1 es significativamente menor en sujetos con DA que en los controles.
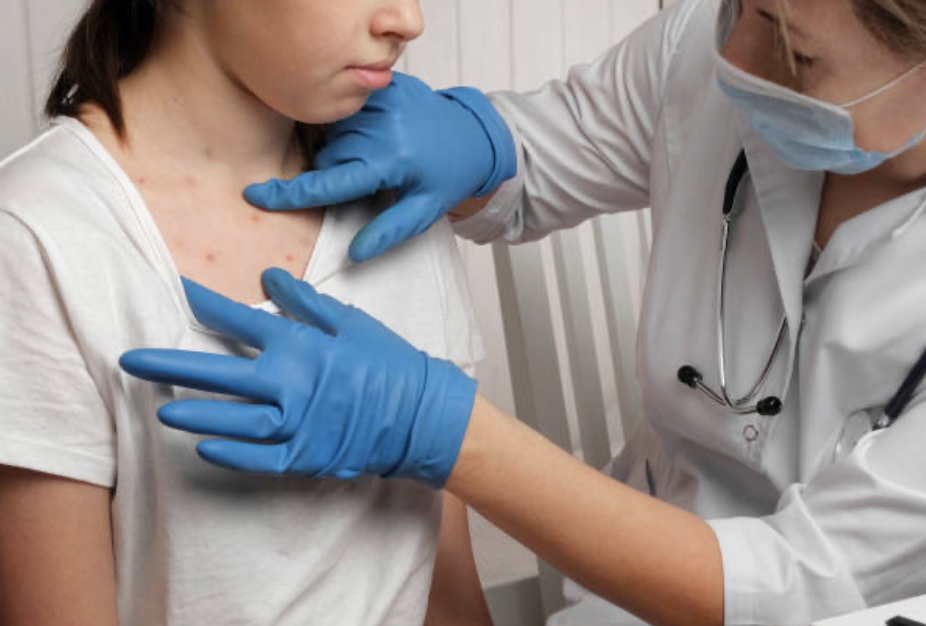
Los estudios indican que la dermatitis atópica genéticamente es un factor de riesgo para la diabetes tipo 2
- La DA no se asocia con diabetes. Aunque la evidencia ciertamente indica un vínculo entre la DA y la DM, aún no se ha documentado bien una asociación clara entre ambas afecciones. En los niños, los niveles de glucosa circulante son comparables entre individuos con y sin DA. La prevalencia de DA no difiere significativamente entre individuos con DM1 y sujetos de control. Del mismo modo, la prevalencia de DM1 es similar entre individuos con DA y controles.
- La diabetes aumenta el riesgo de DA. La DM podría aumentar el riesgo de DA. La diabetes gestacional (DMG) aumenta el riesgo de eczema en la descendencia con un cociente de riesgo de 1,03. Otro estudio también demostró que la DMG aumenta el riesgo de DA en la descendencia dentro de los 3 años posteriores al nacimiento. Curiosamente, la DMG no aumenta el riesgo de DA en bebés prematuros, pero sí en bebés nacidos a término. Sin embargo, se sugiere una predisposición de la DM a la DA y su gravedad.

La diabetes gestacional aumenta el riesgo de dermatitis atópica en la descendencia dentro de los 3 años posteriores al nacimiento
- La diabetes disminuye el riesgo de DA. Por el contrario, otros estudios mostraron que la DM disminuye el riesgo de DA en niños y adultos. Los niños con DM1 tienen un riesgo significativamente menor de alergia al polvo animal y asma. Se observó una menor prevalencia de DA en niños con DM1 que en los controles.
Debate
Obviamente, la interacción entre la DA y la DM es compleja y bidireccional. Se han postulado varias hipótesis sobre los mecanismos subyacentes. Además de los factores ambientales y la susceptibilidad genética, las infecciones pueden desencadenar reacciones autoinmunes, lo que resulta en la destrucción de los islotes beta en el páncreas y, en consecuencia, conduce al desarrollo de DM1.
En apoyo de la hipótesis autoinmune, la DM1 se asocia con varios trastornos autoinmunes. Sin embargo, los niveles altos de glucosa pueden aumentar los niveles de expresión de filagrina y claudina 1 in vitro e in vivo. Ambas son determinantes para una barrera de permeabilidad epidérmica competente, mientras que una barrera de permeabilidad epidérmica defectuosa predispone a la DA.
En consecuencia, la glucosa tópica alivia la DA en ratones, lo que sugiere que la hiperglucemia puede prevenir y/o atenuar la DA. Esta evidencia puede explicar, en parte, la menor prevalencia de DA en algunos individuos con DM, particularmente DM1. Por otro lado, los niveles elevados de citocinas proinflamatorias, como TNFα e IL-1β, y la infiltración inflamatoria en la DA pueden destruir los islotes beta en el páncreas. Sin embargo, el resultado clínico de los regímenes antiinflamatorios para la DM1 no es concluyente, lo que sugiere la complejidad de la patogénesis de la DM1.

Otros estudios demostraron que la diabetes disminuye el riesgo de dermatitis atópica en niños y adultos
La contribución de la DA a la patogénesis de la DM2 probablemente se atribuye, al menos en parte, a la inflamación, además de a la predisposición genética, la dieta, el medio ambiente y el estilo de vida. La inflamación en la DA es una inflamación de tipo 2, que se manifiesta por un aumento de los niveles de expresión de las citocinas de tipo 2. Por lo tanto, la inflamación relacionada con la DA parece explicar la predisposición de la DA a la DM2.
Los estudios también sugieren el posible papel de los fármacos en el desarrollo de la DM2 en sujetos con DA. Los corticosteroides son el fármaco más común utilizado en el tratamiento de la DA. Sin embargo, existen resultados discrepantes entre diversos estudios que pueden deberse a las diferencias en las poblaciones, y la potencia y la duración del uso de corticosteroides. No obstante, varias investigaciones indican un riesgo potencial de DM2 en individuos que reciben algunas terapias sistémicas o tópicas.
Cabe señalar que tanto la DA como la DM1 y DM2 muestran una mayor permeabilidad epidérmica y un pH de la superficie de la piel, y una menor hidratación del estrato córneo. La función epidérmica alterada puede afectar negativamente a la DM.
Estudios previos mostraron que la función epidérmica comprometida puede aumentar y/o exacerbar la inflamación cutánea, mientras que la inflamación cutánea puede resultar en inflamación sistémica. Debido al papel patogénico de la inflamación en la DM, los enfoques que mejoran la función epidérmica, incluida la barrera de permeabilidad epidérmica, la hidratación del estrato córneo y el pH de la superficie de la piel, posiblemente puedan atenuar la DM.
Por su parte, los efectos beneficiosos de la DM1 sobre la DA se han demostrado en varios estudios. Un posible mecanismo subyacente que explique dichos beneficios puede deberse a las reducciones en los mastocitos cutáneos y pleurales, y el contenido de histamina, que se pueden revertir mediante la administración de insulina en ratas diabéticas inducidas con aloxano.
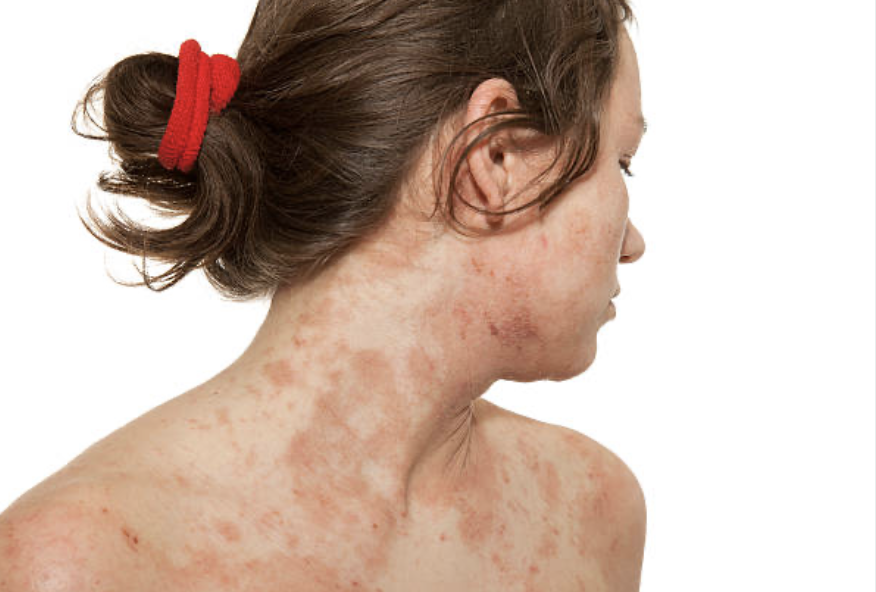
La función epidérmica alterada puede afectar negativamente a la diabetes
Conclusiones
La DA y la DM se afectan mutuamente de múltiples maneras. El resultado de la interacción entre ambas enfermedades está determinado por múltiples factores, incluidos los genéticos, ambientales, el estilo de vida, las dietas y los medicamentos.
Estas dos enfermedades no solo se afectan entre sí, sino que también influyen negativamente en otras afecciones de salud, como las enfermedades cardiovasculares, la obesidad y los trastornos neurológicos.
Por lo tanto, aunque la DA y la DM pueden afectarse mutuamente de manera beneficiosa, las personas con cualquiera de estas enfermedades necesitan recibir un tratamiento y un control adecuados, ya que las diversas formas en que se influyen entre sí pueden resultar bastante complejas.

Las personas con cualquiera de estas enfermedades necesitan un tratamiento y un control adecuados, ya que las formas en que se influyen entre sí pueden resultar bastante complejas
Dermatitis atópica y diabetes
Fuente
Interaction between diabetes mellitus and atopic dermatitis. Lei D, Zhang J, Zhu T, et al. Experimental Dermatology 2024;33(6).