Trabajo de revisión que describe la relación bidireccional entre la diabetes y la infección, además de los mecanismos y principios de tratamiento
Lugones Editorial©
Los profesionales de la salud deben ser conscientes de las relaciones entre la diabetes y la infección para estar atentos a las manifestaciones graves de infecciones comunes.
Ello se debe a que las personas con diabetes tienen un riesgo de infección de 1,5 a 4 veces mayor. Los riesgos son los más pronunciados para la infección renal, la osteomielitis y la infección del pie, pero también aumentan para la neumonía, la gripe, la tuberculosis, la infección de la piel y la sepsis general.
Los resultados de la infección son peores en las personas con diabetes, siendo el ejemplo más notable una tasa de mortalidad por COVID-19 dos veces mayor
Infección y glucosa
La infección, y en algunos casos su tratamiento, puede afectar la homeostasis de la glucosa a través de efectos sobre la secreción y resistencia de la insulina y aumentar el riesgo de diabetes. Las infecciones son un factor predisponente importante tanto para la cetoacidosis diabética como para el síndrome de hiperglucemia hiperosmolar, y una búsqueda de una infección subyacente es una parte importante del manejo clínico de las complicaciones hiperglucémicas agudas.
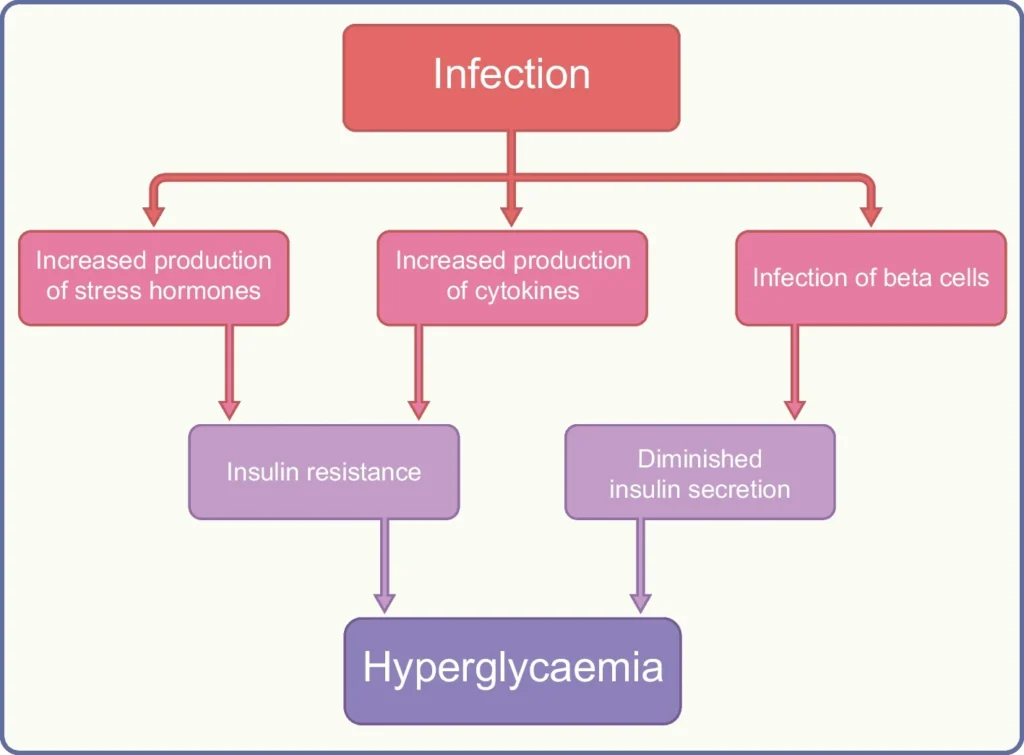
Mecanismos por los cuales la infección puede empeorar la glucemia
- Efectos sobre la secreción de insulina. Aunque se han asociado múltiples virus con la diabetes tipo 1 (DM1), el vínculo no se ha demostrado inequívocamente en humanos. El SARS-CoV-2 puede infectar y replicarse en las células beta humanas al ingresar a través de los receptores ACE-2, pero no se sabe con certeza si esto conduce a un daño irreversible.
- Efecto sobre la resistencia a la insulina. La infección induce una reacción de estrés, aumentando la producción de hormonas contrarreguladoras y citocinas como el factor de necrosis tumoral-α y la interleucina-1. Esta combinación antagoniza la acción de la insulina, lo que conduce a una incapacidad para suprimir la gluconeogénesis hepática y a una disminución de la captación de glucosa en el músculo esquelético. Varias infecciones virales, incluyendo la infección por el virus de la hepatitis C (VHC) y el VIH, se han asociado con la diabetes tipo 2. Asimismo, la gingivitis y la periodontitis son ejemplos de infecciones bacterianas que predisponen a la diabetes.
La gingivitis y la periodontitis son ejemplos de infecciones bacterianas que predisponen a la diabetes
Diabetes e infección
En comparación con la población general, las personas con diabetes tienen un riesgo de dos a cuatro veces mayor de hospitalización relacionada con la infección y un riesgo 1,5 veces mayor de infección que se presenta en un entorno ambulatorio.
Por tipo de infección, los riesgos son los más pronunciados para la infección renal, la osteomielitis y la infección del pie, pero también aumentan para la neumonía, la gripe, la tuberculosis, la infección de la piel, la infección del sitio quirúrgico y la sepsis general.
La diabetes da un peor resultado de la infección, y es el ejemplo más notable una tasa de mortalidad por COVID-19 dos veces mayor. El diferencial de riesgo de infección es mayor en personas más jóvenes que en personas mayores, pero parece no estar afectado por la etnia. La tolerancia a la glucosa deteriorada también se asocia con una mayor incidencia de infección, aunque la magnitud del riesgo es menor que para la diabetes.
Cuando los estudios consideraron las tasas de infección en la diabetes tipo 1 y la diabetes tipo 2 por separado, las relaciones de riesgo fueron generalmente más altas para la diabetes tipo 1 que para la diabetes tipo 2.
La hiperglucemia y la obesidad son factores de riesgo de infección, pero hay una falta de consistencia entre los informes sobre la relación entre la HbA1c y la infección. Sin embargo, hay una tendencia hacia infecciones más graves, especialmente tuberculosis e infecciones renales, con mayor HbA1c.
La diabetes da un peor resultado de la infección, y es el ejemplo más notable una tasa de mortalidad por COVID-19 dos veces mayor
Mecanismos que explican la asociación entre diabetes e infección
Los mecanismos por los que la diabetes aumenta el riesgo de infección se pueden dividir ampliamente en factores del huésped y factores específicos del organismo. En este trabajo se detallan los factores del huésped.
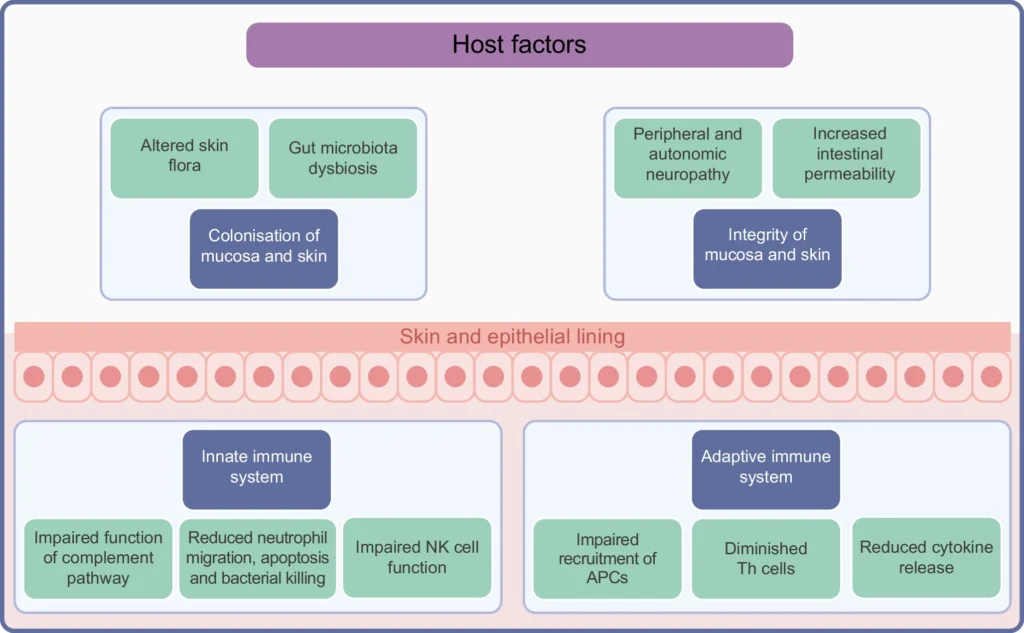
Mecanismos que aumentan el riesgo de infección en personas con diabetes
- Impacto de la respuesta inmune debido a la hiperglucemia. La hiperglucemia tiene efectos perjudiciales en la respuesta inmune innata y la inmunidad adaptativa, los cuales contribuyen al mayor riesgo de diferentes infecciones en personas afectadas por la diabetes.
- Deterioro y modulación del sistema inmunológico innato. El sistema inmunitario innato suele considerarse la primera línea de defensa de cualquier organismo contra posibles patógenos e infecciones. Sin embargo, también es necesario para el desarrollo posterior de la respuesta adaptativa. La piel y el epitelio son una parte importante del sistema inmunitario innato y una barrera clave contra las infecciones. La diabetes aumenta el riesgo de sufrir diferentes lesiones y úlceras cutáneas, como por ejemplo úlceras en los pies, que vulneran esta defensa básica y aumentan el riesgo de infecciones. Además, estudios recientes sugieren que la hiperglucemia altera la función de barrera intestinal y reprograma las células epiteliales intestinales, lo que aumenta el riesgo de infecciones entéricas.
- Impacto de la diabetes en la respuesta inmune adaptativa. La diabetes y la hiperglucemia empeoran la respuesta inmune adaptativa al perjudicar el reclutamiento y la función de las células presentadoras de antígenos (APC), lo que resulta en una reducción de la frecuencia de las células auxiliares T (Th)1, Th2 y Th17 y la liberación de citocinas. Estos, a su vez, afectan la respuesta inflamatoria a los patógenos encontrados y contribuyen a un mayor riesgo de infecciones como la tuberculosis.
- Otros factores específicos del huésped. Varios otros factores específicos del huésped, en particular la enfermedad vascular periférica, la neuropatía periférica que aumenta el riesgo de trauma, la neuropatía autonómica, la colonización de la piel con patógenos y el impacto de la propia hiperglucemia, se combinan para contribuir al aumento del riesgo y la gravedad de las úlceras en los pies en la diabetes.
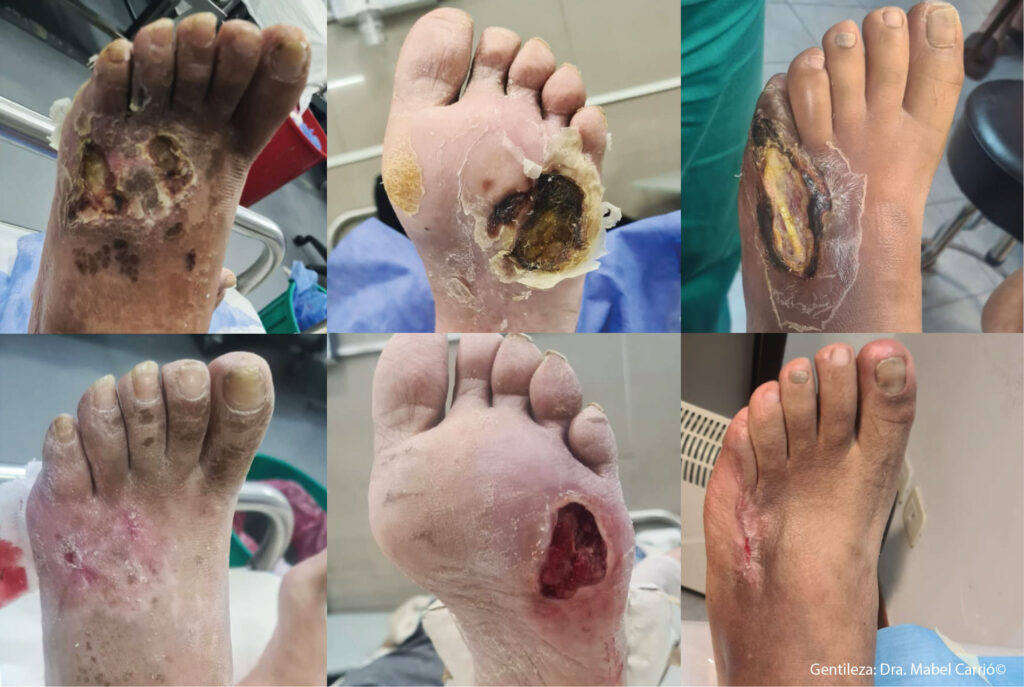
La diabetes aumenta el riesgo de sufrir diferentes lesiones y úlceras cutáneas, como por ejemplo úlceras en los pies
Infecciones específicas asociadas con la diabetes
- Infecciones del tracto respiratorio. Entre ellas se mencionan la neumonía adquirida en la comunidad, la influenza, la tuberculosis y el coronavirus.
- Infecciones del tracto urinario. Las personas con diabetes tienen un mayor riesgo de infección del tracto urinario, que abarca todos los niveles de gravedad. Las infecciones fúngicas, por ejemplo, candiduria, y la infección con organismos distintos de E. coli también son más frecuentes en la diabetes.
- Infecciones de la piel y de los tejidos blandos. Las infecciones cutáneas, incluidas las infecciones por dermatofitos, el intertrigo candidiásico, la celulitis bacteriana y los abscesos cutáneos, son frecuentes en las personas con diabetes. La celulitis o los abscesos cutáneos pueden ser una manifestación de bacteriemia sistémica, y la diabetes conlleva un mayor riesgo de mortalidad por septicemia.
- Pie diabético. La infección complica el 50% de las úlceras del pie relacionadas con la diabetes y el riesgo de infección aumenta con úlceras recurrentes o crónicas. El diagnóstico de la infección del pie relacionada con la diabetes se basa en la presencia de signos cardinales de inflamación, aunque en personas con neuropatía sensorial periférica y enfermedad arterial periférica, estos signos pueden no ser tan evidentes.
Entre las infecciones del tracto respiratorio, se mencionan la neumonía adquirida en la comunidad, la influenza, la tuberculosis y el coronavirus
Principios de tratamiento
Además de implementar medidas de higiene y cuidado, algunas infecciones comunes se pueden prevenir mediante la vacunación. La evidencia de si la diabetes afecta la respuesta inmune a las vacunas no está clara y varía según el tipo de vacuna y de la edad de la población.
Asimismo, el tratamiento de las infecciones comunes sigue en gran medida los mismos principios que para la población general. En el caso de las infecciones del pie, el éxito del tratamiento requiere el esfuerzo concertado de un equipo interdisciplinario con experiencia en el tratamiento del pie diabético.
Las comorbilidades y la polifarmacia son comunes en las personas con diabetes y se debe tener la debida precaución para evitar interacciones farmacológicas clínicamente relevantes y toxicidades graves de los medicamentos.
Además de implementar medidas de higiene y cuidado, algunas infecciones comunes se pueden prevenir mediante la vacunación
Conclusiones
Los autores concluyen que los riesgos de infección y los peores resultados son mayores en las personas con diabetes. En parte, esto se relaciona con el efecto de la hiperglucemia en los mecanismos de defensa del cuerpo contra la infección, pero otros factores específicos del huésped y del patógeno también cumplen un papel.
Las infecciones pueden empeorar los niveles glucémicos o aumentar el riesgo de diabetes. La mayoría de los estudios no diferencia entre la diabetes tipo 1 y la diabetes tipo 2, en consecuencia, es incierto cómo la infección difiere entre los tipos de diabetes y si esto tiene alguna implicación clínica para la prevención de la infección y las respuestas a la terapia antimicrobiana.
No está claro si las personas con diabetes han reducido las respuestas inmunitarias a la vacuna y, de ser así, qué factores pueden modificar la eficacia de la vacuna. Se han producido avances importantes en los tratamientos y tecnologías para la diabetes, pero no se sabe si la mejora de la atención a la diabetes se traduce en una reducción del riesgo de infección grave.
Los efectos de los nuevos fármacos antidiabéticos en el riesgo de infecciones deberían incluirse como criterios de valoración de los estudios en futuros ensayos clínicos aleatorizados sobre terapias para reducir la glucemia.

La mayoría de los estudios no diferencia entre la diabetes tipo 1 y la diabetes tipo 2, por ende, es incierto cómo la infección difiere entre ambos tipos de diabetes
Diabetes y riesgo de infección
Fuente
Holt RI, Cockram CS, et al. Diabetes and infection: review of the epidemiology, mechanisms and principles of treatment. Springer Nature 2024;67:1168-1180.









