Artículo que actualiza y redefine el MASLD pediátrico como una entidad propia diferenciada del adulto, con especial foco en su interacción bidireccional con la diabetes tipo 2 de inicio juvenil
Lugones Editorial©
La enfermedad hepática esteatótica asociada a disfunción metabólica (metabolic dysfunction-associated steatotic liver disease, MASLD) pediátrica es la principal causa de enfermedad hepática crónica en niños y adolescentes a nivel mundial, con un aumento paralelo al crecimiento de la obesidad pediátrica y la diabetes tipo 2 (DM2).
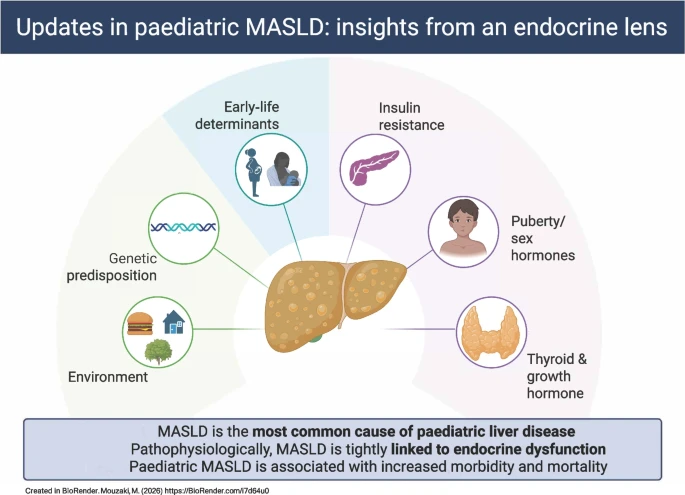
El MASLD pediátrico se presenta principalmente en el contexto de la disfunción metabólica asociada a obesidad, aunque también puede ocurrir en ausencia de obesidad, y está determinado por la interacción entre exposiciones tempranas de la vida, factores genéticos y ambientales.
Esta entidad se caracteriza por una estrecha relación bidireccional con la DM2 de inicio juvenil, compartiendo mecanismos fisiopatológicos que favorecen la progresión mutua de la enfermedad hepática y metabólica. La esteatosis hepática puede desarrollarse precozmente durante el curso de la resistencia a la insulina, incluso en edades preescolares.

El MASLD pediátrico se presenta principalmente en el contexto de la disfunción metabólica asociada a obesidad, aunque también puede ocurrir en ausencia de obesidad, y está determinado por la interacción entre exposiciones tempranas de la vida, factores genéticos y ambientales
El MASLD pediátrico difiere de la enfermedad en adultos tanto en su histología como en su historia natural, con patrones característicos de distribución periportal (zona 1), mayor proporción de fibrosis clínicamente significativa en una subpoblación pediátrica, y mayor gravedad en presencia de alteraciones del metabolismo glucémico.
Además, factores de la vida temprana, como la obesidad materna y la diabetes, junto con la pubertad como ventana crítica de vulnerabilidad metabólica, contribuyen de manera relevante al desarrollo y progresión de la enfermedad.
Finalmente, el manejo actual se basa principalmente en intervenciones de estilo de vida y estrategias de cribado, aunque emergen terapias como los agonistas del receptor del GLP-1 y la cirugía metabólica en subgrupos seleccionados, lo que subraya la necesidad de estrategias diagnósticas y terapéuticas específicas en población pediátrica.
Resumen de MASLD pediátrico
MASLD pediátrico: terminología y epidemiología
El término enfermedad hepática esteatótica asociada a disfunción metabólica (metabolic dysfunction-associated steatotic liver disease, MASLD) fue introducido en 2023 como reemplazo de la enfermedad por hígado graso no alcohólico (non-alcoholic fatty liver disease, NAFLD), con una alta superposición entre ambas entidades.
A diferencia de NAFLD, que se basaba principalmente en criterios de exclusión y hallazgos histológicos o imagenológicos, MASLD se define por la presencia de esteatosis hepática junto con al menos un factor de riesgo cardiometabólico. Esta redefinición ha implicado que las estimaciones epidemiológicas previas se basen en criterios heterogéneos.
El MASLD pediátrico es actualmente la enfermedad hepática crónica más frecuente en niños y adolescentes a nivel mundial. Su prevalencia varía según la edad, el sexo y la región geográfica, con mayor frecuencia en varones y en poblaciones hispanas, y menor prevalencia en niños negros no hispanos. Puede detectarse incluso en edad preescolar y existen datos que sugieren que su inicio puede ocurrir en etapas muy tempranas de la vida, aunque la mayor parte de la información proviene de adolescentes y poblaciones con obesidad.
En pediatría, el MASLD presenta una estrecha relación bidireccional con la DM2, compartiendo mecanismos fisiopatológicos que favorecen la progresión mutua de ambas condiciones. Una proporción significativa de niños con MASLD presenta alteraciones del metabolismo de la glucosa, mientras que en niños con DM2 la prevalencia de esteatosis hepática es elevada. Estas diferencias epidemiológicas y clínicas entre subgrupos raciales, sexuales y metabólicos sugieren heterogeneidad fisiopatológica relevante.
Presentación clínica e historia natural del MASLD pediátrico
El MASLD pediátrico es generalmente asintomático y suele diagnosticarse de forma incidental durante controles de rutina o estudios realizados por otros motivos. Su detección en niños pequeños puede ser especialmente difícil, ya que puede presentarse con niveles normales de ALT. En etapas iniciales, muchos pacientes no presentan comorbilidades metabólicas más allá del exceso de adiposidad, y la intolerancia a la glucosa o la DM2 suelen aparecer posteriormente.
En adolescentes con MASLD, las comorbilidades metabólicas son frecuentes, incluyendo obesidad aislada, dislipidemia y alteraciones de la glucosa, con variaciones según etnia y nivel socioeconómico, lo que sugiere un importante componente de determinantes sociales en su expresión clínica.
La progresión de la enfermedad se asocia con empeoramiento del control glucémico, aumento de enzimas hepáticas y mayor gravedad de la obesidad, así como con el desarrollo de MASH. Entre los factores predictivos de progresión destaca la variante genética PNPLA3 rs738409. A largo plazo, el MASLD pediátrico se asocia con una carga significativa de complicaciones cardiometabólicas y un riesgo acumulado de cirrosis, así como incremento de eventos como DM2, hipertensión, dislipidemia y apnea obstructiva del sueño.

En adolescentes con MASLD, las comorbilidades metabólicas son frecuentes, incluyendo obesidad aislada, dislipidemia y alteraciones de la glucosa
El MASLD infantil no es una enfermedad adulta de inicio temprano
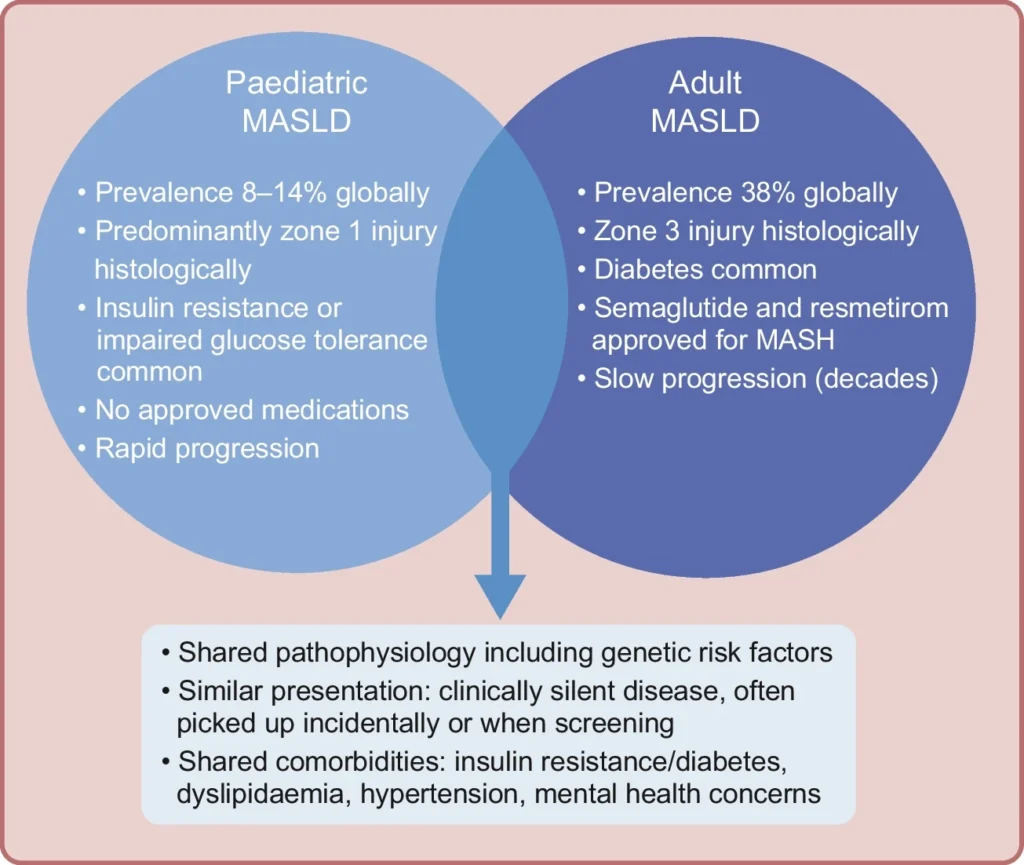
El MASLD pediátrico difiere del adulto en prevalencia, histología, comorbilidades e historia natural. A nivel global, su frecuencia es menor en niños que en adultos y varía con la edad, aumentando en la adolescencia y disminuyendo en etapas avanzadas de la vida.
Desde el punto de vista histológico, el MASLD pediátrico se caracteriza por afectación periportal (zona 1), con inflamación y fibrosis, mientras que en adultos predomina el patrón centrilobulillar (zona 3) y la degeneración en balón. Estas diferencias sugieren mecanismos fisiopatológicos parcialmente distintos.
En términos clínicos, la DM2 es más frecuente en adultos con MASLD, mientras que en pediatría predominan la resistencia a la insulina y la intolerancia a la glucosa. Sin embargo, en ambos grupos el MASLD duplica aproximadamente el riesgo de desarrollar DM2.
La historia natural también difiere: aunque el MASLD se asocia con aumento de mortalidad en todas las edades, en niños predominan las complicaciones hepáticas, mientras que en adultos las causas cardiovasculares son más frecuentes. El carcinoma hepatocelular y la enfermedad hepática terminal son raros en pediatría, pero relevantes en adultos.
Finalmente, no existen tratamientos farmacológicos aprobados para el MASLD pediátrico, por lo que el manejo se basa en intervención del estilo de vida, mientras que en adultos con MASH y fibrosis avanzada ya existen terapias aprobadas como agonistas del receptor GLP-1 y resmetirom.
Diferencias entre MASLD pediátrico y adulto
Etiología y fisiopatología del MASLD pediátrico
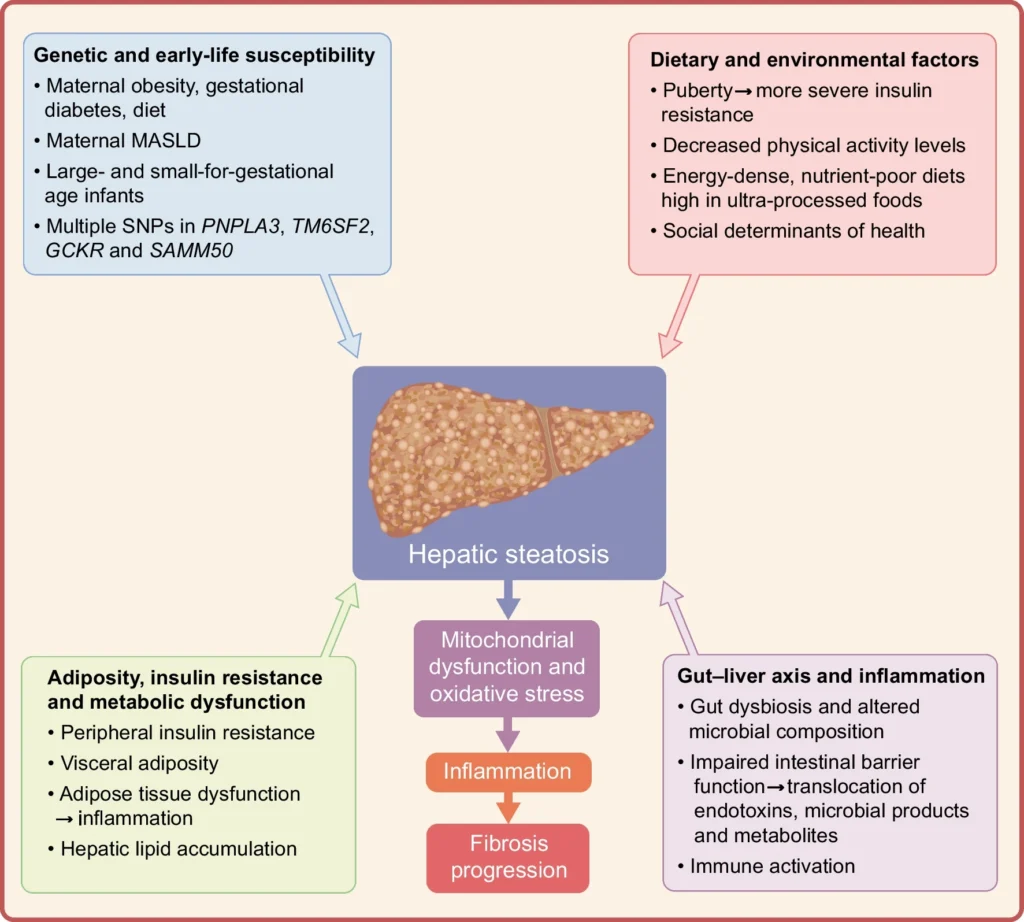
El MASLD pediátrico se desarrolla principalmente en el contexto de disfunción metabólica asociada a obesidad, pero su origen es multifactorial e involucra factores genéticos, epigenéticos, dietéticos, inmunológicos, microbianos y ambientales.
Resumen de las influencias variables que conducen al desarrollo y progresión del MASLD pediátrico
- Resistencia a la insulina y metabolismo lipídico alterado
La resistencia a la insulina es el mecanismo central en la fisiopatología del MASLD, con aumento de lipólisis y liberación de ácidos grasos libres desde el tejido adiposo, que contribuyen significativamente a la acumulación de grasa hepática. La disfunción del tejido adiposo se asocia a un estado proinflamatorio que altera la señalización de la insulina y favorece la lipogénesis hepática.
La inflamación del tejido adiposo y la disbiosis intestinal contribuyen a la progresión hacia MASH y fibrosis, mediante translocación de endotoxinas y activación de vías inflamatorias hepáticas. Este proceso refuerza un círculo vicioso de progresión metabólica que también incrementa el riesgo de DM2.
- Determinantes de la vida temprana
Los factores prenatales como obesidad materna, diabetes y exposición dietaria se asocian con mayor riesgo de MASLD pediátrico. También se han observado asociaciones con el peso al nacer (alto o bajo), sugiriendo programación metabólica temprana con impacto en la gravedad de la enfermedad.
Después del nacimiento, la lactancia materna tiene un efecto protector, mientras que el aumento rápido de peso en la infancia incrementa el riesgo de esteatosis. Factores como dieta, microbiota, desarrollo inmune y determinantes sociales también contribuyen al riesgo.
- Genética del MASLD pediátrico
Hasta el 50% de la variabilidad del MASLD pediátrico se atribuye a factores genéticos. La variante PNPLA3 rs738409 es el principal determinante de riesgo, asociada a mayor esteatosis, inflamación y fibrosis, incluso en ausencia de obesidad.
Otras variantes como TM6SF2, GCKR y SAMM50 también contribuyen a la acumulación de grasa hepática y progresión de la enfermedad. Estos factores genéticos parecen tener un impacto particularmente relevante en pediatría, más evidente que en adultos, y pueden actuar de forma independiente de la adiposidad.
- Factores endocrinos asociados a la pubertad
La pubertad es una ventana crítica de vulnerabilidad metabólica, caracterizada por resistencia fisiológica a la insulina inducida por hormonas de crecimiento. En adolescentes con disfunción metabólica, esta adaptación puede ser insuficiente, favoreciendo la esteatosis hepática.
Los esteroides sexuales modulan el riesgo de MASLD de forma sexo-dependiente: la testosterona puede ser protectora en varones, mientras que en mujeres con obesidad se asocia a mayor resistencia a la insulina y peor perfil hepático. La distribución de la grasa (visceral vs subcutánea) contribuye a estas diferencias.
El estradiol parece tener efectos protectores, aunque con evidencia aún inconsistente en pediatría. En conjunto, estos mecanismos ayudan a explicar la relación estrecha entre pubertad, MASLD, resistencia a la insulina y riesgo de DM2, incluyendo la asociación con síndrome de ovario poliquístico (SOP).
MASLD y diabetes tipo 1
Aunque el MASLD pediátrico se asocia principalmente a la DM2, también se observa en niños y adolescentes con diabetes tipo 1, especialmente en el contexto de obesidad y resistencia a la insulina. En pacientes con control glucémico subóptimo, el riesgo de MASLD aumenta incluso independientemente del peso, debido al estrés metabólico hepático asociado.
Dada la superposición clínica entre DM1 y DM2 en pediatría, se recomienda la determinación de autoanticuerpos en todos los niños con diabetes de reciente diagnóstico para una correcta clasificación, ya que los errores diagnósticos pueden modificar el manejo.
Dada la superposición clínica entre diabetes tipo 1 y tipo 2 en pediatría, se recomienda la determinación de autoanticuerpos en todos los niños con diabetes de reciente diagnóstico para una correcta clasificación
Detección de MASLD en niños con enfermedades endocrinas
Las recomendaciones actuales sugieren el cribado de MASLD en todos los niños con obesidad y en aquellos con sobrepeso con factores de riesgo adicionales, como alteraciones del metabolismo de la glucosa o DM2, a partir de los 10 años mediante ALT sérica. En pacientes con DM2, se recomienda además la evaluación con ALT y AST al diagnóstico y de forma anual.
Sin embargo, la ALT tiene sensibilidad limitada como herramienta de detección, por lo que valores normales no excluyen enfermedad. Elevaciones persistentes o significativas deben repetirse y, si persisten o se asocian a signos de enfermedad hepática, requieren derivación para evaluación especializada. No existen aún recomendaciones específicas para otras endocrinopatías como el SOP.
Tratamiento del MASLD pediátrico
Actualmente no existen terapias farmacológicas aprobadas específicamente para el MASLD pediátrico, por lo que el manejo se basa principalmente en intervenciones de estilo de vida, incluyendo pérdida o control de peso, alimentación saludable, actividad física regular y hábitos de sueño adecuados. Sin embargo, las barreras socioeconómicas pueden limitar la adherencia a estas recomendaciones.
En los últimos años, los agonistas del receptor GLP-1 han mostrado mejoras en enzimas hepáticas y parámetros metabólicos en niños con obesidad y/o DM2, con efectos mediados principalmente por la reducción de peso. Aunque están aprobados en pediatría para DM2 y obesidad, su eficacia específica en MASLD aún requiere mayor estudio.
La cirugía metabólica en adolescentes con obesidad severa y comorbilidades asociadas también ha demostrado mejoras en esteatosis, enzimas hepáticas y fibrosis. Otros agentes, como resmetirom, aún no han sido evaluados en población pediátrica.
En conjunto, estos hallazgos subrayan la necesidad urgente de desarrollar y estudiar terapias dirigidas específicamente al MASLD pediátrico.

Es urgente la necesidad de desarrollar y estudiar terapias dirigidas específicamente al MASLD pediátrico
Direcciones futuras
- Dado el aumento sostenido del MASLD pediátrico, las prioridades de investigación incluyen el desarrollo de herramientas diagnósticas adaptadas a la edad y biomarcadores no invasivos que permitan identificar con mayor precisión la presencia, gravedad y progresión de la enfermedad en distintas etapas del desarrollo.
- Se requieren estudios longitudinales para comprender mejor su historia natural, incluyendo el impacto de la pubertad, las hormonas sexuales, la susceptibilidad genética y las exposiciones tempranas sobre los resultados hepáticos y metabólicos a largo plazo.
- Asimismo, se necesitan modelos integrados de atención y ensayos clínicos en población pediátrica que evalúen terapias metabólicas emergentes, particularmente agonistas del GLP-1 y otros agentes actualmente aprobados o en desarrollo para MASH en adultos.
- Finalmente, será clave abordar las barreras socioeconómicas y estructurales que condicionan la prevención y el tratamiento, así como enfrentar la creciente epidemia de obesidad infantil, principal motor del MASLD y la enfermedad metabólica en pediatría.

El manejo actual del MASLD pediátrico se basa principalmente en la modificación del estilo de vida, incluyendo cambios en la dieta, actividad física regular y medidas de salud general, junto con estrategias de cribado temprano en poblaciones de riesgo
MASLD pediátrico: una entidad distinta
Fuente
Segev N, Mouzaki M. Updates on paediatric MASLD: insights from an endocrine lens. Diabetologia 2026.