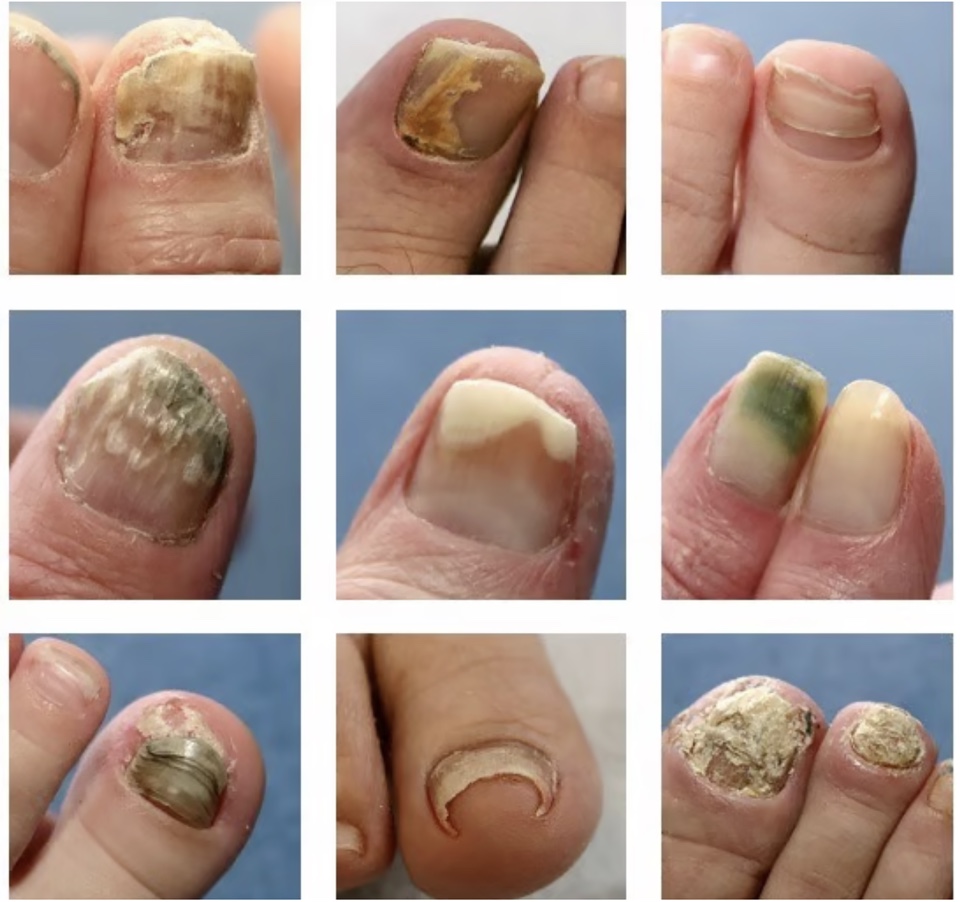
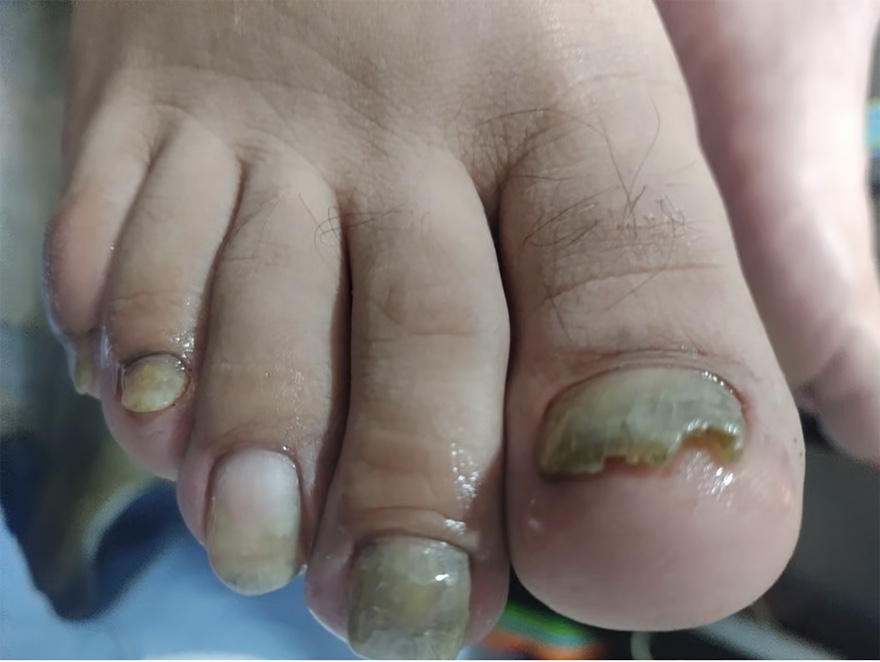
La diabetes aumenta significativamente el riesgo de onicomicosis, una entidad frecuentemente subdiagnosticada y clínicamente relevante en la prevención de complicaciones del pie diabético
Lugones Editorial©
La diabetes mellitus (DM) se asocia a un mayor riesgo de onicomicosis (ONM), con una prevalencia cercana a un tercio de las personas con DM y un riesgo casi tres veces superior al de la población sin DM. Este aumento se vincula a la hiperglucemia crónica, que deteriora la función inmunitaria y favorece las infecciones fúngicas y bacterianas.
En condiciones de normoglucemia, la insulina modula la función de los neutrófilos y actúa como inmunorregulador; sin embargo, la hiperglucemia sostenida debilita el sistema inmunitario y la actividad de los glóbulos blancos, facilitando la proliferación de patógenos oportunistas.
Con el objetivo de investigar la prevalencia de onicomicosis (ONM) y sus patógenos causales en poblaciones con y sin diabetes en España, los autores evaluaron la asociación entre la presencia de ONM, diferentes factores de riesgo y comorbilidades.
Los resultados demostraron una asociación estadísticamente significativa entre la diabetes y el riesgo de ONM, lo que respalda la importancia del diagnóstico precoz y del conocimiento de los factores de riesgo en personas con DM como estrategias clave para prevenir la ONM, complicaciones y lesiones graves, a través de la educación de profesionales de la salud y de los propios pacientes.
La diabetes se asocia significativamente a un mayor riesgo de onicomicosis, destacando la importancia del diagnóstico precoz y la identificación de factores de riesgo
Introducción
La DM constituye un problema de salud pública en constante crecimiento a nivel mundial, con un aumento sostenido de su prevalencia en las últimas décadas. Esta condición se asocia a múltiples complicaciones crónicas, entre ellas neuropatía, retinopatía, nefropatía, enfermedad vascular periférica y pie diabético, siendo este último una de las principales causas de amputaciones no traumáticas, con elevada morbilidad y mortalidad.
La hiperglucemia crónica altera la función inmunitaria, afectando la actividad de neutrófilos y otras células del sistema inmune, lo que incrementa la susceptibilidad a infecciones bacterianas y fúngicas. En este contexto, el riesgo de desarrollar ONM en personas con DM es casi tres veces mayor que en la población sin diabetes, con una prevalencia estimada cercana a un tercio de los pacientes diabéticos.
La ONM puede generar engrosamiento ungueal e hiperqueratosis subungueal, favoreciendo lesiones locales, úlceras y la entrada de microorganismos. Diversos estudios han demostrado su asociación con el desarrollo de úlceras del pie diabético y un mayor riesgo de infecciones graves, especialmente en pacientes con neuropatía y enfermedad vascular periférica. La proximidad anatómica entre el lecho ungueal y el hueso incrementa, además, el riesgo de osteomielitis, retraso en la cicatrización y amputación.
Materiales
Si bien existen estudios previos sobre la prevalencia de ONM en personas con DM, los datos en la población española son limitados y, en general, se han basado en pacientes con sospecha clínica previa. Por ello, este estudio tuvo como objetivo estimar y comparar la prevalencia de ONM en personas con y sin DM en España, así como analizar los factores de riesgo asociados, ajustando por posibles variables de confusión.
Para ello, los autores realizaron un estudio transversal entre octubre de 2023 y abril de 2024 que incluyó 320 adultos (160 con DM1 o DM2 y 160 sin DM), con o sin signos clínicos de ONM. En los pacientes con sospecha clínica se obtuvieron muestras ungueales para cultivo microbiológico y PCR. La severidad de la ONM se evaluó mediante el índice OSI en los casos positivos.
La prevalencia de ONM se estimó con intervalos de confianza del 95% y se aplicaron modelos de regresión logística para evaluar la asociación entre DM, ONM y comorbilidades, incluyendo análisis multivariados y de sensibilidad para controlar factores de confusión.
El riesgo de desarrollar onicomicosis en personas con diabetes es casi tres veces mayor que en la población sin diabetes
Resultados
- Se incluyeron 320 pacientes: 160 con DM (DM1: 23; DM2: 137) y 160 sin DM. La edad media fue mayor en el grupo con DM (68,4 ± 10,8 vs. 65,4 ± 12,7 años) y predominó el sexo masculino, especialmente entre los pacientes con diabetes.
- En el grupo con DM se observó una elevada carga de complicaciones: antecedentes de ulceración en el 73,8%, amputaciones menores en el 28,1% y úlceras activas en el 28,1%. Además, el 65,6% presentó neuropatía, el 48,8% enfermedad vascular periférica y el 81,9% síndrome de pie diabético. El 40% tenía HbA1c >7%.
Prevalencia y manifestaciones clínicas de onicomicosis
La prevalencia global de ONM fue significativamente mayor en personas con DM que en aquellas sin DM (36,9% vs. 17,5%). La ONM fue más frecuente en DM2 que en DM1 (38,7% vs. 26,1%).
Entre los pacientes con DM y pie diabético, el 34,4% presentó ONM. Los signos clínicos más frecuentes fueron cromoniquia, hiperqueratosis subungueal y engrosamiento ungueal, con distribuciones similares en ambos grupos.
La presencia de alteraciones ungueales se asoció fuertemente con ONM en el grupo con DM (p < 0,001). Todas las ulceraciones subungueales detectadas ocurrieron en pacientes con DM y ONM.
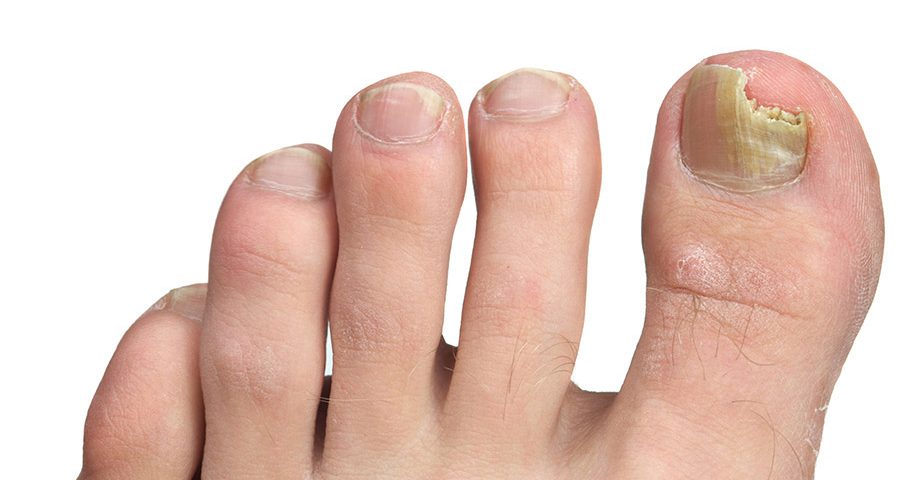
La presencia de alteraciones ungueales se asoció fuertemente con onicomicosis en el grupo con diabetes
Patógenos y gravedad de la onicomicosis
Los dermatofitos fueron los patógenos más frecuentes en ambos grupos, aunque las infecciones mixtas fueron más comunes en personas con diabetes. En el cultivo microbiológico predominaron las infecciones mixtas, Candida spp. yTrichophyton rubrum.
El patrón clínico más habitual fue la onicomicosis distrófica total y la mayoría de los casos se clasificó como ONM grave, sin diferencias relevantes entre pacientes con y sin diabetes.
Factores de riesgo asociados
La regresión logística mostró una asociación significativa entre DM y riesgo de ONM (OR 2,75; IC95%: 1,65–4,68; p < 0,001).
- En personas con DM, la ONM se asoció con amputaciones menores, antecedentes de revascularización, enfermedad cardiovascular, bajo nivel educativo y HbA1c >7%, así como con signos clínicos específicos (hiperqueratosis y detritus subungueal).
- En personas sin DM, la ONM solo se asoció con engrosamiento ungueal y cromoniquia. En la población total, la polifarmacia se vinculó de forma significativa con la presencia de ONM.
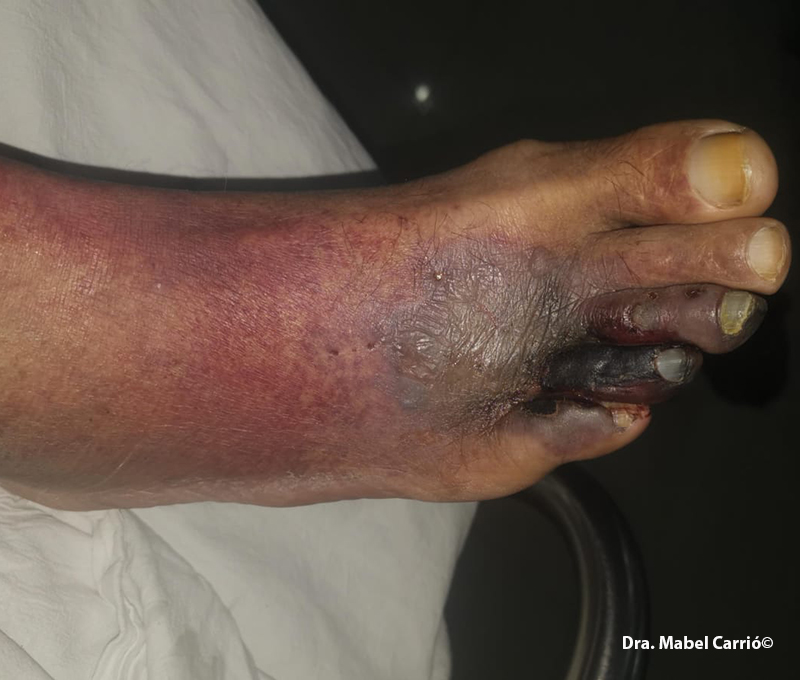
En personas con diabetes, la onicomicosis se asoció con amputaciones menores, antecedentes de revascularización, enfermedad cardiovascular, bajo nivel educativo y HbA1c >7%
Discusión
Este estudio confirma que la ONM es significativamente más frecuente en personas con DM, con una prevalencia cercana al 37% y un riesgo casi tres veces mayor que en la población sin DM, en línea con lo observado en otras cohortes internacionales. La mayor prevalencia en DM2 refuerza su asociación con la hiperglucemia crónica y la carga de comorbilidades vasculares.
Un hallazgo clínicamente relevante es la alta frecuencia de ONM en pacientes con pie diabético, así como su asociación con antecedentes de ulceración y amputaciones menores. Aunque no se demostró una relación causal directa, la coexistencia de ONM, neuropatía y enfermedad vascular periférica configura un escenario de alto riesgo para lesiones subungueales, infección secundaria y progresión hacia complicaciones graves.
Desde el punto de vista microbiológico, los dermatofitos fueron los patógenos más frecuentes, pero se destacó una mayor proporción de infecciones mixtas en personas con DM, especialmente en aquellas con pie diabético. Este hallazgo tiene implicancias terapéuticas concretas, ya que las infecciones mixtas son más difíciles de tratar y refuerzan la necesidad de diagnóstico etiológico mediante laboratorio, evitando tratamientos empíricos inadecuados.
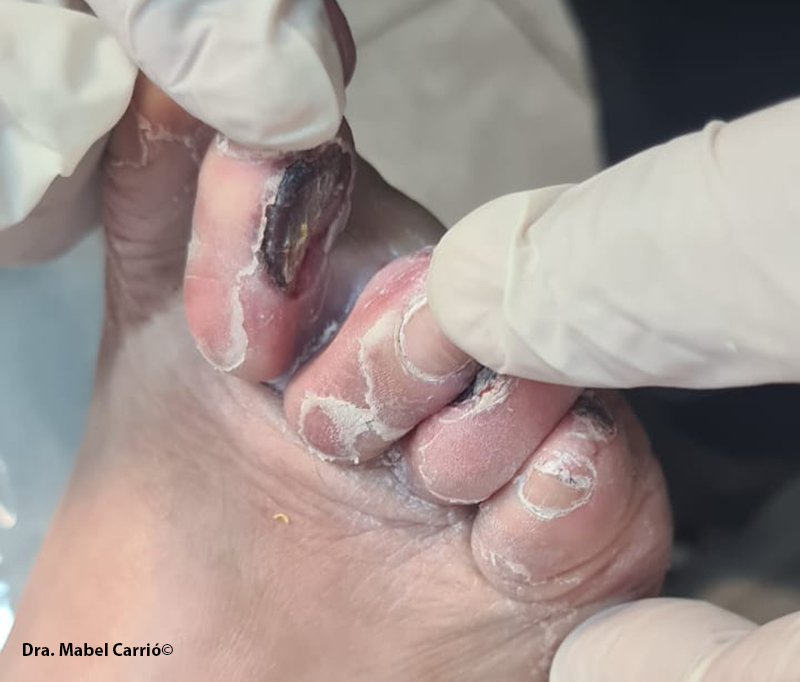
La coexistencia de onicomicosis, neuropatía y enfermedad vascular periférica configura un escenario de alto riesgo para lesiones subungueales, infección secundaria y progresión hacia complicaciones graves.
La predominancia de onicomicosis distrófica total y formas graves en pacientes con DM sugiere diagnóstico tardío y posible influencia de factores como la EVP y el mal control metabólico. En este contexto, los signos clínicos como hiperqueratosis y detritus subungueal emergen como marcadores de sospecha clínica de ONM en esta población.
Un aporte novedoso es la asociación entre polifarmacia y ONM, particularmente relevante en pacientes tratados con estatinas, donde la identificación del patógeno resulta clave para evitar interacciones farmacológicas, como la contraindicación con itraconazol. Este punto es de especial interés para la práctica conjunta entre diabetólogos y dermatólogos.
En conjunto, los resultados subrayan que la ONM en personas con DM no es un hallazgo banal, sino un componente potencialmente modificable del riesgo de complicaciones del pie diabético, que requiere vigilancia activa y abordaje interdisciplinario.
Conclusiones
La onicomicosis es frecuente y clínicamente relevante en personas con DM, especialmente en aquellas con pie diabético, mal control glucémico y antecedentes vasculares.
El diagnóstico precoz basado en la confirmación microbiológica permite seleccionar tratamientos adecuados, evitar interacciones farmacológicas y reducir el riesgo de lesiones, úlceras y amputaciones.
Estos hallazgos refuerzan la necesidad de integrar la evaluación ungueal sistemática en el seguimiento de pacientes con DM y de fortalecer la colaboración entre diabetología, dermatología y podología como estrategia preventiva clave.
El diagnóstico precoz basado en la confirmación microbiológica permite seleccionar tratamientos adecuados, evitar interacciones farmacológicas y reducir el riesgo de lesiones, úlceras y amputaciones
Onicomicosis y diabetes
Fuente
Navarro-Pérez D, Lázaro-Martínez JL, García-Oreja S, Pérez-Pérez T, et al. Prevalence and risk factors predicting onychomycosis in patients with and without diabetes mellitus in Spain. A cross-sectional study. J Fungi 2024;10.