Artículo que analiza los avances recientes y los desafíos clínicos en el diagnóstico de las diferentes formas del pénfigo, destacando la importancia de las pruebas inmunológicas para lograr una detección temprana y precisa
Lugones Editorial©
El pénfigo autoinmune es un grupo de enfermedades bullosas adquiridas que afectan los desmosomas de la piel y las mucosas. Algunas formas clínicas, como el pénfigo vulgar (PV), pueden ser graves y tener un impacto significativo en el pronóstico.
Tradicionalmente, se subdivide en pénfigo profundo (vulgaris y vegetans) y pénfigo superficial (foliaceus), según el sitio epidérmico de la acantolisis. Sin embargo, en los últimos años se ha logrado una caracterización más precisa de formas como el pénfigo herpetiforme autoinmune, IgA y paraneoplásico.
El reconocimiento de estas manifestaciones clínicas, que presentan un campo de considerable complejidad para cualquier clínico -ya sea un dermatólogo general o de un servicio especializado en enfermedades autoinmunes- es esencial para una clasificación correcta y un tratamiento efectivo.
Tradicionalmente, se subdivide en pénfigo profundo y pénfigo superficial, según el sitio epidérmico de la acantolisis. Sin embargo, en los últimos años se ha logrado una caracterización más precisa de formas como el pénfigo herpetiforme autoinmune, IgA y paraneoplásico
Mecanismos celulares y moleculares en el pénfigo autoinmune
El pénfigo autoinmune es causado por autoanticuerpos dirigidos principalmente contra desmogleínas Dsg1 y Dsg3, proteínas clave de los desmosomas que mantienen la adhesión entre queratinocitos. La pérdida de esta adhesión provoca acantolisis, que determina la formación de vesículas y bullas y explica las diferencias clínicas entre las formas de la enfermedad (suprabasal en pénfigo vulgar, superficial en pénfigo foliáceo).
Los desmosomas, compuestos por cadherinas (Dsg, Dsc), proteínas armadillo (plakoglobinas y plakofilinas) y plakinas (desmoplacina, plectina), no solo mantienen la cohesión celular, sino que también actúan como centros de señalización que modulan la respuesta inmunológica y la apoptosis de los queratinocitos.
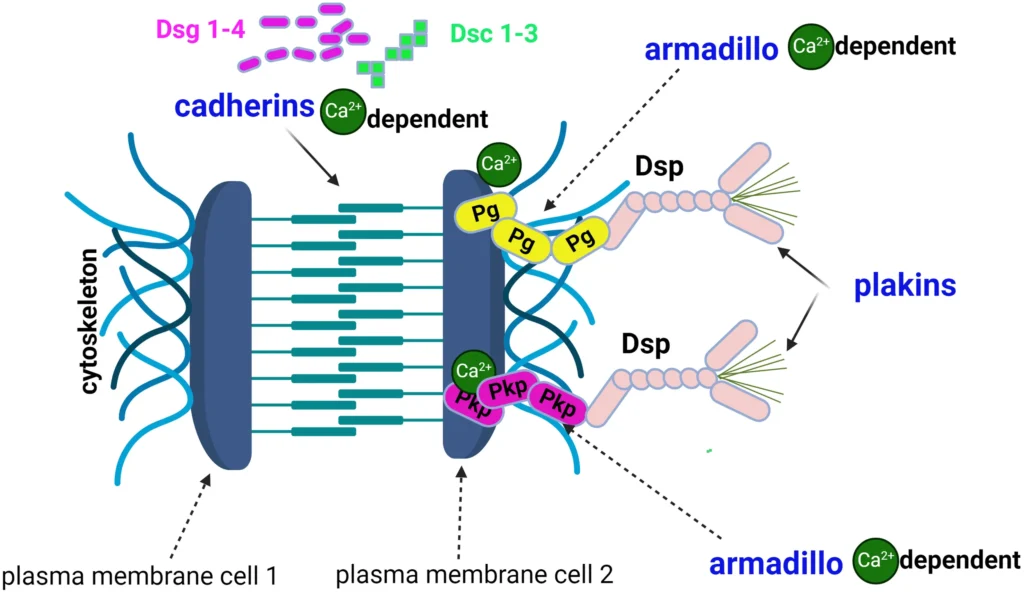
Estructura del desmosoma
En la patogénesis del pénfigo participan varios tipos celulares:
- Queratinocitos, que pierden cohesión y sufren apoptosis (“apoptólisis”)
- Células B, responsables de la producción de autoanticuerpos IgG e IgA
- Células T, que modulan la inflamación y la autoinmunidad (Th1, Th17, Treg, Th foliculares)
- Eosinófilos y neutrófilos, que contribuyen al infiltrado inflamatorio, especialmente en formas IgA
Las vías de señalización mediadas por Ca²⁺ y p38MAPK son esenciales para la formación de vesículas y representan potenciales blancos terapéuticos (p. ej., inhibidores de p38MAPK). La interacción específica entre autoanticuerpos y desmogleínas determina el fenotipo clínico y guía la interpretación de pruebas diagnósticas inmunológicas.
En síntesis, la comprensión de estos mecanismos permite a los dermatólogos correlacionar hallazgos clínicos con pruebas inmunológicas, mejorando la precisión diagnóstica y la selección de terapias dirigidas, como rituximab.
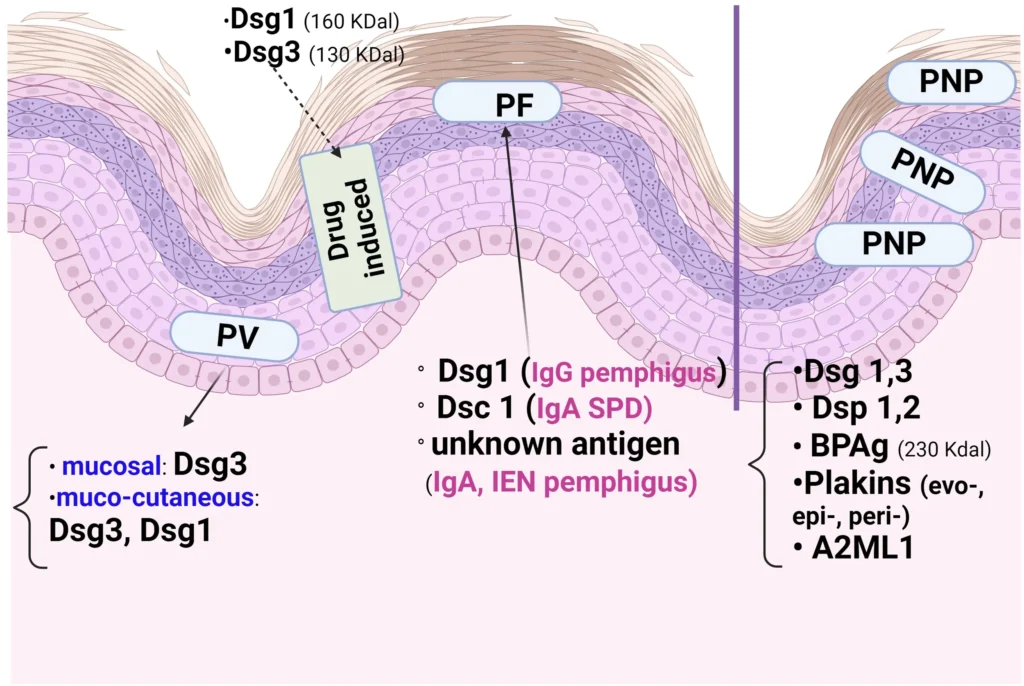
La distribución epidérmica de los antígenos de pénfigo varía según el tipo de pénfigo autoinmune y el sitio de la acantolisis.
Características específicas en el diagnóstico del pénfigo inmune
- Enantema: clave para el diagnóstico precoz
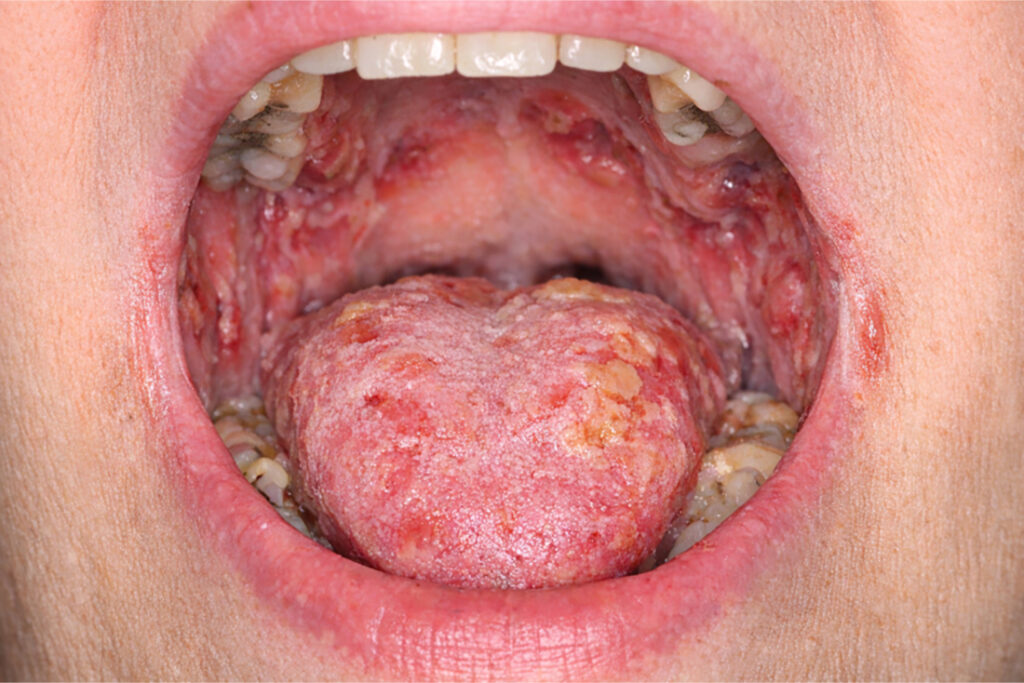
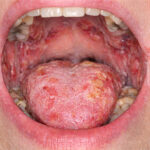
El enantema erosivo y doloroso es frecuente en pénfigo vulgar (PV) y puede preceder a las lesiones cutáneas entre 6 y 12 meses, afectando la alimentación y a veces retrasando el diagnóstico. Puede aparecer en mucosa oral, esófago, conjuntiva, mucosa nasal y genital, e incluso laringe.
El estándar de oro para confirmarlo incluye biopsia histopatológica e inmunofluorescencia directa (DIF) IgG/C3, complementada con inmunofluorescencia indirecta (IIF) y ELISA. Se recomienda tomar dos biopsias en cavidad oral: de la lesión y de tejido circundante, ya que un diagnóstico temprano mejora la eficacia del tratamiento.
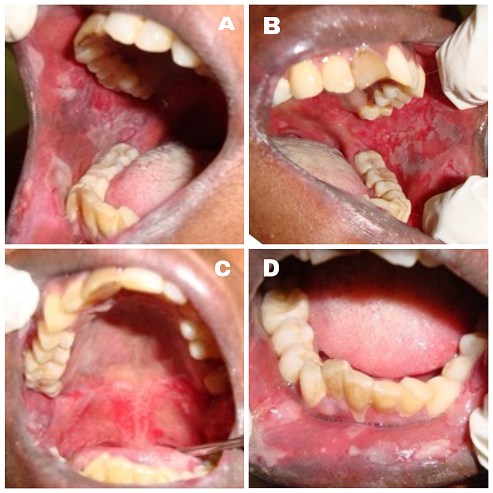
. Pemphigus vegetans (PVeg): se reconoce por el patrón de giros y surcos en la lengua (“lengua cerebral”) y lesiones intertriginosas.
. Pénfigo paraneoplásico (PNP): estomatitis intratable y lesiones periorificiales graves.
. Pénfigo foliáceo (PF): generalmente sin afectación mucosa.
La gravedad de las lesiones mucosas se relaciona con la distribución de Dsg1-3 y con infiltrados inflamatorios predominantes de linfocitos T y B.
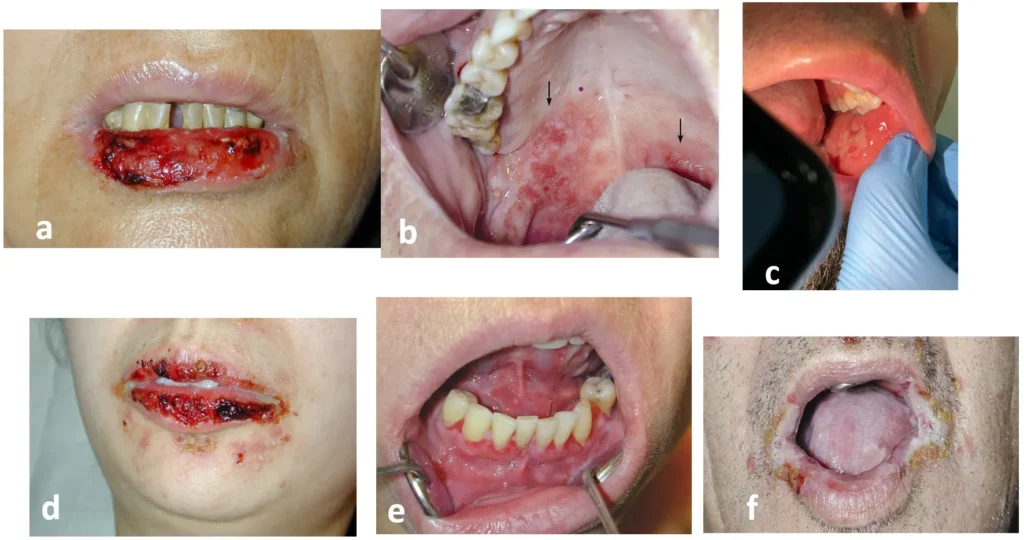
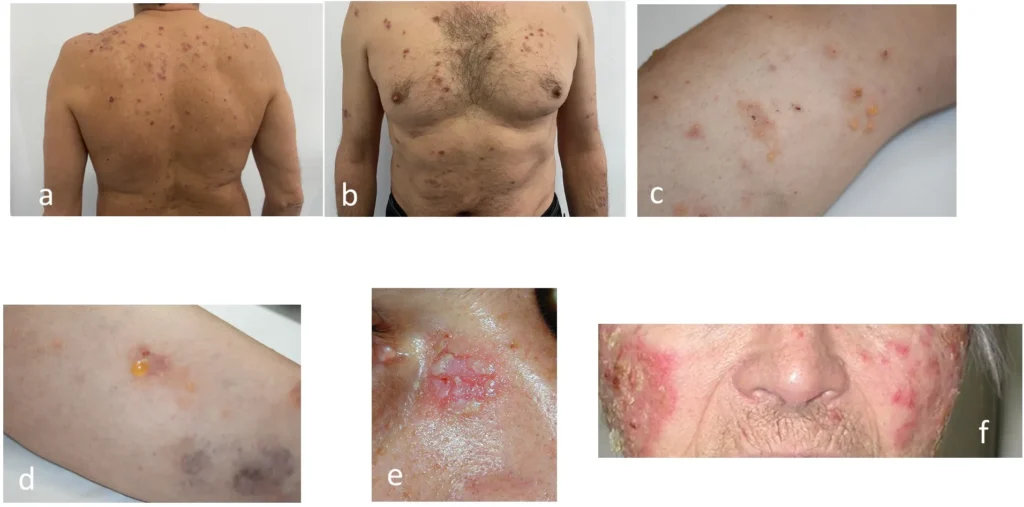
El enantema de pénfigo: (a, b) Pénfigo vulgar (PV) (c). Pémphigo vegetans (Neumann) (d-f). Penfigo paraneoplásico (PNP).
- Lesiones intertriginosas
Cuatro tipos de pénfigo pueden afectar áreas intertriginosas: Hailey-Hailey no inmune, PVeg, PNP y IgA pénfigo.
. PVeg: inicialmente bullosa, evoluciona a lesiones vegetativas; pústulas perivegetativas ayudan a diferenciarla.
. PNP: lesiones intertriginosas poco frecuentes, pero en presencia de enantema y lesiones extensas, facilita el diagnóstico.
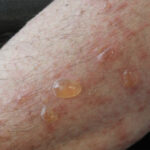
. IgA pénfigo: vesículo-pústulas pruriginosas en axilas, ingle y extremidades proximales.
El historial familiar y personal es importante en Hailey-Hailey. El diagnóstico se confirma con biopsia y DIF, complementadas por pruebas serológicas.
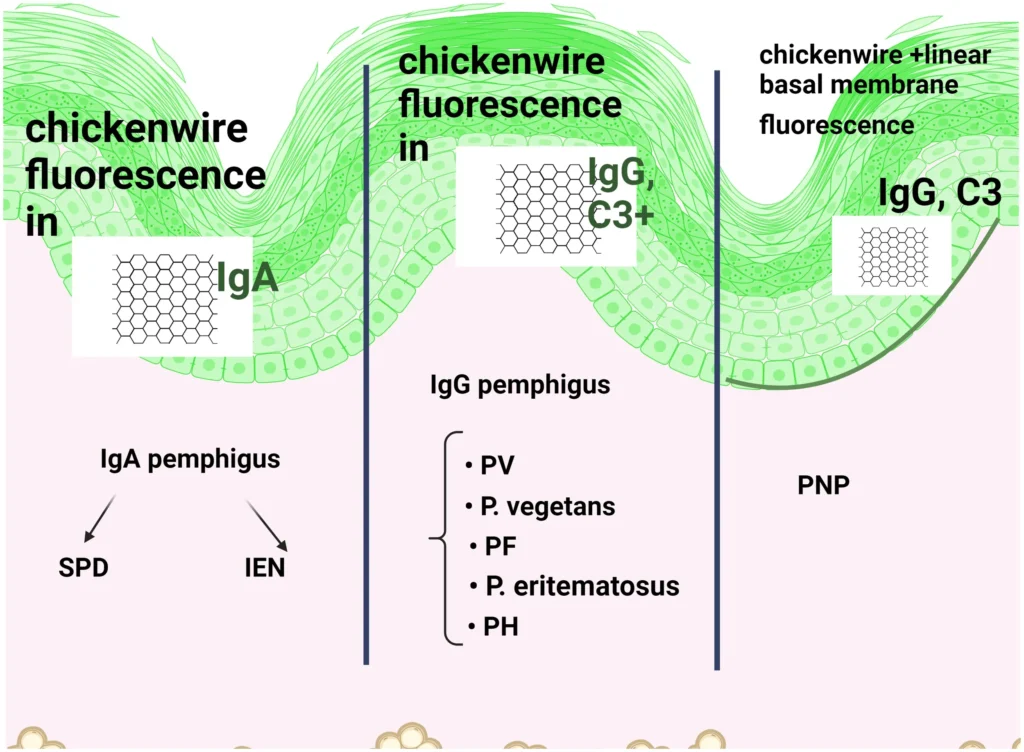
La inmunofluorescencia directa (DIF) en el pénfigo inmune muestra fluorescencia intraepidérmica reticular cuando los anticuerpos IgG o IgA o C3 son positivos en la superficie celular de los queratinocitos
- Prurito como marcador clínico
El prurito puede estar presente en PF, PVeg e IgA pénfigo, y su intensidad suele correlacionarse con la gravedad de la enfermedad.
La participación de IL-31 (derivada de células T) sugiere un mecanismo inmunológico similar al observado en dermatitis atópica, aunque localizado en la piel afectada.
En PVeg y PV, los autoanticuerpos IgG y las citoquinas inflamatorias contribuyen a la acantolisis y la pruriginosidad.
En IgA pénfigo, el prurito refleja la actividad de anticuerpos IgA y la infiltración de neutrófilos (PMN).
Características y desafíos en diferentes tipos de pénfigo
- Pénfigo herpetiforme (PH)
El PH se reconoce por prurito intenso, lesiones en patrón herpetiforme y afectación mucosa, aunque no está relacionado con virus. La acantolisis y la positividad en DIF (IgG) confirman el diagnóstico. Los autoanticuerpos pueden ser negativos y esta forma puede migrar a pénfigo foliáceo o vulgar, lo que requiere experiencia clínica y seguimiento.
- Pénfigo Senear-Usher y lupus bulloso
El pénfigo Senear-Usher es superficial, con exantema en áreas seborreicas y DIF positivo (IgG intercelular y banda lúpidica). El lupus bulloso tiene bula subepidérmica y depósitos lineales/granulares en unión dermoepidérmica (IgG, IgM, complemento). La histopatología y DIF permiten diferenciar ambas entidades, crucial para el diagnóstico.
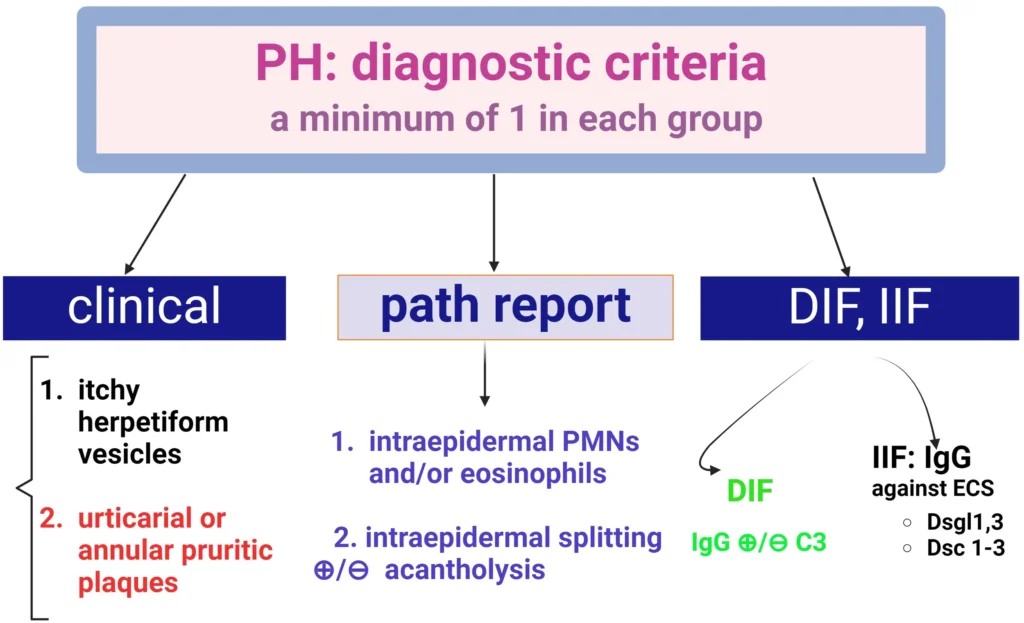
Criterios de diagnóstico para Pemphigus Herpetiformis (PH) hay tres grupos de diagnóstico: criterios de fluorescencia clínico, histopatológico y (directo e indirecto). Un diagnóstico positivo requiere al menos un criterio de cada grupo.
- Pénfigo IgA
El pénfigo IgA es dermatosis neutrófila con exantema vesículo-pustular pruriginoso en tronco y extremidades. Existen dos formas:
. SPD (subcorneal): acantolisis subcorneal, autoanticuerpos IgA contra cadherinas desmosómicas (Dsc1–3).
. IEN (intraepidérmico): acantolisis suprabasal, perfil autoantigénico heterogéneo.
El DIF intraepidérmico positivo distingue pénfigo IgA de dermatosis lineal de IgA. Se asocia con gammapatía monoclonal, VIH, EII, artritis reumatoide y fármacos. La variante IgG/IgA presenta depósitos mixtos y clínicamente se parece al pénfigo IgG, pero con distribución y lesiones características de IgA.
- Pénfigo inducido por drogas
El pénfigo inducido se relaciona con fármacos tiol, fenólicos o inmunomoduladores. Los mecanismos incluyen:
. Bioquímicos: alteración de queratinocitos y neoepítopos.
. Inmunológicos: anticuerpos anti-Dsg1/3.
La abstinencia del fármaco suele mejorar la enfermedad. La historia clínica y la exposición a medicamentos son esenciales para el diagnóstico.
- Pénfigo y embarazo
El pénfigo vulgar y foliáceo puede exacerbarse durante el embarazo, especialmente en el primer y segundo trimestre. Existe riesgo de pénfigo neonatal por transferencia transplacentaria de IgG4. El diagnóstico se basa en clínica, DIF e historia obstétrica.
Pénfigo superficial: (a, b) Pénfigo Herpetiformis (PH) (c, d). IgA pénfigo (e, f). Pénfigo eritematoso. En la forma eritematosa, observe la fotodistribución de las lesiones.
- Pénfigo paraneoplásico (PNP)
Se asocia con tumores hematológicos y sólidos. Se caracteriza por enantema severo, lesiones orales intratables y exantema tipo eritema multiforme. La histopatología muestra dermatitis de interfaz y acantolisis, y DIF revela depósitos intraepidérmicos y a veces membrana basal fina. Diagnóstico confirmado mediante autoanticuerpos IgG contra cadherinas y antígenos no cadherina.
- Transición entre subtipos de pénfigo
Existen casos documentados de transición entre PH, PF y PV, probablemente por propagación de epítopos. Cambios en autoanticuerpos anti-Dsg1/3 pueden reflejar la evolución clínica. La observación de estos anticuerpos en ELISA es útil para el seguimiento y pronóstico.
- Componentes genéticos
. Pénfigo familiar (Hailey-Hailey): autosómico dominante, mutación en ATP2C1 (Ca2+/Mn2+ Golgi).
. Pénfigo inmunológico: asociaciones con HLA clase II (DRB1, DQB1)**, polimorfismos en ST18 y Dsg3, con variación étnica y geográfica.
. Factores ambientales (insectos, infecciones, medicamentos) interactúan con la predisposición genética.
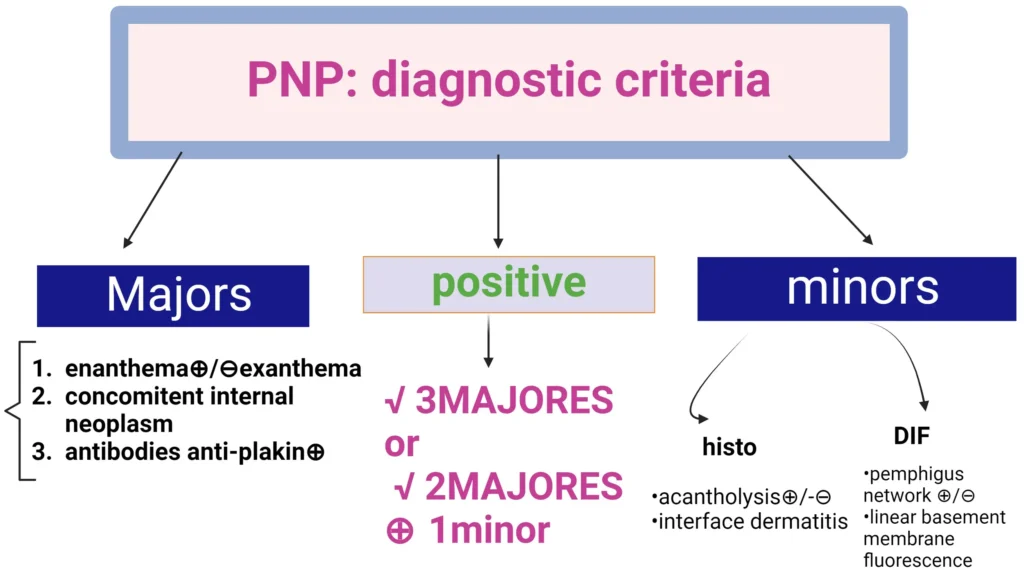
Criterios de diagnóstico para el pénfigo paraneoplásico (PNP). Hay dos categorías de criterios, mayor y menor. Un diagnóstico positivo cumple con 3 criterios principales o 2 criterios mayores + 1 criterios menores.
Estándar de oro para diagnosticar y evaluar el pénfigo inmune
- Papel de la DIF
La inmunofluorescencia directa (DIF) es el estándar de oro tras la histopatología con HE, que identifica el sitio de acantolisis y caracteriza cada bulla (techo, suelo y contenido). La espongiosis con eosinófilos es una señal temprana, presente también en el pénfigo inicial y otras dermatosis bullosas.
. Sensibilidad: 94-98%
. Valor predictivo positivo: 90%
. Especificidad: 36,3%
La DIF detecta depósitos intercelulares de IgG, IgA y C3, con patrones característicos:
“Alambre de pollo”: IgG/C3 intercelular en PV y PF.
. IgA pénfigo: superficial en SPD y suprabasal/intraepidérmico en IEN.
. PNP: depósitos mixtos intercelulares y en membrana basal por autoanticuerpos y linfocitos CD8+.
. Senear-Usher: patrón mixto con red intercelular y banda dérmico-epidérmica superpuesta.
Limitaciones: DIF negativo puede deberse a formas no inmunológicas (Hailey-Hailey, fármacos), remisión, inmunosupresión o errores técnicos.
Alternativa: IHC en secciones FFPE con IgG, C3 o C4d permite sustituir la DIF, mostrando alta sensibilidad incluso en ausencia de microscopio de epiluminiscencia.
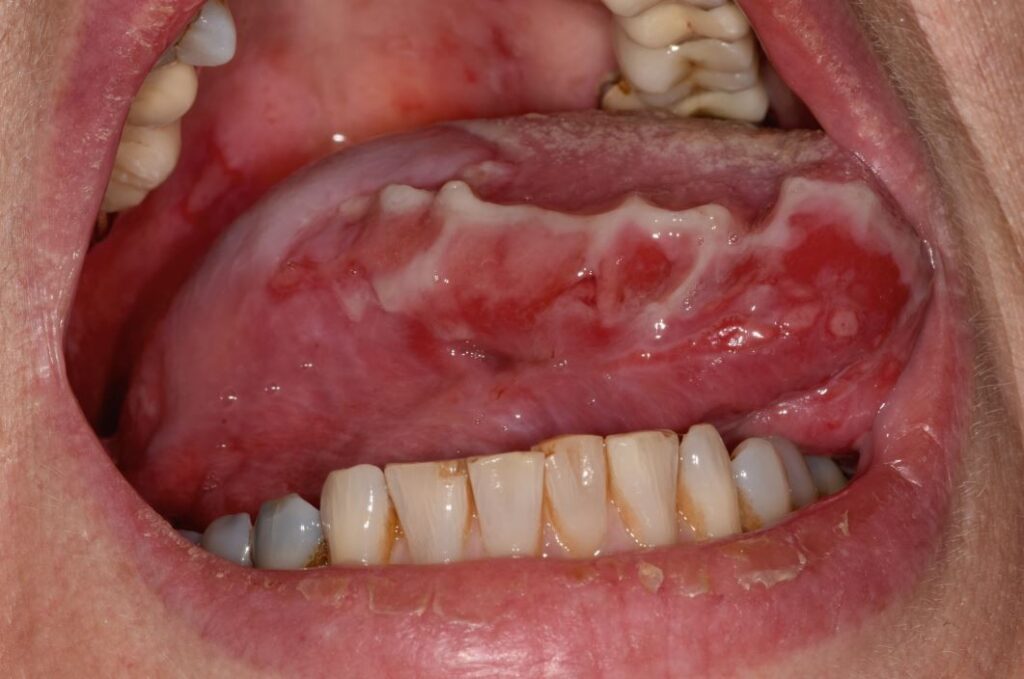
El pénfigo paraneoplásico se caracteriza por enantema severo, lesiones orales y exantema tipo eritema multiforme
- Complemento serológico
Las pruebas serológicas son minimamente invasivas y complementarias:
. IIF: detecta IgG/IgG4 contra Dsg1, Dsg3 y antígenos penfigoides. La positividad se correlaciona con actividad de enfermedad y riesgo de recaída.
. ELISA: mide anticuerpos contra Dsg1/3, evoplacina, colágeno VII, BP180/230; útil para diagnóstico y seguimiento.
. Pénfigo IgA: serológicamente negativo para Dsg1/3; positivo para Dsc (SPD e IEN).
Inmunoblotting / inmunoprecipitación: detecta autoanticuerpos raros (anti-laminina, anti-LAD-1, anti-A2ML1), requiere laboratorios especializados.
Aporte novedoso: anticuerpos anti-Dsg pueden aparecer en ausencia de enfermedad clínica o en otras dermatosis inflamatorias, lo que subraya la interacción entre predisposición genética, exposición ambiental y activación inmune.
- Consideraciones clave
1) Muestreo: biopsia de 3–10 mm con bulla y tegumento perilesional; dos fragmentos en mucosa si es posible.
2) Correlación histopatología-DIF: imprescindible para confirmar diagnóstico.
3) Monitoreo de enfermedad: DIF y serología (IIF/ELISA) son útiles para detectar recaídas y evaluar respuesta terapéutica.
4) Formas especiales: PNP, pénfigo inducido por fármacos y pénfigo Senear-Usher requieren interpretación combinada de DIF, histología y serología debido a patrones mixtos.
En síntesis, el diagnóstico definitivo del pénfigo inmune combina histopatología, DIF y pruebas serológicas complementarias; la novedad reside en el reconocimiento de anticuerpos anti-Dsg en poblaciones sin fenotipo clínico y la utilidad creciente de IHC como alternativa a DIF en entornos limitados.
Discusión
El pénfigo autoinmune sigue siendo grave en algunas formas, especialmente el PV, lo que hace crucial un diagnóstico precoz para un tratamiento eficaz. Entre sus avances recientes se destaca:
- Reconocimiento de nuevas formas de pénfigo (PNP, PH) y actualización de criterios diagnósticos.
- Mayor comprensión molecular: participación de queratinocitos, linfocitos, eosinófilos y PMN, y el rol de las caderinas en acantolisis/apoptólisis.
- Identificación de proteínas distintas a Dsg1/3 ha permitido explicar patrones DIF complejos, especialmente en PNP y Senear-Usher.
- Uso de IHC como alternativa cuando DIF no está disponible.
- Diagnóstico serológico multisustrato (IIF + ELISA) refuerza la precisión mediante la caracterización de autoanticuerpos y cadherinas.
Pénfigo: diagnóstico inmunológico clave
Fuente
Simionescu, SI Tudorache. Autoimmune pemphigus: difficulties in diagnosis and the molecular mechanisms underlying the disease. Front Immunol 2025;16.