Primera parte de un trabajo que resume las implicaciones de la microbiota en la fisiopatología de las enfermedades de la piel y el efecto del uso de probióticos
Lugones Editorial©
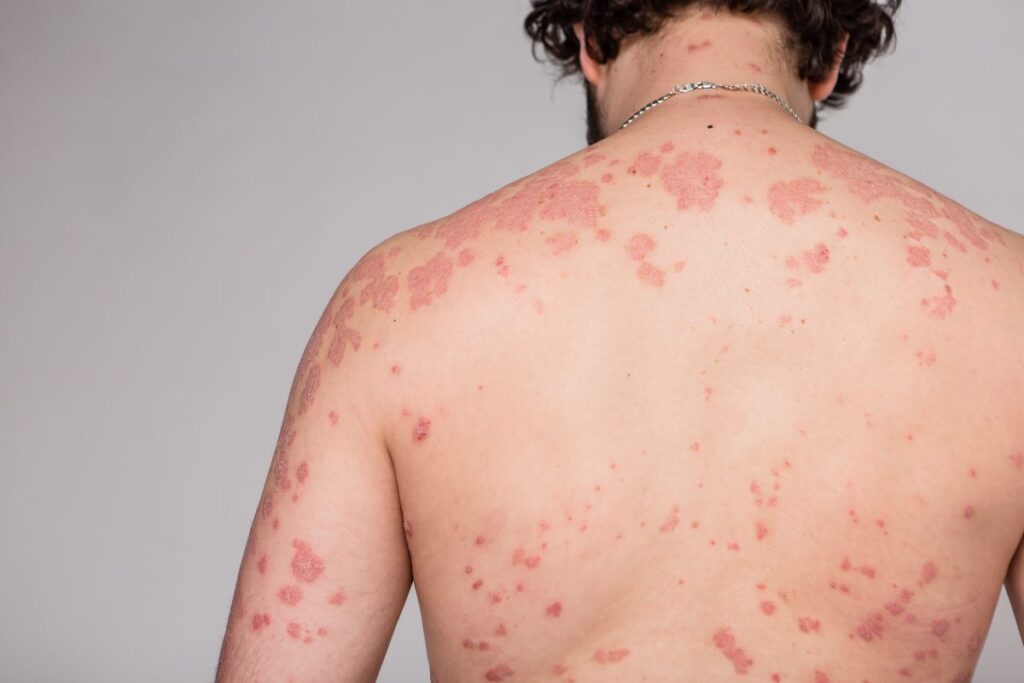
Durante la última década hubo una creciente demanda del uso de probióticos orales y tópicos en varias enfermedades de la piel como la dermatitis atópica, la psoriasis, el acné vulgar, etc., aunque su papel en algunas áreas sigue siendo controvertido.
Los probióticos son microorganismos viables que proporcionan beneficios para la salud al huésped cuando se administran en cantidades adecuadas. Los prebióticos son ingredientes alimentarios no digeribles que estimulan selectivamente el crecimiento y/o la actividad de las bacterias del colon. Un simbiótico es una combinación sinérgica óptima de prebióticos y probióticos.

Los probióticos orales y tópicos se pueden probar como modalidad de tratamiento o prevención en diversos trastornos inflamatorios cutáneos
Los probióticos más utilizados son Lactobacillus y Bifidobacterias que contienen formulaciones disponibles como bebidas, polvos, tabletas y productos lácteos fermentados. Existen varias enfermedades de la piel en las que los probióticos juegan un papel importante.
El objetivo de este artículo es arrojar luz sobre la comprensión del origen y las implicaciones de la microbiota en la fisiopatología de diversas enfermedades de la piel y el efecto del uso de probióticos.
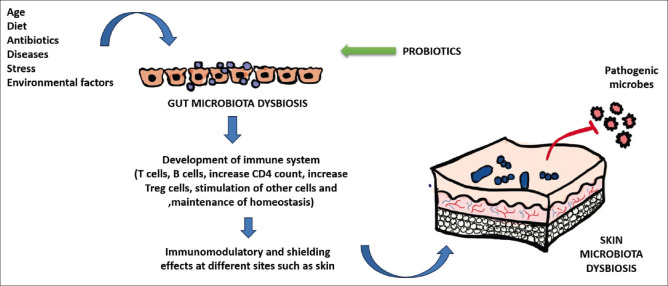
La composición microbiana intestinal se ve influenciada por múltiples factores, como la dieta, la edad, los antibióticos y otros factores ambientales, que inducen la activación del sistema inmunitario innato y adaptativo. Esto produce efectos inmunomoduladores y protectores en otras zonas, como la piel. Los probióticos estimulan el crecimiento de la microbiota intestinal y, por lo tanto, tienen efectos inmunomoduladores y antiinflamatorios
Dermatitis atópica y probióticos
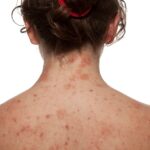
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica y pruriginosa de la piel, con inicio frecuente en la infancia y fuerte asociación con alteraciones genéticas (mutaciones en filagrina) y una respuesta inmune tipo Th2. Además de la disfunción cutánea, se han descrito alteraciones en la microbiota intestinal, lo que vincula el eje intestino-piel con la patogenia de la DA.
Los pacientes muestran menor diversidad bacteriana, con reducción de lactobacilos y bifidobacterias, y predominio de flora proinflamatoria. Este desequilibrio favorece la polarización hacia una respuesta Th2. Los probióticos se proponen como una estrategia no farmacológica para restaurar la microbiota, regular la respuesta inmune y disminuir la inflamación.
- Ensayos clínicos han demostrado que cepas como Bifidobacterium lactis, B. longum, Lactobacillus casei, L. rhamnosus y L. plantarum pueden mejorar el puntaje SCORAD, reducir el uso de corticoides tópicos y disminuir citocinas proinflamatorias.
- Se ha explorado el uso de probióticos tópicos como Lactobacillus johnsonii, Roseomonas, L. reuteri, así como el trasplante autólogo de Staphylococcus hominis y S. epidermidis, con reducción de la colonización de Staphylococcus aureus y mejoría clínica. Estos resultados sugieren un papel adicional en la modulación local de la inmunidad cutánea.
- El uso de probióticos durante el embarazo y en los primeros meses de vida se asocia con menor incidencia de dermatitis atópica en niños. Los preparados multicepa parecen ser más efectivos que los de cepa única, con un efecto sinérgico más marcado.
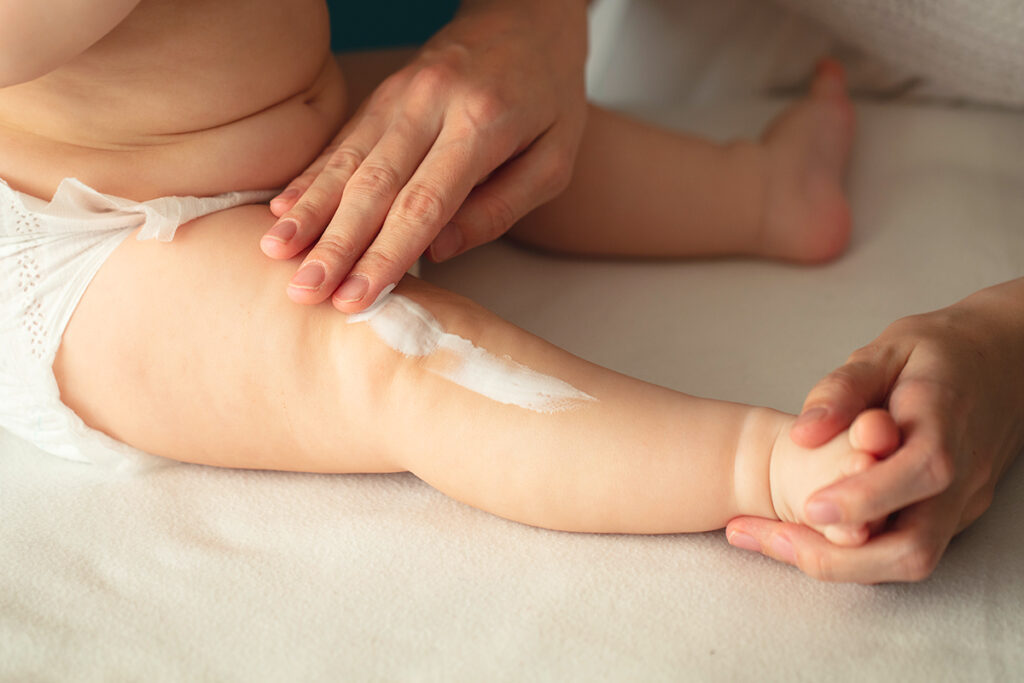
El uso de probióticos durante el embarazo y en los primeros meses de vida se asocia con menor incidencia de dermatitis atópica en niños
Acné y probióticos
El acné vulgaris es una enfermedad inflamatoria multifactorial, asociada no solo con alteraciones cutáneas, sino también con ansiedad, depresión y síntomas gastrointestinales. La disbiosis intestinal incrementa la permeabilidad y favorece la inflamación sistémica, enlazando a través del eje intestino-cerebro-piel la patogénesis del acné.
En este contexto, los probióticos pueden modular la microbiota, reforzar la barrera intestinal y reducir la producción de citocinas proinflamatorias.

La prevalencia de sobrecrecimiento bacteriano del intestino delgado es hasta 10 veces mayor en pacientes con acné
- La prevalencia de sobrecrecimiento bacteriano del intestino delgado (small intestinal bacterial overgrowth, SIBO) es hasta 10 veces mayor en pacientes con acné, y su corrección se asocia con mejoría clínica.
- Los probióticos también reducen los efectos gastrointestinales de los antibióticos y potencian su eficacia antiinflamatoria e inmunomoduladora, mejorando la adherencia terapéutica.
- La combinación de Lactobacillus acidophilus, L. delbrueckii y Bifidobacterium bifidum con minociclina mostró mejoría significativa en lesiones de acné y calidad de vida.
- Otras cepas han evidenciado beneficios en monoterapia: L. rhamnosus redujo lesiones en acné adulto, mientras que productos fermentados con L. bulgaricus y Streptococcus thermophilus, enriquecidos con lactoferrina, disminuyeron sebo y lesiones inflamatorias. Además, especies como Streptococcus, Lactococcus y Lactobacillus producen bacteriocinas que inhiben Cutibacterium acnes, y S. epidermidis limita su crecimiento mediante fermentación de glicerol. Algunos probióticos, como S. thermophilus, estimulan la síntesis de ceramidas, fortaleciendo la función barrera.
- Los probióticos también actúan sobre la vía insulínica: se ha demostrado que mejoran la señalización de la insulina y disminuyen factores lipogénicos, mecanismo relevante en el acné femenino postadolescente.
- En el ámbito tópico, aunque la evidencia es incipiente, se han evaluado formulaciones con Nitrosomonas eutropha, bacteriófagos y lisados bacterianos. Estas preparaciones reducen la carga de C. acnes, el eritema y la severidad clínica, además de favorecer la función de la barrera cutánea. Sin embargo, los estudios son escasos y aún no existe un marco regulatorio específico para estas terapias.
En conjunto, los probióticos, tanto orales como tópicos, representan un abordaje potencialmente útil para modular el ecosistema intestinal y cutáneo en acné, con acciones inmunomoduladoras, antimicrobianas y reguladoras del sebo, aunque se requieren ensayos clínicos más robustos para establecer su papel definitivo.

Los probióticos, tanto orales como tópicos, representan un abordaje potencialmente útil para modular el ecosistema intestinal y cutáneo en acné
Rosácea
La prevalencia de SIBO es mayor en pacientes con rosácea, especialmente en las formas papulopustulosas. Este sobrecrecimiento bacteriano intestinal puede aumentar citocinas circulantes como TNF-α y contribuir al desarrollo de lesiones cutáneas. Se ha observado que la reducción o modificación de la flora intestinal, así como la corrección del tiempo de tránsito intestinal, mejora los síntomas.
La administración de Bifidobacterium breve y Lactobacillus salivarius (1 × 10⁹ UFC/dosis, dos veces al día) en combinación con antibióticos a dosis bajas durante 8 semanas mostró beneficios tanto en la rosácea papulopustular como en las manifestaciones oculares.
El estrés, un factor desencadenante frecuente, refuerza la relevancia del eje intestino-cerebro-piel y su modulación con probióticos. Sin embargo, no está claro si la SIBO y las alteraciones de la microbiota intestinal son causas o consecuencias de la disbiosis cutánea. La variabilidad interindividual de la microbiota sugiere que el beneficio de los probióticos podría requerir tratamientos personalizados, por lo que se necesitan más estudios clínicos para definir su papel en la rosácea.

La prevalencia de SIBO es mayor en pacientes con rosácea, especialmente en las formas papulopustulosas
Conclusiones
En los últimos años se ha avanzado notablemente en la comprensión del microbioma cutáneo y su impacto en la salud de la piel. La pérdida de diversidad microbiana, favorecida por factores ambientales, estilos de vida modernos y uso excesivo de antimicrobianos, se asocia con alteraciones inmunológicas que contribuyen a enfermedades inflamatorias, autoinmunes e incluso neoplásicas.
El interés creciente en el uso de probióticos, tanto orales como tópicos, abre una nueva perspectiva terapéutica en dermatología. Sin embargo, pese a los resultados alentadores, aún se requiere definir con mayor claridad sus mecanismos de acción, la selección de cepas óptimas, las combinaciones más eficaces y la seguridad a largo plazo.
Estudios clínicos de gran escala serán esenciales para consolidar el papel de los probióticos en la prevención y tratamiento de enfermedades cutáneas, así como en el cuidado cosmético de la piel.

Se necesitan estudios clínicos de gran escala para consolidar el papel de los probióticos en la prevención y tratamiento de las enfermedades cutáneas
Acceda a la segunda parte del trabajo: Enfermedades de la piel y probióticos
Probióticos y enfermedades de la piel
Fuente
Gowda V, Sarkar R, Verma D, Das A. Probiotics in dermatology: an evidence-based approach. Indian Dermatol Online J 2024;15(4):571-583.