Trabajo que explora la relación entre los psicofármacos y la piel, con énfasis en la necesidad de reconocer y controlar las reacciones adversas que pueden provocar
Lugones Editorial©
Las reacciones adversas a los psicofármacos son una de las principales causas de interrupción del tratamiento y, por lo tanto, pueden conducir a un mal cumplimiento. En el ámbito de la dermatología, pueden producir serios efectos en la piel.
Las reacciones adversas se han clasificado ampliamente en la literatura en el tipo A, que representa reacciones predecibles como los signos anticolinérgicos y antipiramidales, y el tipo B, que a menudo representa reacciones idiosincrásicas como las reacciones cutáneas adversas al medicamento (ACDR).
Sin embargo, las reacciones dermatológicas representan la mayoría de los efectos secundarios de los medicamentos, incluidos los psicofármacos. Según un informe, la prevalencia de síntomas dermatológicos en pacientes psiquiátricos fue de hasta el 8,4%, y el 50% de ellos recibió su primer tratamiento con psicofármacos.
Se han reportado ACDR en todas las clases de medicamentos psicotrópicos: estabilizadores del estado de ánimo (39%), antidepresivos (29%) y antipsicóticos (19%).

Las reacciones cutáneas a los psicofármacos pueden ser inmunogénicas o no inmunogénicas
Cuadro clínico
El diagnóstico de las reacciones cutáneas inducidas por psicofármacos es complejo debido a la multifactorialidad y la presentación variable. Es clave un historial detallado, incluyendo el inicio y patrón de la erupción, y el historial de medicación. En algunos casos, pueden requerirse pruebas cutáneas o in vitro para confirmar la causa.
Las erupciones exantemáticas son las más frecuentes, iniciando típicamente en tronco o zonas de presión y extendiéndose a extremidades tras suspender el fármaco. Otras presentaciones incluyen urticaria inducida por fármacos, eritrodermia y fotosensibilidad, esta última rara pero relevante, asociada a ISRS.
En casos graves, las reacciones pueden progresar a síndrome de Stevens-Johnson (SJS), necrólisis epidérmica tóxica (TEN), pustulosis exantematosa generalizada aguda (AGEP) y reacciones DRESS.
Algunos psicofármacos, como el litio, se vinculan a alopecia inducida por fármacos, con tasas del 12–18 %, mientras que otros antidepresivos o benzodiacepinas también pueden provocar pérdida de cabello, aunque rara vez.
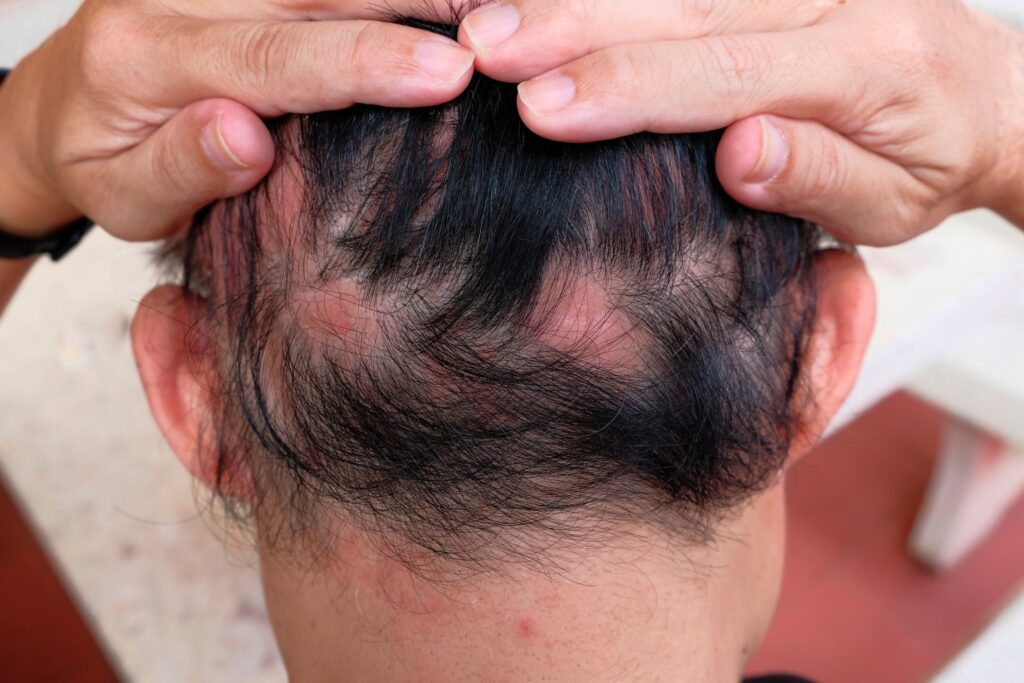
Algunos psicofármacos, como el litio, se vinculan a alopecia inducida por fármacos
Morfología y fundamentos de las lesiones cutáneas
Las reacciones cutáneas inducidas por psicofármacos son diversas y representan un desafío diagnóstico.
Entre ellas, las erupciones exantematosas constituyen entre el 51% y 95 % de los casos, apareciendo como máculas y pápulas eritematosas, principalmente en la mitad superior del cuerpo, y suelen desarrollarse dentro de los primeros diez días de iniciado el tratamiento. Neurolépticos fenotiazínicos y carbamazepina (CBZ) son fármacos frecuentemente asociados, mientras que barbitúricos también pueden causar lesiones maculares similares.
Otras reacciones incluyen:
- Urticaria inducida por psicofármacos: lesiones transitorias, a veces acompañadas de angioedema o compromiso respiratorio, que requieren atención urgente.
- Erupciones de medicamentos fijos: lesiones bien delimitadas, rojizas o púrpuras, a veces con vesículas o erosiones, apareciendo entre 30 minutos y 8 horas tras la ingesta; asociadas a barbitúricos y algunos antidepresivos.
- Reacciones DRESS/DIHS: exantema macular, fiebre, linfadenopatía y afectación multiorgánica (predominio hepático), con mortalidad cercana al 10 %. Se relacionan con CBZ y anticonvulsivos aromáticos.
- Eritema multiforme: máculas o pápulas con lesiones “objetivo”, afectando extremidades y mucosas, frecuentemente asociadas a DEA.
- Pseudolinfoma cutáneo: pápulas, nódulos o placas rojo-violeta, benignas, que pueden simular un linfoma cutáneo.
Las reacciones cutáneas inducidas por psicofármacos son diversas y representan un desafío diagnóstico
Reacciones cutáneas adversas
| Clase de drogas psicotrópicas | Tipo de medicamento | Incidencia de las reacciones cutáneas adversas | Manifestaciones dermatológicas comunes |
| Antidepresivos | ISRS | 0,051% | Erupción cutánea generalizada, urticaria, rara vez fotosensibilidad |
| TCA | 0,073 % | Piel seca, cambios de sudoración, erupción, prurito | |
| Antidepresivos atípicos | Varía | Reacciones alérgicas cutáneas leves, fotosensibilidad, angioedema raro | |
| Antipsicóticos | Antipsicóticos atípicos | >1% | Erupción inducida por fármacos, fotosensibilidad, prurito, dermatitis |
| Antipsicóticos típicos | 0,1-1% | Reacciones alérgicas leves, sequedad de la piel, cambios en la pigmentación | |
| Ansiolíticos | Benzodiazepinas | 0.5–4% | Erupción cutánea, prurito, reacciones graves raras como el síndrome de Stevens-Johnson |
| Buspirone | – | Erupciones cutáneas leves, urticaria | |
| Estabilizadores del estado de ánimo | Litio | 0,01% | Erupciones acneiformes, exacerbación de la psoriasis, prurito, necrólisis epidérmica tóxica rara |
| Estabilizadores del estado de ánimo anticonvulsivos | 0.23 | Erupción cutánea, reacciones de hipersensibilidad, alopecia | |
| Estimulantes | Medicamentos para el TDAH | Relativamente raro, durante el tratamiento | Erupción cutánea, prurito, casos aislados de urticaria |
Medicamentos comunes y sus efectos secundarios
| Reacciones a las drogas | Características | Diagnóstico diferencial | Observaciones |
| Pruritis | – | – | El evento adverso más común y suele ser secundario |
| Urticaria | Lesiones con centros pálidos y bordes rojos con patrón migratorio | Inmunomediado y mediado por complementos | Reacción aguda y está asociada con angioedema |
| Erupciones exantematosas | Lesiones dolorosas maculares y maculopapulares | sarampión, escarlatina, rubéola, enfermedad de Duke, Eritema infeccioso, Eritema subtum | Visto dentro de las dos primeras semanas, puede apuntar a un efecto más grave |
| Erupciones de drogas fijas | Lesiones edematosas de ronda a ovaladas observadas en la piel y la membrana mucosa | Puede ocurrir con analgésicos y antibióticos | Inicio agudo, etiología desconocida |
| Fotosensibilidad | Quemaduras solares exageradas de erupciones fijas después de la exposición al sol | Puede ocurrir con furosemida, tiazida y ácido nalidíxico | Los protectores solares y las lociones podrían ser efectivos |
| Pigmentación | Comúnmente visto en la piel, la retina y la córnea | – | Asociado con el uso a largo plazo |
| Alopecia | pérdida de cabello reversible | Puede ocurrir debido a hormonas, píldoras anticonceptivas, timolol, antipalúdicos y antibióticos | Aguda a subaguda en inicio |
Efectos secundarios comunes y sus detalles
| Reacciones a las drogas | Características | Observaciones |
| Eritema multiforme | Lesiones objetivo que varían en forma observadas en las extremidades | Puede conducir a eventos más graves, inicio agudo |
| Síndrome de Steven-Johnson (SJS) | Lesiones mucocutáneas, más comúnmente bullosas | Mortalidad por sepsis |
| Necrólisis epidérmica tóxica (TEN) | Lesiones bullosas en la base eritematosa que involucran a más de una cuarta parte del cuerpo | Mayor tasa de mortalidad |
| Reacción farmacológica con síndrome de eosinofilia y síntomas sistémicos (DRESS) | Erupción de fármacos, eosinofilia, linfadenopatía, afectación de múltiples órganos | Menor mortalidad en comparación con TEN |
| Dermatitis exfoliativa | Exfoliación generalizada con prurito | Buen pronóstico asociado con la retirada del agente |
| Vasculitis hipersensibilidad a los medicamentos | Inflamación de los vasos sanguíneos con púrpura | Reacciones de hipersensibilidad mediadas por inmunocomplejos (tipo III) |
Efectos secundarios severos y sus detalles
Gestión de las reacciones cutáneas
Los psicofármacos son esenciales en el tratamiento de trastornos psiquiátricos, pero pueden provocar efectos cutáneos adversos, que en algunos casos son graves como SJS/TEN y requieren atención inmediata.
El primer paso es identificar y retirar rápidamente el medicamento causal, ya que la interrupción resuelve el 93,7 % de los ACDR. Esta decisión debe equilibrar la gravedad de la reacción con la necesidad terapéutica del fármaco.
En pacientes que reciben múltiples psicofármacos, se recomienda considerar la suspensión de medicamentos no esenciales. Ajustes de dosis, como iniciar con dosis bajas y aumentar gradualmente en carbamazepina o reducir dosis de litio, pueden prevenir o mejorar las erupciones cutáneas. En casos de alopecia leve, generalmente se continúa el tratamiento, salvo que la reacción sea grave.
El manejo sintomático incluye:
- Prurito: antihistamínicos tópicos o sistémicos.
- Liquenificación: esteroides tópicos.
- Erupciones graves: esteroides sistémicos.
- Hiperhidrosis: ajuste de dosis, cambio o suspensión del fármaco; se pueden usar además cloruro de aluminio tópico o fármacos como glicopirrolato, benztropina, terazosina, mirtazapina, ciproheptadina o clonidina, considerando comorbilidades.
Para ACDR graves (SJS/TEN), es esencial la interrupción inmediata del psicofármaco y consulta dermatológica. El manejo incluye soporte intensivo: hidratación, nutrición, antibióticos y, en algunos casos, corticosteroides sistémicos o inmunoglobulina IV.
El DRESS se maneja con hidratación y esteroides sistémicos, siguiendo recomendaciones basadas en opinión de expertos debido a la falta de ensayos clínicos robustos.
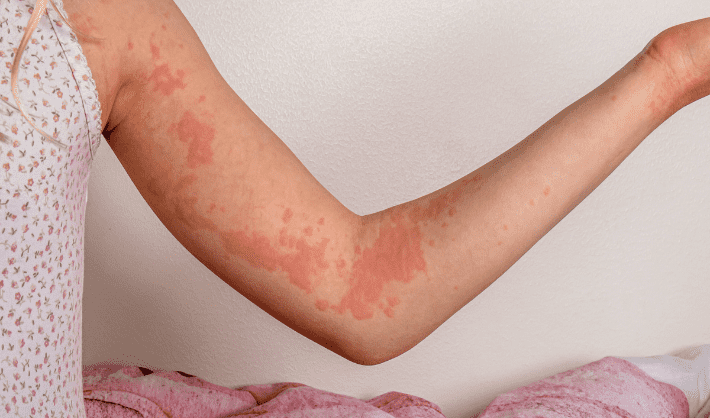
Es fundamental diferenciar reacciones inducidas por psicofármacos de lesiones autoinfligidas o asociadas a condiciones psiquiátricas
Enfoque multidisciplinario
El manejo de reacciones cutáneas inducidas por psicofármacos requiere un enfoque coordinado entre dermatología, psiquiatría y, en ocasiones, farmacología clínica. La comunicación constante entre especialistas es clave para equilibrar la eficacia terapéutica del psicofármaco con la seguridad cutánea del paciente.
- Dermatología: evalúa la gravedad de las reacciones, realiza el diagnóstico diferencial y guía el manejo de los ACDR graves (SJS/TEN, DRESS, AGEP).
- Psiquiatría: ajusta o sustituye psicofármacos según la respuesta terapéutica y la tolerancia cutánea, considerando la enfermedad psiquiátrica subyacente.
- Farmacología clínica/farmacogenómica: aporta información sobre subtipos HLA, polimorfismos genéticos y factores de riesgo que pueden orientar la selección de medicamentos y prevenir reacciones graves.

El enfoque multidisciplinario permite la detección temprana de reacciones cutáneas, el ajuste individualizado de la medicación y el seguimiento para prevenir recurrencias
Conclusiones
Aunque los psicofármacos han transformado el tratamiento de los trastornos psiquiátricos y mejorado significativamente la calidad de vida, también pueden provocar reacciones cutáneas adversas (ACDR).
Se observa que la carbamazepina, lamotrigina y barbitúricos presentan la mayor incidencia de ACDR, mientras que los antipsicóticos modernos como ISRS y antipsicóticos de doble mecanismo muestran incidencias significativamente más bajas. La identificación y manejo adecuado de estas reacciones es esencial para garantizar una atención integral.
Un enfoque multidisciplinario, que incluya psiquiatras, dermatólogos, enfermería y farmacéuticos, mejora la seguridad del paciente y la eficacia del tratamiento. La comunicación clara y la perspectiva holística del modelo colaborativo facilitan una atención centrada en el paciente y permiten abordar oportunamente las complicaciones dermatológicas.
Finalmente, se destaca la necesidad de investigación continua sobre estrategias de prevención, como pruebas genéticas para identificar individuos en riesgo de hipersensibilidad cutánea, asegurando que los beneficios de los psicofármacos se maximicen mientras se minimizan los efectos adversos.

Rosa La carbamazepina, lamotrigina y barbitúricos presentan la mayor incidencia de reacciones cutáneas adversas
Psicofármacos y efectos en la piel
Fuente
Deb N, Dey D, Roy P. Psychotropic medications and dermatological side effects: an in-depth review. Psychoactives 2024;3(1):22-34.