La prediabetes se asocia a riesgo cardiometabólico aumentado, incluso antes del diagnóstico de diabetes tipo 2. Este artículo revisa la evidencia y plantea la necesidad de optimizar el diagnóstico y el tratamiento para reducir su progresión y el riesgo cardiovascular
Lugones Editorial©
La prediabetes, también denominada hiperglucemia intermedia, suele considerarse un estadio en la progresión hacia la diabetes tipo 2. Sin embargo, la evidencia muestra que se asocia a riesgo cardiometabólico aumentado y mayor probabilidad de enfermedad cardiovascular.
La progresión a diabetes tipo 2 (DM2) depende de múltiples factores fisiopatológicos, clínicos y epidemiológicos que con frecuencia se superponen, entre ellos la resistencia a la insulina y la disminución de la secreción de insulina.
El diagnóstico y el manejo del paciente con prediabetes son heterogéneos. No existe consenso uniforme sobre los criterios diagnósticos ni sobre el enfoque óptimo para prevenir progresión o complicaciones. La estratificación según glucosa en ayunas alterada, intolerancia a la glucosa o HbA1c, junto con otros factores de riesgo como dislipidemia o puntuaciones de riesgo (por ejemplo, FINDRISC), puede mejorar la identificación de subgrupos de mayor riesgo.
En este contexto, los autores analizan por qué la prediabetes representa un riesgo cardiometabólico, y plantean la necesidad de optimizar las estrategias diagnósticas y terapéuticas para reducir progresión y riesgo cardiovascular.

La prediabetes es una condición de alto riesgo de enfermedad cardiovascular y riesgo cardiometabólico
Riesgo cardiovascular, morbilidad y mortalidad en la prediabetes
La prediabetes no solo aumenta el riesgo de progresión a DM2, sino que puede asociarse a complicaciones cardiovasculares y metabólicas incluso antes del diagnóstico de diabetes. Algunas alteraciones típicamente atribuidas a la diabetes ya pueden estar presentes en esta etapa.
La asociación entre prediabetes y enfermedad cardiovascular (ECV) no es uniforme en todos los estudios, pero parece más consistente en personas con hipertensión. En este contexto, la resistencia a la insulina se plantea como un posible nexo fisiopatológico, vinculando disfunción metabólica, hipertensión y aterogénesis a través de alteraciones en la biodisponibilidad de óxido nítrico y activación de vías proaterogénicas.
El riesgo de DM2 y ECV es continuo a lo largo del espectro de glucemia (glucosa en ayunas, valores a 1 y 2 horas en OGTT y HbA1c), lo que refuerza el carácter arbitrario de los puntos de corte diagnósticos. Estudios observacionales de largo seguimiento y metanálisis recientes muestran mayor mortalidad por todas las causas y mayor riesgo de enfermedad coronaria, accidente cerebrovascular, enfermedad renal crónica y demencia en personas con prediabetes, particularmente cuando se define por intolerancia a la glucosa más que por glucosa en ayunas alterada o HbA1c.
Un hallazgo relevante es el valor pronóstico de la glucosa plasmática a 1 hora (1 h-PG) en la OGTT. Un valor ≥155 mg/dL se ha asociado con progresión a diabetes, mayor riesgo de eventos cardiovasculares mayores, enfermedad microvascular y mortalidad, incluso en sujetos con glucemia en ayunas y 2 h-PG dentro de rangos considerados normales.

La prediabetes no solo aumenta el riesgo de progresión a diabetes tipo 2, sino que puede asociarse a complicaciones cardiovasculares y metabólicas incluso antes del diagnóstico de diabetes
¿Un criterio de diagnóstico adecuado o insuficiente?
El diagnóstico de prediabetes se basa actualmente en glucosa plasmática en ayunas (FPG), glucosa a las 2 horas (2 h-PG) en OGTT de 75 g y HbA1c. Sin embargo, los puntos de corte difieren entre organizaciones como ADA, OMS e IEC, lo que refleja falta de consenso y posibles discrepancias en la identificación de individuos en riesgo.
- Controversia en los valores de corte
La reducción del punto de corte de FPG a 100 mg/dL propuesta por la ADA amplió el número de individuos clasificados con glucosa en ayunas alterada, aunque la OMS mantuvo el límite en 110 mg/dL. Este umbral más alto se asocia con un riesgo aproximadamente cuatro veces mayor de progresión a diabetes, lo que evidencia que los distintos puntos de corte identifican poblaciones con diferente perfil de riesgo.
En cuanto a la HbA1c, su incorporación como criterio diagnóstico es relativamente reciente y sigue siendo controvertida. Valores entre 6,0–6,5% se asocian con alto riesgo de progresión a diabetes, mientras que niveles más bajos muestran riesgo moderado. Además, la HbA1c presenta menor sensibilidad que FPG u OGTT y puede verse afectada por condiciones clínicas como anemia, enfermedad renal o variantes de hemoglobina.
- El valor emergente de la glucosa a 1 hora
Uno de los aspectos más novedosos es el papel de la glucosa plasmática a 1 hora (1 h-PG) durante el OGTT. Diversos estudios muestran que un valor ≥155 mg/dL se asocia con mayor riesgo de diabetes futura, enfermedad microvascular y eventos cardiovasculares, incluso en sujetos con OGTT tradicionalmente “normal”.
La medición a 1 hora podría ser igual o superior al valor a 2 horas como predictor de riesgo y permitir una mejor estratificación cardiometabólica, con potencial para simplificar el OGTT y mejorar su utilidad clínica.
- Más allá de la glucemia: otros enfoques de riesgo
El síndrome metabólico y las puntuaciones de riesgo como FINDRISC, ADA o NICE también se utilizan para identificar individuos en riesgo de diabetes y enfermedad cardiovascular. No obstante, estas herramientas no identifican necesariamente a los mismos sujetos que los criterios glucémicos.
Mientras el síndrome metabólico se asocia más frecuentemente con disfunción renal temprana e inflamación, la prediabetes se ha vinculado con cambios vasculares subclínicos, lo que sugiere diferencias fisiopatológicas entre fenotipos de riesgo.
Estratificación del riesgo en la prediabetes: hacia un enfoque individualizado
Si el tratamiento de la DM2 requiere individualización, también resulta razonable aplicar este principio a la prediabetes. Aunque el diagnóstico (IFG, IGT o HbA1c elevada) identifica mayor riesgo cardiometabólico, aún no está claro cómo integrar puntos de corte, mecanismos fisiopatológicos y factores asociados para guiar decisiones terapéuticas personalizadas.
- Distintos criterios, distintos pacientes
Los diferentes puntos de corte diagnósticos no identifican a los mismos individuos. Estudios poblacionales muestran escasa superposición entre IFG, IGT y HbA1c elevada, y variaciones en prevalencia y perfil clínico según el criterio utilizado. Factores como edad o sexo pueden asociarse a un único criterio.
Esto sugiere que cada definición de prediabetes podría estar captando fenotipos distintos, con implicancias potenciales para la estratificación del riesgo.

Si el tratamiento de la diabetes tipo 2 requiere individualización, también resulta razonable aplicar este principio a la prediabetes
- Fisiopatología y fenotipos metabólicos
La IFG y la IGT presentan diferencias en los defectos subyacentes:
. En la IGT predomina la resistencia a la insulina periférica (muscular) y alteración más marcada de la secreción tardía de insulina.
. En la IFG es más relevante la resistencia hepática y el deterioro de la secreción temprana.
La HbA1c elevada se ha asociado con alteraciones en la respuesta insulínica y supresión inapropiada de glucagón.
Estudios como DIRECT muestran que la acumulación de defectos en la curva del OGTT incrementa significativamente la incidencia futura de diabetes. De manera particularmente relevante, individuos con glucosa a 1 hora ≥155 mg/dL —aun con OGTT “normal”— presentan mayor prevalencia de síndrome metabólico y peor perfil cardiometabólico, reforzando su valor estratificador.
- Factores asociados y estrategias combinadas
Aunque la obesidad es un factor clave, el deterioro progresivo de la célula β comienza en etapas prediabéticas y no depende exclusivamente del exceso ponderal. Otros factores relevantes incluyen obesidad central, dislipidemia, edad y variables socioeconómicas.
El síndrome metabólico y los scores clínicos (FINDRISC, ADA, NICE) aportan información complementaria, pero no identifican necesariamente a los mismos sujetos que los criterios glucémicos.
La evidencia sugiere que estrategias en dos pasos —evaluación clínica inicial seguida de pruebas de laboratorio— mejoran la eficiencia diagnóstica, siendo la glucosa en ayunas la prueba más costo-efectiva, con rendimiento adicional al incorporar HbA1c y perfil lipídico cuando sea posible.
Fenotipos relacionados con el desarrollo de diabetes tipo 2
La DM2 es una enfermedad marcadamente heterogénea. Propuestas recientes han reclasificado la DM de inicio en adultos en subgrupos definidos por variables clínicas, metabólicas, autoinmunes y fisiopatológicas (edad al diagnóstico, IMC, HbA1c, función de la célula β, resistencia a la insulina y anticuerpos GAD).
Estos subtipos muestran diferencias en riesgo de complicaciones —por ejemplo, mayor progresión a nefropatía en los grupos con resistencia a la insulina y mayor riesgo de retinopatía en aquellos con deficiencia insulínica— y perfiles genéticos distintos, marcando un avance hacia la medicina de precisión.
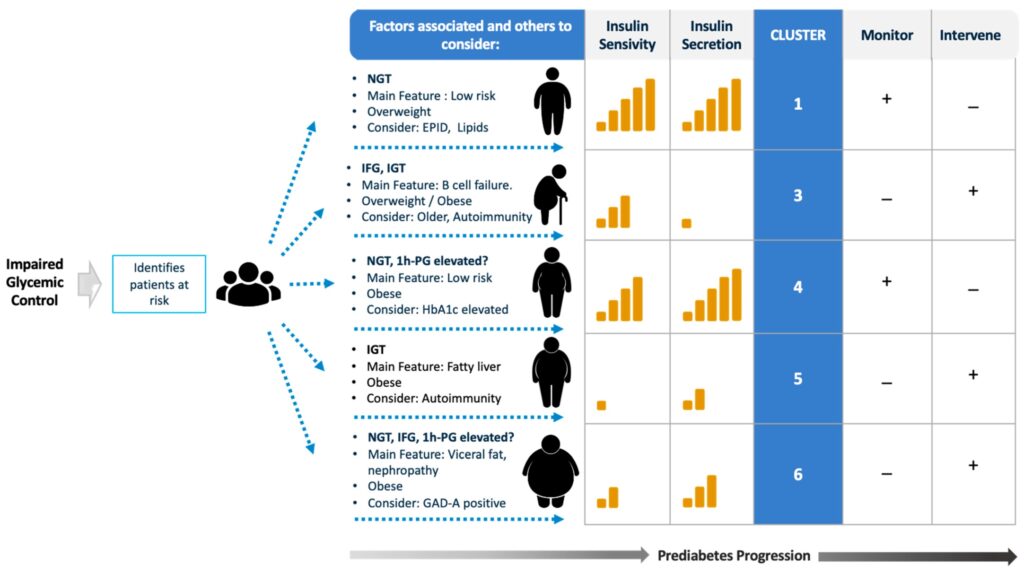
Enfoque para definir al paciente prediabético desde la detección hasta la evaluación de los factores de riesgo, el seguimiento y la intervención
- Heterogeneidad antes del diagnóstico
Más recientemente, incluso en personas con alto riesgo de DM (prediabetes, antecedente familiar, IMC elevado o diabetes gestacional), se han identificado seis subfenotipos metabólicos distintos. Entre ellos destacan:
. Un grupo con insuficiencia de célula β.
. Un grupo con resistencia a la insulina e hígado graso, de alto riesgo.
. Un grupo con exceso de grasa visceral y mayor riesgo de nefropatía.
Este modelo demuestra que la heterogeneidad fisiopatológica ya está presente antes del diagnóstico de diabetes manifiesta y que algunos individuos pueden tener alto riesgo de complicaciones aun sin progresión rápida a DM.
- Implicancias clínicas y límites actuales
Estos hallazgos sugieren que distintos fenotipos de prediabetes podrían beneficiarse de estrategias terapéuticas diferenciadas. Evaluar todos los defectos glucémicos (IFG, IGT, HbA1c y glucosa a 1 hora) junto con factores clínicos y sociodemográficos podría ser el primer paso hacia una estratificación real del riesgo.
Sin embargo, un punto clave es que estas subclasificaciones aún no han demostrado asociación consistente con mayor riesgo cardiovascular o mortalidad, por lo que todavía no se ha definido un fenotipo de prediabetes o diabetes temprana claramente vinculado a mayor riesgo cardiovascular.
Importancia de la intervención en la prediabetes
La intervención en prediabetes no solo busca prevenir la progresión DM2, sino también reducir complicaciones microvasculares y macrovasculares. Ensayos clínicos clásicos han demostrado que tanto los cambios intensivos en el estilo de vida como algunos fármacos (metformina, pioglitazona) reducen la incidencia de diabetes entre un 25% y 70% en seguimientos de 2 a 6 años. Además, entre un 20% y 50% de los participantes logran regresar a normoglucemia.
Los estudios centrados en pérdida de peso, incluyendo intervenciones farmacológicas antiobesidad, también han mostrado reducción en la incidencia de DM, reforzando el papel central del control ponderal.

La intervención en prediabetes no solo busca prevenir la progresión a diabetes tipo 2, sino también reducir complicaciones microvasculares y macrovasculares
- Evidencia de largo plazo: más que prevenir diabetes
Dos estudios aportan datos particularmente relevantes:
. El Estudio Da Qing demostró que 6 años de intervención en estilo de vida en personas con intolerancia a la glucosa no solo retrasaron la aparición de DM, sino que redujeron eventos cardiovasculares, complicaciones microvasculares, mortalidad cardiovascular y mortalidad total hasta 30 años después.
. El Diabetes Prevention Program mostró reducciones del 58% en la incidencia de DM con intervención intensiva en estilo de vida y del 31% con metformina. En su seguimiento prolongado (DPPOS), quienes evitaron progresar a diabetes presentaron menor prevalencia de complicaciones, reforzando que prevenir la diabetes impacta en resultados clínicos relevantes.
Un hallazgo clave es que incluso la reversión transitoria a normoglucemia se asocia con menor riesgo futuro de DM.
- Nuevos fármacos: promesa aún no confirmada en prediabetes
Aunque los inhibidores SGLT2 y los agonistas GLP-1 reducen eventos cardiovasculares en pacientes con diabetes establecida, no existe aún evidencia robusta de beneficio cardiovascular en individuos con prediabetes. Si bien los GLP-1 reducen peso y favorecen la reversión a normoglucemia, su impacto en eventos cardiovasculares en esta etapa sigue sin demostrarse.
En este sentido, la intervención en prediabetes funciona —y sus beneficios pueden persistir décadas—, pero aún falta definir qué estrategias son más costo-efectivas y qué subgrupos se benefician más en términos cardiovasculares.
Conclusiones
El riesgo cardiometabólico ya está aumentado en la prediabetes. Sin embargo, los criterios diagnósticos actuales identifican poblaciones heterogéneas, lo que sugiere que refinar la definición —incorporando parámetros como componentes del síndrome metabólico o mediciones intermedias del OGTT— podría mejorar la estratificación individual del riesgo.
Una estrategia razonable es el tamizaje inicial con glucosa en ayunas, seguido de evaluación secuencial con OGTT en sujetos de mayor riesgo. Integrar los distintos defectos glucémicos (IFG, IGT, HbA1c y glucosa a 1 hora), junto con características fisiopatológicas y clínicas, permitiría una aproximación más precisa al riesgo de DM2 y enfermedad cardiovascular.
Las intervenciones en prediabetes reducen de forma consistente la incidencia de DM a corto plazo y mantienen beneficios a largo plazo, especialmente en quienes revierten a normoglucemia. Aunque el impacto directo sobre los eventos cardiovasculares sigue siendo debatido, la evidencia disponible respalda firmemente la modificación intensiva del estilo de vida como piedra angular del manejo.

El abordaje de la prediabetes requiere mejor definición, mejor estratificación y una intervención temprana y personalizada
Prediabetes y riesgo cardiometabólico
Fuente
Lizarzaburu-Robles JC, HermanWH, Garro-Mendiola A, Galdón Sanz-Pastor A, Lorenzo O. Prediabetes and cardiometabolic risk: the need for improved diagnostic strategies and treatment to prevent diabetes and cardiovascular disease. Biomedicines 2024;12(2).