Guía de recomendaciones basada en la opinión de expertos para colaborar con la apropiada implementación del monitoreo continuo de glucosa
Lugones Editorial©
El monitoreo continuo de glucosa con terapéuticas insulínicas inyectables (TII) o bomba portable de insulina (BPI) es una herramienta muy útil y complementaria para el tratamiento de la diabetes tipo 1 (DM1) y DM2 en la insulinoterapia. Su uso se asoció con descensos significativos en la HbA1c, disminución de la variabilidad glucémica, reducción de las hipoglucemias totales y nocturnas, y mejoría de la calidad de vida en estos pacientes.

El monitoreo continuo de glucosa con terapéuticas insulínicas inyectables o bomba portable de insulina es una herramienta muy útil y complementaria para el tratamiento de la diabetes tipo 1 y tipo 2 en la insulinoterapia
Beneficios del monitoreo continuo de glucosa
En la actualidad, el monitoreo continuo de glucosa (MCG), con sus diferentes tecnologías disponibles, permite conocer no solo el valor de glucosa en forma instantánea, sino también sus tendencias mediante flechas que ayudan a visualizarlas en la pantalla del lector. Facilita, también, disponer de los niveles de glucosa históricos, incluida su variabilidad. Además, puede almacenar datos puntuales importantes, como el horario de las ingestas y su contenido, las dosis y los horarios de aplicación de insulina, el tipo de ejercicio, entre otros.
El MCG ha incorporado, para estimar el nivel de control glucémico, nuevas métricas como el porcentaje de tiempo en rango (TIR, del inglés, time in range), el tiempo por encima del rango (>180 mg/dl; TAR, del inglés, time above range) y el tiempo por debajo del rango (hipoglucemia: <70 mg/dl; TBR, del inglés, time below range). Otro importante parámetro informado es la variabilidad de los niveles de glucosa que se expresa como coeficiente de variabilidad (%CV).
La utilización del MCG mejora el control glucémico, disminuye su variabilidad y reduce hipoglucemias graves, sobre todo nocturnas, con mejoría significativa de la calidad de vida. Asimismo, los beneficios clínicos del uso de MCG en personas con DM son independientes de los medios y las estrategias de administración de insulina.
La incorporación del MCG, tanto con sistemas con técnicas de lectura en tiempo real (MCG-RTS, del inglés, real time system) como con técnicas de lectura intermitente (flash) (MCG-IS/Flash, del inglés, intermittently scanned), ha crecido de forma rápida durante los últimos años como resultado de las mejoras técnicas relacionadas con la seguridad, la precisión, la exactitud y la facilidad de uso de dichos sensores.
Dada la accesibilidad, aceptabilidad y facilidad de uso, los diferentes sistemas de MCG comenzaron a incorporarse como parte del tratamiento de los pacientes con DM en insulinoterapia, sin que existan aún indicaciones precisas para su uso y sin un adecuado entrenamiento en la interpretación de los datos proporcionados. Por lo tanto, el propósito de este grupo de expertos fue generar una guía práctica para colaborar con su apropiada implementación y aprovechar al máximo estos nuevos recursos tecnológicos.

El monitoreo continuo de glucosa puede almacenar datos puntuales importantes, como el horario de las ingestas y su contenido, las dosis y los horarios de aplicación de insulina, el tipo de ejercicio
Indicaciones para el uso del MCG
- Adultos, adolescentes y niños (a partir de 4 años para FreeStyle Libre y de 2 años para Dexcom) con DM1 que no logran adecuado control glucémico (objetivo personalizado de HbA1c).
- Adultos, adolescentes y niños (a partir de 4 años para FreeStyle Libre y de 2 años para Dexcom) con DM1 con adecuado control, pero que presentan hipoglucemias leves/moderadas reiteradas o prolongadas o bien nocturnas/graves, sin evidenciar falta de percepción de hipoglucemia (unawareness).
- Niños (a partir de 4 años para FreeStyle Libre y de 2 años para Dexcom) y adolescentes con DM1 bajo tratamiento intensivo, tanto con múltiples dosis de insulina (MDI), mediante bomba portable de infusión continua de glucosa (BPI), o con hipoglucemias frecuentes asintomáticas.
- Adultos, adolescentes y niños (a partir de 4 años para FreeStyle Libre y de 2 años para Dexcom) con DM1 que experimentan gran variabilidad glucémica durante el mismo día o entre diferentes días.
- Niños (a partir de 4 años para FreeStyle Libre y de 2 años para Dexcom) con actividad física intensa y variable.
- Adultos y adolescentes con dificultades para el control de la glucosa durante el ejercicio y el estrés.

El monitoreo continuo de glucosa se indica en adultos, adolescentes y niños con diabetes tipo 1 que no logran un adecuado control glucémico
- Pacientes con incapacidad física o psicológica para realizar automonitoreo glucémico capilar (AGC) tradicional en forma continua, aunque deben mantener la capacidad de realizar mediciones de glucemia capilar ante la presencia de síntomas.
- Pacientes con DM2 bajo tratamiento intensificado con insulina e inadecuado control glucémico o con hipoglucemias leves/moderadas reiteradas o nocturnas/graves, sin evidenciar falta de percepción de hipoglucemias (unawareness), o bien que experimenten gran variabilidad glucémica dentro del día o entre diferentes días.
- Embarazadas con DM1, complementando, pero no reemplazando, al AGC, lo que permite sumar las fortalezas de los sistemas y alcanzar mayor control de la glucosa durante el embarazo.
Lectura e interpretación de resultados
Se sugiere dividir en dos partes la lectura e interpretación del MCG: la primera se refiere al perfil ambulatorio de glucosa (PAG), que informa sobre la situación actual del control glucémico del paciente en forma sencilla y esquematizada, mientras que la segunda parte muestra los valores de glucosa en los días previos, cuyo análisis brindará curvas de tendencias y datos más precisos de situaciones particulares para su interpretación y posterior toma de conductas terapéuticas (acción). Es un requisito muy importante que los profesionales que interpreten los resultados y determinen las modificaciones terapéuticas hayan sido entrenados para la utilización del MCG.
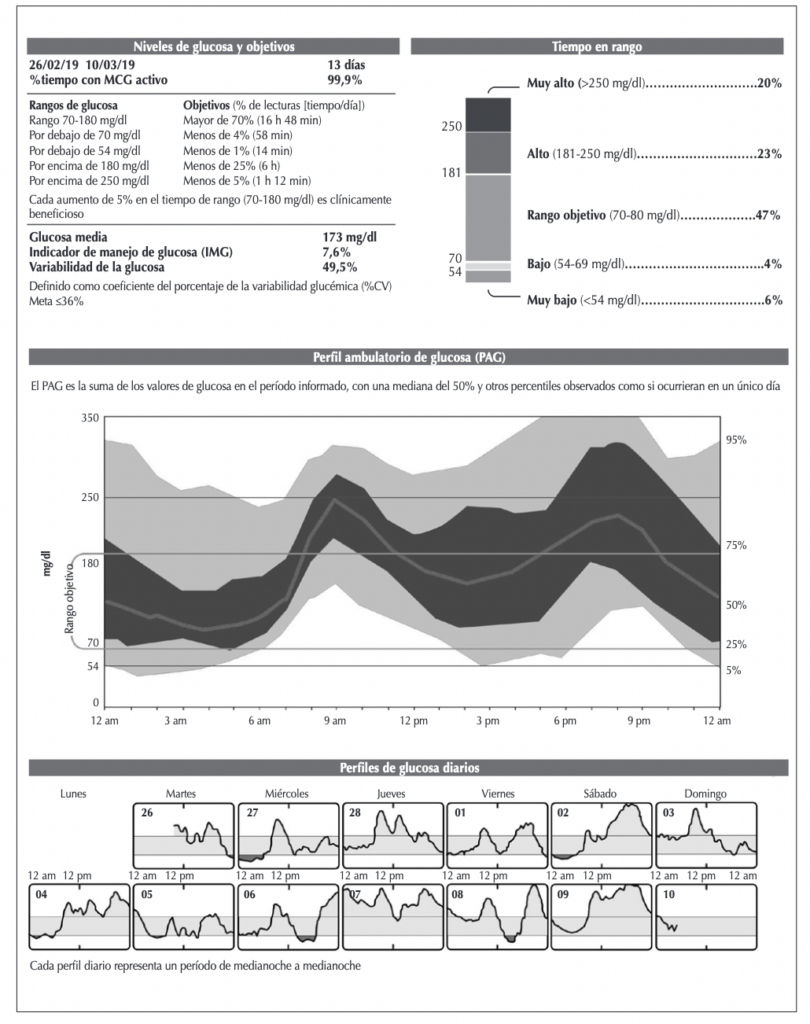
Figura: Perfil ambulatorio de glucosa.
Sugerencias de conductas terapéuticas
Al margen de la disponibilidad continua de datos, uno de los aportes más importantes e innovadores del MCG es la posibilidad de conocer la tendencia de las glucemias expresada en forma de flechas (flechas de tendencia). Las modificaciones del tratamiento que consideren al mismo tiempo los niveles de glucosa y las tendencias son aún controvertidas, dado que no hay evidencia suficiente que indique cuál es la mejor opción para tomar decisiones con criterios terapéuticos.
Sin embargo, existen consensos internacionales que sugieren diferentes formas de calcular tanto las dosis de insulina como los aportes de carbohidratos en diferentes momentos del día sobre la base de los niveles de glucosa y sus tendencias. Como orientación frente a la toma de decisiones, pueden considerarse tres situaciones:
- Realización de ajustes terapéuticos según el valor glucémico y las tendencias en el período prepandial en adultos. En el MCG, el dato de glucosa obtenido antes de una comida se acompaña por la tendencia que estima el nivel glucémico que tendrá el paciente en los próximos 30 minutos en función de la glucosa evaluada en forma retrospectiva y en relación con el historial de las últimas horas. Esta se expresa mediante flechas en la pantalla del lector. Por lo tanto, a diferencia del cálculo de dosis que se efectúa con el AGC tradicional, en el caso del MCG la dosis de insulina prandial puede decidirse también en función de la tendencia, agregando o disminuyendo la dosis del bolo prepandial según la tendencia de la glucosa.
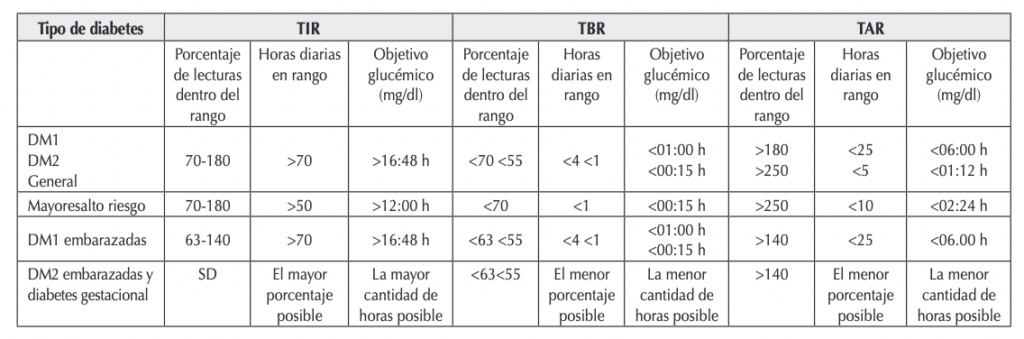
Tabla: Objetivos metabólicos. Guías para la interpretación del control de la glucosa utilizando datos de consensos internacionales.
- Realización de ajustes terapéuticos según el valor glucémico y las tendencias en los períodos postprandial y de posabsorción en adultos. Se recomienda no realizar bolos correctivos dentro de las 3 a 4 h posteriores al último bolo de insulina regular o análogo rápido, considerando que la insulina inyectada previamente sigue aún activa. Se debe asegurar que la hiperglucemia que se corregirá no haya sido consecuencia de la corrección a una hipoglucemia previa (hiperglucemia inducida). Por lo tanto, no administrar insulina dentro de las 3 h de la inyección de insulina rápida previa y sólo hacerlo si se considera que la hiperglucemia no es reactiva a una hipoglucemia. Si se observa que las dosis prandiales son insuficientes en forma repetida, debe reevaluarse el IS del paciente para modificar y adecuar (aumentar) la dosis de los futuros bolos.
- Realización de ajustes terapéuticos según el valor glucémico y las tendencias en niños y adolescentes en el período prepandial. Dadas las diferencias entre los grupos etarios, se sugiere efectuar el cálculo de dosis para los ajustes sobre la base del IS en pacientes pediátricos y adolescentes. Se debe considerar el tiempo de latencia de la insulina regular o de los análogos de acción rápida. Por lo tanto, si el lector de glucosa muestra flechas con tendencia hacia arriba en el período prepandial, es necesario anticipar el momento de la inyección en más de 15 a 30 minutos, aumentar un 10% la dosis calculada del bolo si la flecha está a 45º, y 20% si está a 90º aproximadamente. En cambio, si el lector muestra flechas con tendencias hacia abajo se debe administrar la insulina prácticamente en el momento del consumo de los alimentos: reducir 10% la dosis si la flecha tiene una tendencia hacia abajo de 45º, y 20% si la tendencia es de 90º aproximadamente.
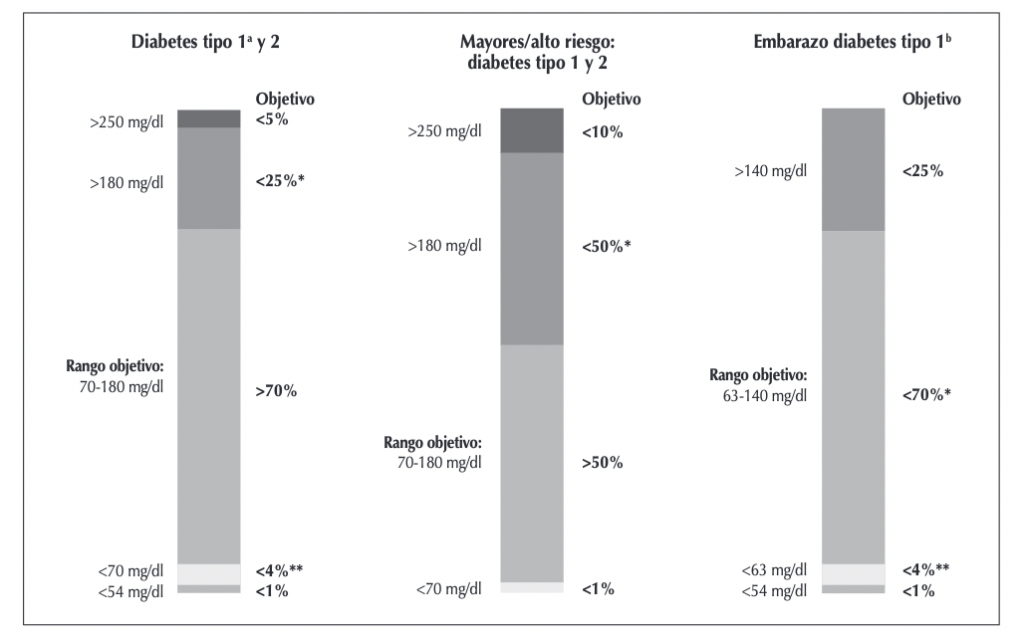
Figura: Tiempo en rango sugerido (TIR) para diferentes situaciones.
Aportes y utilización de las plataformas digitales
LibreView es un sistema de control de la diabetes al que se ingresa desde una plataforma online que permite obtener informes de valor que ayudan a tomar mejores decisiones sobre los tratamientos. Dentro de los informes disponibles se encuentran:
- Reporte PAG: reporte basado en el último consenso TIR publicado que incluye información sobre estadísticas y objetivos de glucosa, tiempo en rango, perfil ambulatorio de glucosa, coeficiente de variación y perfiles diarios de glucosa.
- Instantánea: es un resumen rápido de los datos de glucosa.
- Visualización del patrón de glucosa.
- Resumen mensual, semanal y diario.
- Patrones de comidas y patrones diarios.
- Parte del valor agregado de la plataforma se basa en que los pacientes pueden compartir de forma remota la información de sus mediciones de glucosa con sus profesionales de la salud y la posibilidad de éstos para crear “centros/consultorios” donde compartir la información de sus pacientes con otros miembros del equipo médico.

Uno de los aportes más importantes e innovadores del monitoreo continuo de glucosa es la posibilidad de conocer la tendencia de las glucemias expresada en forma de flechas
Conclusiones
El MCG constituye, hoy en día, una herramienta muy útil y complementaria a lo que aportan la HbA1c y el AGC para el tratamiento de pacientes con DM1 y DM2 en insulinoterapia, sean niños, adolescentes o adultos. Si bien la experiencia es aún restringida, el uso del MCG, ya sea con MDI o con BPI, se asocia con descensos significativos en la HbA1c, disminución de la variabilidad glucémica, reducción de hipoglucemias totales y nocturnas y mejoría de la calidad de vida en estos pacientes.
El MCG introdujo nuevas métricas para el control glucémico. El PAG brindado por el MCG, cuyos principales componentes son el TIR, el TBR y el TAR, permite leer el valor de glucosa intersticial en forma rápida, observar mediante flechas las tendencias de los niveles de glucosa, las desviaciones estándar, las oscilaciones glucémicas y su variabilidad. Todos estos datos y patrones pueden observarse en diferentes lapsos de tiempo, desde períodos de 8 y 24 h, y de 7, 14, 30 y 90 días, lo que permite evaluar en forma muy dinámica la evolución del control glucémico en función de las conductas terapéuticas adoptadas y en relación con los factores intercurrentes.
En ese sentido, esta recomendación de expertos podría considerarse como una guía inicial para nuestro medio, teniendo en cuenta cuáles serían las indicaciones del MCG, cómo debería efectuarse la lectura e interpretación de los datos contenidos en el PAG y cuáles serían los objetivos glucémicos en diferentes poblaciones de pacientes con diabetes.

El uso del monitoreo continuo de glucosa se asocia con descensos significativos en la HbA1c, disminución de la variabilidad glucémica, reducción de hipoglucemias totales y nocturnas, y mejoría de la calidad de vida en estos pacientes
Monitoreo continuo de glucosa: recomendaciones
Fuente
Litwak L et al. Monitoreo continuo de glucosa: indicaciones, interpretación de datos y toma de decisiones terapéuticas. Rev Soc Arg Diab 2020;54(3).










