Propuesta de fenotipos de obesidad infantil -dismetabólico, inflamatorio, neuroconductual y biomecánico/estructural- para un abordaje clínico de precisión
Lugones Editorial©
La obesidad infantil, uno de los principales desafíos de salud pública del siglo XXI, requiere la identificación de fenotipos para comprender la heterogeneidad clínica de esta condición.
Los métodos actuales, basados principalmente en el índice de masa corporal (IMC), no diferencian entre masa grasa y muscular ni reflejan la distribución y la actividad metabólica de la grasa corporal, limitando la estratificación de riesgo y la eficacia de las intervenciones.
En esta revisión se propone un modelo de cuatro subtipos fenotípicos -dismetabólico, inflamatorio, neuroconductual y biomecánico/estructural- que integran mecanismos fisiopatológicos dominantes, vías de identificación clínica y asociaciones con riesgos de enfermedad a largo plazo. Este enfoque permite avanzar hacia un manejo clínico personalizado y de precisión, superando el modelo tradicional de “talla única”.
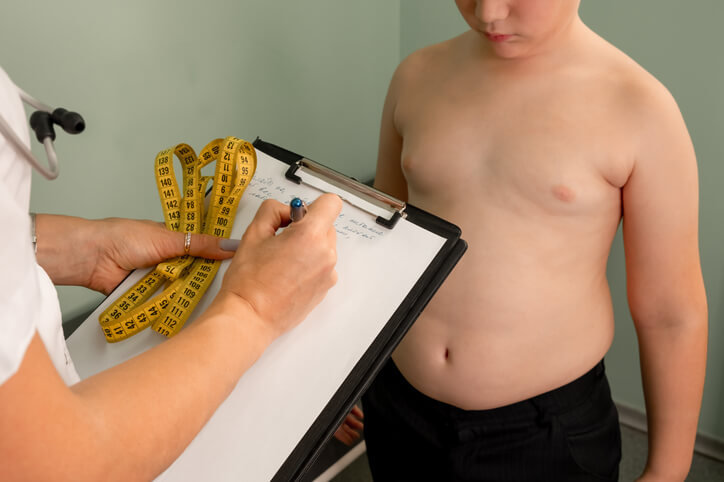
Una de las limitaciones del IMC es que no logra capturar adecuadamente la alta heterogeneidad inherente a la obesidad infantil
Marco de subtipo fenotípico de obesidad pediátrica
El marco de subtipos fenotípicos propuesto reconoce que la obesidad pediátrica es una manifestación diferenciada de disfunción en múltiples sistemas fisiológicos, más que una simple sobrecarga de energía. Cada subtipo se define según la vía fisiopatológica dominante, permitiendo distinguir entre aumentos normales de adiposidad y manifestaciones patológicas, y proporcionando objetivos claros para la intervención clínica.
- Subtipo dismetabólico
Caracterizado por resistencia a la insulina y deposición de grasa ectópica, este subtipo se relaciona con lipotoxicidad y disfunción de órganos clave como hígado, músculo y páncreas. Clínicamente, los niños pueden presentar acantosis nigricans, dislipidemia y elevación de transaminasas, con el mayor riesgo de diabetes tipo 2 y enfermedad hepática grave a largo plazo.
- Subtipo inflamatorio
Impulsado por inflamación sistémica crónica de bajo grado, principalmente desde el tejido adiposo visceral, este subtipo incrementa la liberación de mediadores proinflamatorios (TNF-α, IL-6) que afectan la función vascular. Aunque los indicadores metabólicos tempranos puedan ser normales, estos niños tienen un mayor riesgo de eventos cardiovasculares futuros.
Los niños con subtipo inflamatorio presentan un mayor riesgo de eventos cardiovasculares futuros
- Subtipo neuroconductual
Originado por disfunción del sistema nervioso central, se manifiesta como desregulación del apetito y comportamiento hedónico. La resistencia a la leptina y la hiperactivación del sistema de recompensa dopaminérgico llevan a un patrón alimentario adictivo. El resultado clínico es obesidad severa, difícil de tratar, y comorbilidades metabólicas y cardiovasculares tempranas.
Subtipo biomecánico/estructural
Dominado por carga mecánica excesiva, produce daño en estructuras óseas (por ejemplo, genu varum, SCFE) y vías respiratorias, causando apnea obstructiva del sueño. La hipoxia intermitente y la alteración hormonal resultante crean un círculo vicioso que exacerba la obesidad y sus consecuencias ortopédicas y metabólicas.
Identificación clínica y diagnóstico diferencial de subtipos fenotípicos
Construyendo vías de diagnóstico a partir de pistas clínicas
La identificación de subtipos se inicia con pistas clínicas que trascienden el IMC. Por ejemplo, la acantosis nigricans indica el “subtipo dismetabólico”, mientras que los ronquidos y la somnolencia diurna sugieren apnea obstructiva del sueño en el “subtipo biomecánico/estructural”.
Estas señales guían la selección de exámenes de laboratorio y auxiliares, transformando impresiones clínicas en diagnósticos objetivos y evitando pruebas innecesarias.
Aplicación y limitaciones de los biomarcadores en la estratificación de subtipos
Los biomarcadores proporcionan evidencia objetiva, pero presentan limitaciones: falta de cortes pediátricos estandarizados y variabilidad según subtipo.
- Subtipo dismetabólico: HOMA-IR y perfil lipídico son útiles, aunque no existe un consenso único para síndrome metabólico pediátrico.
- Subtipo inflamatorio: hs-CRP y otros marcadores (IL-6, adiponectina, ferritina) requieren paneles combinados y estandarización.
- Subtipo neuroconductual: depende de escalas conductuales validadas; biomarcadores hormonales o neuroimagen son exploratorios.
- Subtipo biomecánico/estructural: el diagnóstico se basa en pruebas funcionales o estructurales; por ejemplo, la apnea obstructiva del sueño se confirma con polisomnografía pediátrica.

El seguimiento longitudinal de biomarcadores permite un mejor entendimiento de la progresión de la enfermedad que una medición única, y el marco propuesto se adapta a futuros marcadores más sensibles y específicos
Diagnóstico diferencial y superposición fenotípica
La superposición fenotípica es común. El objetivo no es clasificar forzosamente a cada niño, sino identificar el subtipo dominante que representa la mayor amenaza para su salud.
Por ejemplo, un niño con resistencia moderada a la insulina y apnea grave prioriza la intervención sobre el subtipo biomecánico/estructural, abordando primero los riesgos más inmediatos antes que otras comorbilidades.
Discusión
El marco de subtipos fenotípicos permite distinguir la adiposidad patológica de los aumentos fisiológicos de grasa durante el crecimiento y la pubertad. La clasificación no depende solo del IMC, sino de evidencia objetiva de disfunción sistémica.
Por ejemplo, un niño con IMC alto, pero sensibilidad a la insulina normal no se clasificaría como dismetabólico, mientras que la presencia de acantosis nigricans, HOMA-IR elevado o apnea del sueño indica daño funcional activo.
- Implementación práctica: diagnóstico escalonado
Dado que las pruebas “estándar de oro” no son factibles de rutina, se propone un enfoque escalonado:
. Nivel 1: Detección primaria con herramientas accesibles (historia clínica, WHtR, laboratorio básico).
. Nivel 2: Evaluación especializada solo si hay “banderas rojas” (polisomnografía, hs-CRP, panel de riesgo compuesto).
. Nivel 3: Investigación avanzada en centros terciarios o casos complejos (metabolómica, neuroimagen, marcadores inflamatorios).
Esto permite un diagnóstico de subtipo probable y el uso racional de pruebas avanzadas.
- Superposición fenotípica y priorización clínica
Los subtipos interactúan y se superponen, por lo que la clave es identificar el subtipo dominante que representa la mayor amenaza inmediata. Por ejemplo, un niño con resistencia a la insulina moderada y apnea obstructiva grave prioriza la intervención sobre la AOS, mientras que el subtipo neuroconductual puede potenciar todos los demás subtipos si no se controla.

Los subtipos interactúan y se superponen, por lo que la clave es identificar el subtipo dominante que representa la mayor amenaza inmediata
- Intervención basada en la ventana de oportunidad
El marco permite priorizar intervenciones según el subtipo y la urgencia clínica. La acantosis nigricans activa la vigilancia metabólica temprana; el dolor articular y los ronquidos graves indican derivación inmediata a ortopedia o medicina del sueño, respectivamente, para prevenir daño irreversible.
- Trayectorias de enfermedad “multi-path”
En lugar de un modelo lineal, cada subtipo sigue una trayectoria patológica distinta:
. Dismetabólico → diabetes tipo 2
. Inflamatorio → eventos cardiovasculares
. Biomecánico → pérdida de función física
Esta visión permite predecir riesgos específicos y guiar intervenciones tempranas.
- Estratificación de riesgo y manejo personalizado
El marco transforma la identificación de “obesidad” en un diagnóstico de subtipo, facilitando estrategias personalizadas:
. Dismetabólico → enfoque en sensibilidad a la insulina y dieta
. Neuroconductual → terapias conductuales
. Biomecánico → derivación a especialistas y ejercicios adaptados
- Influencia de la pubertad
La pubertad modifica la composición corporal y la salud metabólica, creando confusión diagnóstica. La interpretación de marcadores como HOMA-IR requiere considerar la etapa puberal para diferenciar resistencia fisiológica de patológica y ajustar la evaluación de riesgo.
- Rol del exceso de energía
Todos los subtipos requieren un balance energético positivo crónico, pero la subtipificación permite intervenciones más precisas: ajuste de ingesta y gasto energético según la fisiopatología dominante de cada subtipo.
- Prevalencia y relevancia clínica de subtipos
Aunque algunos subtipos son menos frecuentes, su relevancia clínica puede ser crítica. Por ejemplo, el SCFE en el subtipo biomecánico/estructural es raro, pero representa un riesgo ortopédico grave, reforzando que la frecuencia poblacional no define la prioridad de intervención.
- Fenotipo “en riesgo”
Los niños con adiposidad severa sin subtipo definido aún requieren vigilancia y estrategias preventivas, ya que pueden progresar a un subtipo definido si no se interviene.
- IMC “engañosamente alto”
Un IMC alto no siempre refleja adiposidad patológica; la subtipificación permite ir más allá del IMC, evaluando directamente la disfunción fisiopatológica y priorizando la intervención en quienes realmente la necesitan.
Una sola métrica de IMC está lejos de ser suficiente para guiar la evaluación y gestión precisas del riesgo.
Conclusiones
La obesidad infantil es un síndrome heterogéneo y complejo que no puede evaluarse ni manejarse adecuadamente con una sola métrica como el IMC.
Este marco de subtipos fenotípicos, basado en los mecanismos fisiopatológicos dominantes, clasifica a los niños en subtipos dismetabólico, inflamatorio, neuroconductual y biomecánico/estructural, proporcionando tanto un modelo teórico para comprender la heterogeneidad como una guía práctica para la intervención clínica.
Su valor radica en permitir una medicina de precisión adaptada al subtipo, superando el enfoque de “talla única”, priorizando la intervención según la amenaza clínica más urgente y optimizando la prevención y el tratamiento.
Adoptar este modelo multidimensional y de múltiples trayectorias es esencial para mejorar los resultados de salud a largo plazo y enfrentar de manera más eficaz la epidemia global de obesidad infantil.

Este marco de subtipos fenotípicos proporciona tanto un modelo teórico para comprender la heterogeneidad como una guía práctica para la intervención clínica
Obesidad infantil y fenotipos
Fuente
Zhang Y, Zhou R, Zhang J, et al. Unlocking the heterogeneity of pediatric obesity: a phenotypic subtype-based paradigm for precision management. Front Endocrinol 2026.