La tricotilomanía, un trastorno obsesivo-compulsivo, implica un tratamiento combinado de alternativas farmacológicas y no farmacológicas
Sello Editorial Lugones©
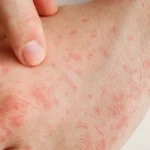
La tricotilomanía es un trastorno obsesivo-compulsivo en el que los sujetos afectados se arrancan el pelo de cualquier región del cuerpo de forma recurrente, provocando una pérdida de pelo o alopecia. Su tratamiento es un reto terapéutico para los dermatólogos, y consiste en un tratamiento combinado de alternativas farmacológicas y no farmacológicas.
La etiología de la tricotilomanía está aún por dilucidar. Múltiples factores independientes o interrelacionados pueden contribuir a su desarrollo, incluyendo factores genéticos, psicológicos, sociales y neurobiológicos. Se la ha clasificado en dos tipos: automática, donde la acción es inconsciente, y focalizada, que ocurre de manera consciente en respuesta a situaciones de estrés emocional, tristeza, ira o ansiedad. Se ha propuesto que arrancarse el cabello produce un fenómeno de “contrairritación” que reduce la percepción del estrés por parte del cerebro.

Se clasifica en automática, donde la acción es inconsciente, y focalizada, que ocurre de manera consciente en respuesta a situaciones de estrés emocional, tristeza, ira o ansiedad
Manifestaciones
Clínicamente la tricotilomanía se puede presentar con un patrón de afectación difusa del cuero cabelludo, alopecia no cicatricial irregular en parches o con 1 o 2 placas. El cuero cabelludo es la localización anatómica más comúnmente afectada, pero también pueden verse afectadas las cejas, las pestañas, las extremidades, el pubis, las axilas y el vello del tórax anterior.
El patrón de alopecia es a menudo localizado o difuso con bordes angulares o irregulares. Los pacientes con tricotilomanía presentan pelos con diferentes longitudes, lo que produce una sensación de aspereza al tocar el cuero cabelludo. Tiene una prevalencia entre el 0,5-2% de la población, con predominio femenino 4:12.
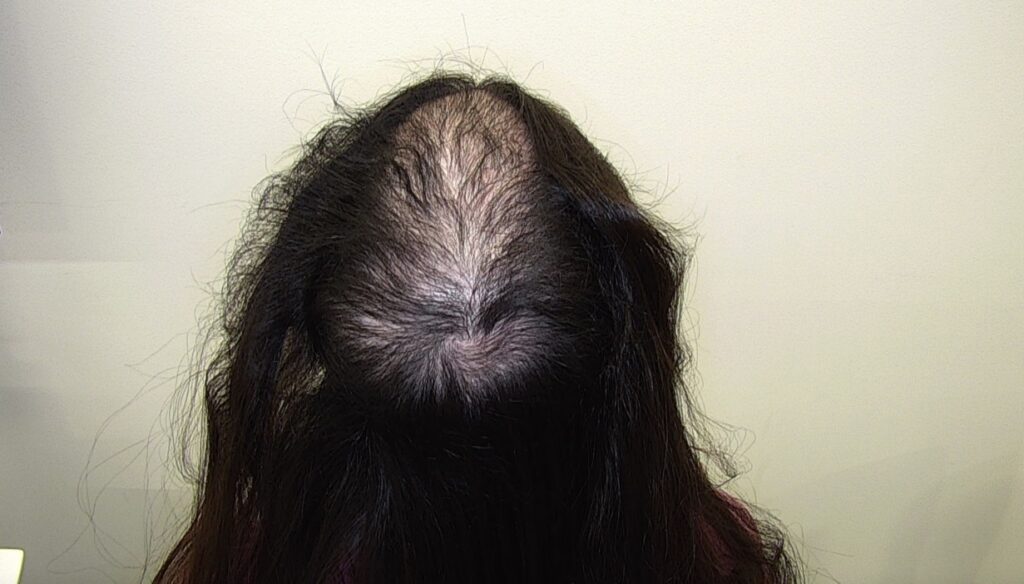
Alopecia extensa difusa en región interparietal y vértex en mujer joven secundaria a tricotilomanía
Tricoscopia
La tricoscopia revela anomalías resultantes del estiramiento y fractura de los tallos pilosos. Los signos tricoscópicos comunes incluyen densidad capilar disminuida, puntos negros, tallos pilosos rotos a diferentes longitudes y puntos amarillos. Se han descrito otros signos tricoscópicos, todos representativos de tallos pilosos rotos.
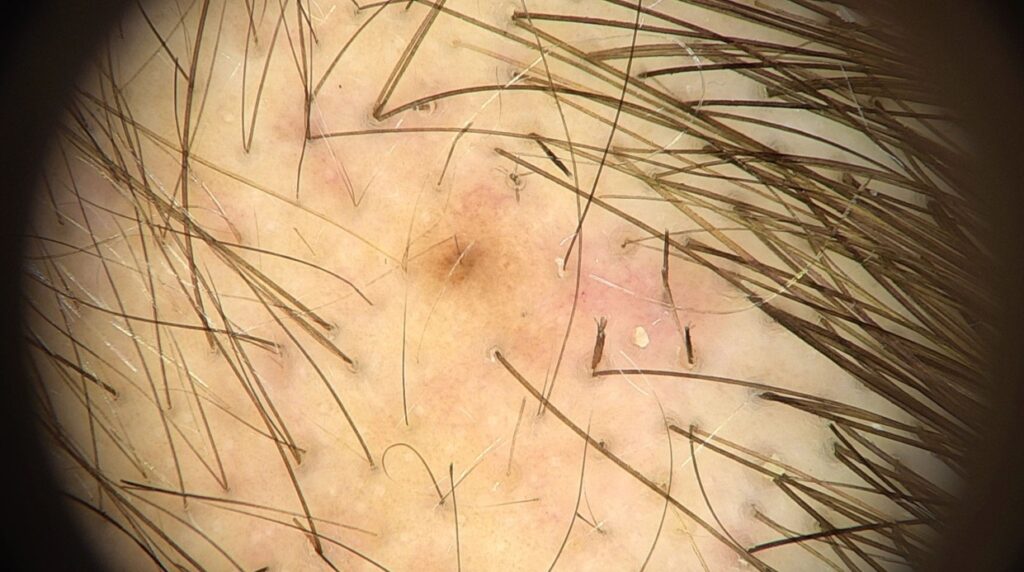
Tricoscopia de placa de alopecia con tricotilomanía con pelos en signo de exclamación y tricoptilosis (broom hairs)
Comorbilidades
La prevalencia de enfermedades concomitantes es de hasta el 80%, siendo las más comunes el trastorno depresivo mayor, el trastorno de ansiedad social, el TOC, el trastorno de estrés postraumático y el trastorno por déficit de atención e hiperactividad.
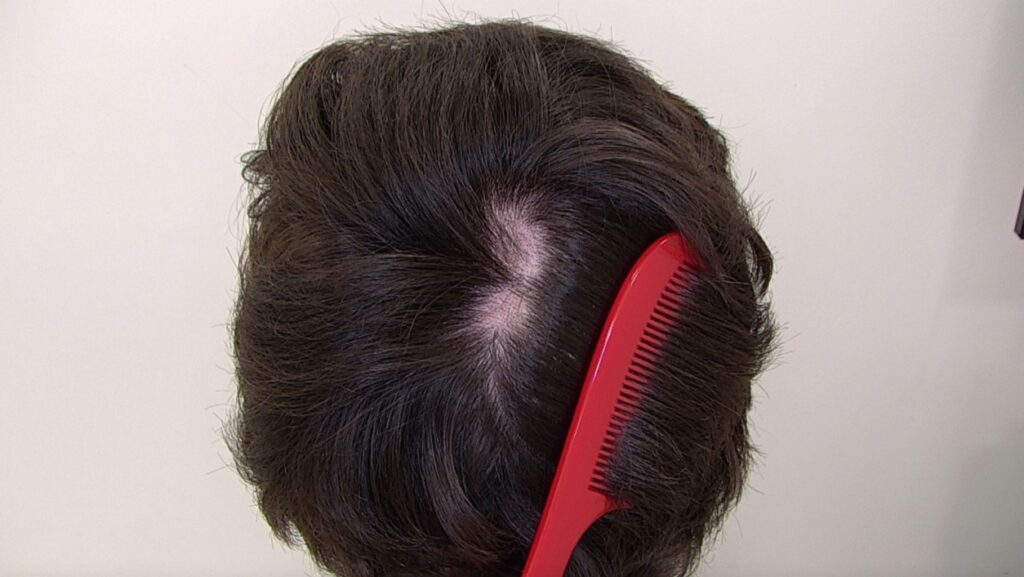
Placas de alopecia ovaladas en la región del vértex. El diagnóstico diferencial incluye la alopecia areta y la celulitis disecante
Tratamientos no farmacológicos
- Terapia cognitivo-conductual. Es uno de los tratamientos más utilizados para la tricotilomanía. Se centra en identificar y modificar pensamientos y patrones de comportamiento disfuncionales. En estos pacientes se utiliza la técnica de reversión de hábito (TRH) para ayudarlos a identificar las señales que preceden al arrancamiento del cabello y a sustituir este comportamiento por respuestas más saludables y adaptativas.
- Dispositivos electrónicos. Se proponen dispositivos electrónicos para mejorar la eficacia de la TRH. Monitorizan la frecuencia de los comportamientos y alertan al paciente del contacto de la mano con la cabeza.
- Terapia vía internet. Por diversas razones económicas, geográficas y estigma social, los pacientes podrían no aceptar o completar la terapia cognitivo-conductual (TCC). Asplund et al. realizaron un estudio con 25 pacientes adultos con tricotilomanía (n=7) o dermatilomanía (n=18). Recibieron 10 módulos de TCC vía internet. Monitorizaron el tirón/pellizco y debían completar las tareas para acceder al siguiente módulo semanal. Interactuaron siempre con el mismo terapeuta y 43% de los participantes de TTM lograron cambios clínicamente significativos, según la definición propuesta por Farhat et al. Los resultados fueron también significativos en el seguimiento a los seis meses.
- Microneedling. El uso de microneedling con un «dermaroller» ha sido propuesto por Christensen et al. como una herramienta de la técnica de reversión de hábito (THR). Se describieron tres casos, una adolescente y dos adultas, que debían usar un dermaroller con agujas de 0,5 mm en cuero cabelludo siempre que sintieran el impulso de arrancarse el cabello. También se recetó minoxidil tópico en espuma. Fueron evaluadas a los 6 y 12 meses, demostrando mejoría clínica significativa, confirmada con tricoscopia. Se postula que el microneedling estimula el crecimiento del cabello y proporciona una sensación similar al arrancamiento.

Tiene una prevalencia entre el 0,5-2% de la población, con predominio femenino 4:12.
Tratamientos farmacológicos
- Inhibidores selectivos de la recaptación de serotonina.
- Antidepresivos tricíclicos.
- N-acetilcisteína.
- Memantina.
- Antipsicóticos.
- Naltrexona.
- Dronabinol.
- Inhibidores de la monoaminooxidasa.

Su tratamiento requiere un abordaje multidisciplinar con diversos métodos, incluyendo psicoterapia y tratamiento farmacológico
Conclusiones
El tratamiento de la tricotilomanía es un reto terapéutico para los dermatólogos y requiere un abordaje multidisciplinar con diversos métodos, incluyendo psicoterapia y tratamiento farmacológico. La terapia cognitivo-conductual es la alternativa terapéutica con mayor evidencia de eficacia, y en particular a la técnica de reversión de hábito.
En la elección del tratamiento debe considerarse la presencia de comorbilidades psiquiátricas y su relación temporal con la tricotilomanía. Si se confirma que la comorbilidad es secundaria a los efectos de arrancarse el pelo, es recomendable centrar el abordaje en la acción de arrancarse el pelo. Si no se encuentra relación temporal, la terapia conductual debería incluir enfoques cognitivos orientados a pacientes con uno o más trastornos.
En cuanto a la farmacoterapia, muchos pacientes con comorbilidades podrían requerir fármacos que han sugerido ineficacia en estudios de tricotilomanía. También deben valorarse los efectos adversos comunes asociados a cada medicamento.
Ante la falta de opciones de tratamiento universalmente aceptadas y aprobadas para la tricotilomanía, son fundamentales nuevos estudios con mayor evidencia para mejorar el abordaje terapéutico de estos pacientes. También se puede valorar la utilidad de las nuevas tecnologías y técnicas en el tratamiento de la TTM, como las terapias en línea, aplicaciones, dispositivos vibratorios y microneedling.
Fuente
Domínguez LN, Imbernón-Moya A, Saceda-Corralo D, Vano-Galván S. Trichotillomania treatment update. Actas Dermo-Sifiliográficas 2024. doi: 10.1016/j.ad.2024.05.003