Estudio que analiza la frecuencia de las farmacodermias o reacciones cutáneas adversas a medicamentos, y los principales fármacos implicados, subrayando la importancia del diagnóstico precoz para optimizar el abordaje terapéutico
Lugones Editorial©
Las reacciones adversas cutáneas a medicamentos, también denominadas farmacodermias, constituyen la forma más frecuente de reacciones adversas a medicamentos (RAM).
La Organización Mundial de la Salud (OMS) define las RAM como aquellas respuestas nocivas y no intencionadas que ocurren a dosis habitualmente utilizadas para la profilaxis, el diagnóstico o el tratamiento de enfermedades, independientemente del órgano afectado o la vía de administración.
En el presente estudio, los autores analizaron el comportamiento epidemiológico de las RAM en un hospital terciario de México y observaron que las farmacodermias diagnosticadas con mayor frecuencia fueron la dermatitis acneiforme, la hiperpigmentación cutánea y el exantema maculopapular, asociadas principalmente con prednisona, hidroxicloroquina, cefalotina, amiodarona y complejo de vitamina B.
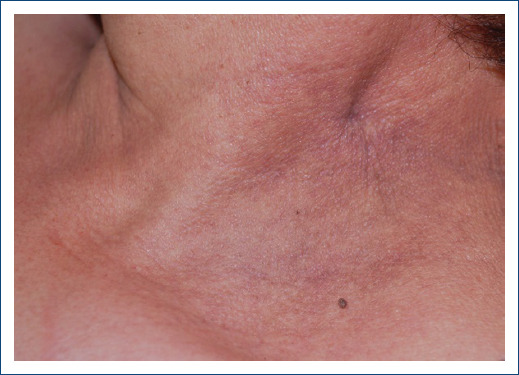
Las reacciones adversas cutáneas a los medicamentos se definen como cualquier cambio indeseable en la estructura o función de la piel, sus anexos o las membranas mucosas atribuible a la exposición a un fármaco (imagen: hiperpigmentación secundaria a hidroxicloroquina)
Epidemiología
Las reacciones adversas cutáneas a medicamentos se definen como cualquier alteración indeseable en la estructura o función de la piel, sus anexos o las membranas mucosas atribuible a la exposición a un fármaco.
A nivel mundial, entre el 2% y el 3% de estas dermatosis requieren hospitalización, y se estima que aproximadamente 1 de cada 1.000 pacientes hospitalizados presenta una farmacodermia grave, como el síndrome de Stevens-Johnson (SSJ), la necrólisis epidérmica tóxica (NET), la pustulosis exantemática aguda generalizada (PEAG) o el síndrome de hipersensibilidad a fármacos (SHF).
La polifarmacia constituye uno de los principales factores de riesgo, con una incidencia estimada de farmacodermias del 1% al 3% en pacientes multimedicados.
Introducción
En la patogenia de las farmacodermias intervienen mecanismos inmunológicos y no inmunológicos.
Los mecanismos inmunológicos se relacionan con reacciones de hipersensibilidad, principalmente tipo I mediada por IgE y tipo IV mediada por linfocitos T.
Por su parte, los mecanismos no inmunológicos incluyen reacciones farmacológicas o tóxicas, generalmente dependientes de la dosis y/o del tiempo de exposición.
Clínicamente, las reacciones cutáneas adversas a medicamentos pueden simular múltiples dermatosis, lo que favorece su subdiagnóstico y constituye un problema relevante de salud pública.
En este contexto, los autores llevaron a cabo un estudio observacional, descriptivo, retrospectivo y transversal en un hospital terciario de México, en el que se analizaron los expedientes de pacientes ambulatorios y hospitalizados interconsultados al Servicio de Dermatología entre enero de 2012 y diciembre de 2022.
Se incluyeron casos con diagnóstico clínico y/o histológico de reacción cutánea o mucocutánea medicamentosa, registrando variables demográficas, comorbilidades, fármacos implicados y hallazgos histopatológicos. El análisis se realizó mediante estadística descriptiva.
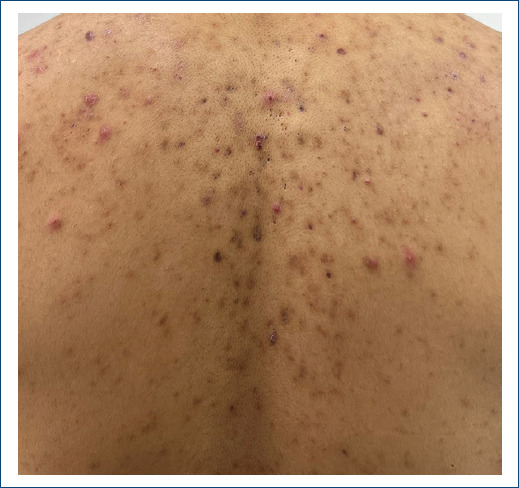
Las reacciones cutáneas adversas a medicamentos pueden simular múltiples dermatosis, lo que favorece su subdiagnóstico y constituye un problema relevante de salud pública (imagen: dermatitis acneiforme asociada a esteroides)
Resultados
- Durante el período 2012-2022 se registraron 2.072 consultas correspondientes a 1.290 pacientes. De 96 expedientes inicialmente identificados con diagnóstico de RAM o farmacodermia, 61 cumplieron criterios de inclusión tras las exclusiones por registros incompletos o diagnóstico no concluyente.
- El 57,37% de los casos correspondió a mujeres y la edad promedio fue de 41,8 años, con mayor afectación en adultos (27–59 años). Los pacientes pediátricos representaron el 9,83% del total. El diagnóstico clínico fue confirmado mediante estudio histopatológico en 12 pacientes.
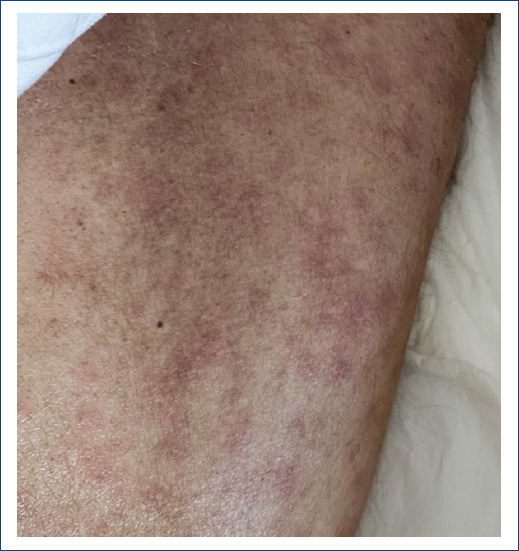
La polifarmacia constituye uno de los principales factores de riesgo, con una incidencia estimada de farmacodermias del 1% al 3% en pacientes multimedicados (imagen: exantema macular asociado a polifarmacia)
La farmacodermia más frecuente fue la dermatitis acneiforme (27,86%), seguida de hiperpigmentación medicamentosa y exantema maculopapular (9,83%). Los principales fármacos asociados incluyeron esteroides, antibióticos, antipalúdicos de uso reumatológico, complejo B y antiarrítmicos. La polifarmacia estuvo presente en el 22,4% de los pacientes y se vinculó con manifestaciones como eritema fijo pigmentado, reacciones urticariformes, eritema multiforme, eritrodermia, vasculitis leucocitoclástica y necrólisis epidérmica tóxica.
En la población pediátrica predominó el sexo masculino, siendo el eritema fijo pigmentado la presentación más frecuente. Los fármacos más asociados en niños fueron ácido acetilsalicílico y cefalotina, mientras que en adolescentes se implicaron espironolactona y concentrados plaquetarios.
Entre las comorbilidades, el lupus eritematoso sistémico fue la más frecuente (13,11%), seguido de cardiopatía isquémica, hipotiroidismo, dislipidemia, enfermedad renal crónica, diabetes mellitus tipo 2 e hipertensión arterial.
En la mayoría de los casos, la decisión terapéutica consideró el balance riesgo-beneficio; cuando se identificó el fármaco causal, este fue suspendido o sustituido. El manejo incluyó medidas generales de cuidado cutáneo y, según el caso, antihistamínicos o corticosteroides tópicos y/o sistémicos.
| Farmacodermias | Medicamentos asociados |
| Dermatitis acneiforme M:13 H:4 | Prednisona, furosemida, levonorgestrel/etinilestradiol, complejo B, clobetasol, betametasona tópica |
| Hiperpigmentación M:7 H:0 | Hidroxicloroquina, amiodarona |
| Exantema maculopapular M:3 H:3 | Polifarmacia, teicoplanina, levofloxacino, amiodarona |
| Reacción urticariforme M:1 H:4 | Polifarmacia, sulfonamidas, quinidina |
| Exantema fijo pigmentado M:2 H:2 | Polifarmacia, espironolactona, AAS |
| Exantema morfiliforme M:1 H:2 | Carbapenémicos, enoxaparina |
| Eritema multiforme M:2 H:1 | Sulfonamidas, polifarmacia, concentrado plaquetario, |
| Eritrodermia M:1 H:1 | Polifarmacia, anfotericina B |
| Síndrome de Stevens-Johnson M:1 H:1 | Difenilhidantoína, sulfasalazina |
| Vasculitis leucocitoclástica M:1 H:1 | Polifarmacia, betametasona IM |
| Reacción tipo eccematosa M:0 H:2 | Polifarmacia, alopurinol |
| Pustulosis exantemática aguda generalizada M:0 H:1 | Cefalotina |
| Exantema intertriginoso y flexural simétrico por fármacos M:0 H:1 | Vancomicina |
| Síndrome de hipersensibilidad a fármacos M:1 H:0 | Alopurinol |
| Reacción eritematoescamosa M:0 H:1 | Cefalotina |
| Necrólisis epidérmica tóxica M:0 H:1 | Polifarmacia |
| Granuloma anular M:1 H:0 | Metotrexato |
| Foliculitis M:0 H:1 | Prednisona |
| Necrosis cutánea M:1 H:0 | Heparina |
Medicamentos asociados a las farmacodermias
Discusión
Las farmacodermias constituyen la forma más frecuente de reacciones adversas a medicamentos y, aunque la mayoría son leves, hasta un 2% pueden comprometer la vida. En la literatura, los antibióticos, AINE, anticonvulsivos y fármacos cardiovasculares suelen identificarse como los principales desencadenantes. En contraste, en esta cohorte predominó la dermatitis acneiforme asociada a esteroides, seguida de hiperpigmentación medicamentosa y exantema maculopapular, hallazgo que refleja el perfil asistencial del centro y la alta proporción de pacientes en tratamiento reumatológico y cardiovascular.
El predominio femenino (57,4%) y la mayor frecuencia en adultos coinciden con reportes previos, aunque la proporción pediátrica observada (9,83%) se mantiene dentro de lo descrito internacionalmente. La polifarmacia, presente en más de una quinta parte de los casos, constituyó un factor relevante y dificultó la identificación del fármaco causal, lo que plantea desafíos terapéuticos en pacientes con múltiples comorbilidades.
El lupus eritematoso sistémico fue la comorbilidad más frecuente, en concordancia con otras series nacionales, mientras que la elevada carga de enfermedad cardiovascular del instituto explica la presencia significativa de cardiopatía isquémica, dislipidemia e hipertensión. Asimismo, se destaca la asociación de un caso de SDRIFE con vancomicina, hallazgo poco reportado en la literatura.
Estos resultados subrayan que el perfil epidemiológico de las farmacodermias puede variar según el tipo de institución y la población atendida, lo que refuerza la necesidad de análisis locales para optimizar la sospecha diagnóstica y el abordaje clínico.
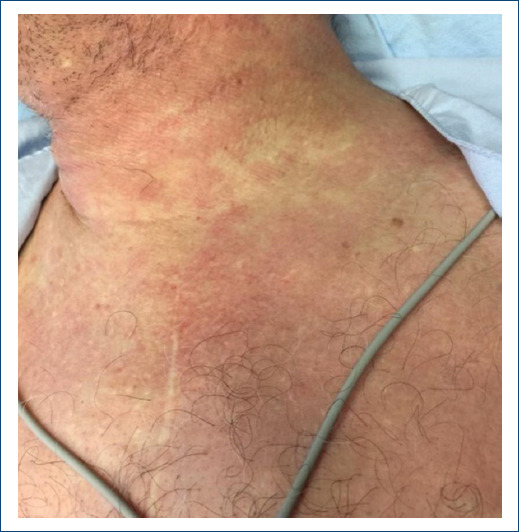
Los antibióticos, AINE, anticonvulsivos y fármacos cardiovasculares suelen identificarse como los principales desencadenantes (imagen: reacción urticaria a la polifarmacia)
Conclusiones
Este estudio permitió caracterizar la frecuencia y los principales fármacos implicados en las farmacodermias en un hospital terciario mexicano, con un patrón predominante de dermatitis acneiforme asociada a esteroides y una importante influencia de la polifarmacia y las comorbilidades sistémicas.
Si bien los hallazgos son consistentes con la literatura internacional, el perfil particular observado refleja la población específica del centro y no es necesariamente generalizable. La naturaleza retrospectiva y la ausencia de seguimiento constituyen limitaciones del estudio.
El reconocimiento temprano de las farmacodermias y la adecuada notificación a los sistemas de farmacovigilancia resultan fundamentales para mejorar la seguridad del paciente y optimizar las decisiones terapéuticas.
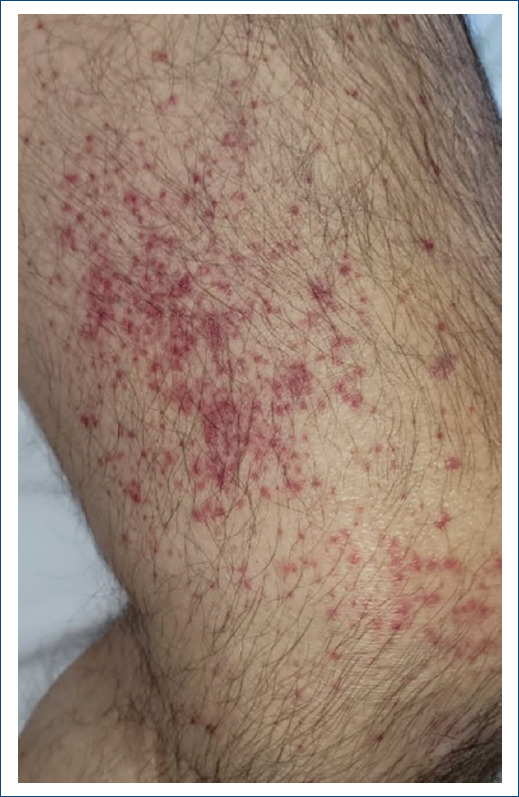
Es importante identificar de manera temprana la presentación clínica de las farmacodermias con el fin de proporcionar el tratamiento adecuado (imagen: púrpura palpable por vasculitis leucocitoclástica asociada a betametasona intramuscular)
Farmacodermias en la práctica clínica
Fuente
Coria-Vázquez S, Cruz-López S, Espino-Mier K, et al. Frequency of cutaneous drug reactions in the outpatient dermatology clinic at the National Institute of Cardiology Ignacio Chávez over a ten-year period. Arch Cardiol Mex. 2024 Oct 10;95(1):59-68.