En la 17º Conferencia Internacional del ATTD 2024 los temas centrales fueron el diagnóstico de diabetes tipo 1 en etapas preclínicas y los aportes de la tecnología en diabetes tipo 2. Además, el rol de la inteligencia artificial en las nuevas opciones de monitoreo
Entrevista con la Dra. Carolina Gómez Martin, Médica especialista en Medicina Interna, especializada en Diabetes
Lic. María Fernanda Cristoforetti, Editora de Lugones Editorial
Más de 5 mil personas de todo el mundo participaron del 17º Advanced Technologies and Treatments for Diabetes 2024 (ATTD 2024), del 6 al 9 de marzo, en Florencia, Italia. Se trata del evento internacional donde médicos, proveedores de atención de la diabetes, investigadores e industrias, entre otros, se reúnen con el objetivo de discutir y difundir innovación relacionada con las nuevas tecnologías y tratamientos para mejorar la atención de las personas con diabetes.
La Dra. Carolina Gómez Martin, Médica especialista en Medicina Interna, especializada en Diabetes, participó del encuentro y, a continuación, en el video resume los aspectos más importantes para el futuro del diagnóstico y tratamiento de la diabetes.
Mirá el video con el resumen de las novedades del ATTD 2024
Entrevista con la Dra. Carolina Gómez Martin, Médica especialista en Medicina Interna, especializada en Diabetes
– ¿Cuáles fueron los aportes en relación a la diabetes tipo 1 más comentados en el ATTD 2024?
– Uno de los ejes centrales fue el diagnóstico de diabetes tipo 1 en etapas preclínicas. El Dr. Colin Dayan (Reino Unido) remarcó el concepto de que la diabetes tipo 1 comienza cuando aparece la autoinmunidad. En este sentido, la presencia de dos autoanticuerpos positivos establece el inicio del estadio 1; si se suman alteraciones en los niveles de glucosa, se denomina estadio 2, y cuando los niveles de glucosa alcanzan los criterios diagnósticos de diabetes, se está frente a un estadio 3 (momento del diagnóstico clínico).
En relación a la progresión, las evidencias indican que el 75% de las personas en estadio 2 progresará a diabetes clínica en 5 años. Al respecto, los principales predictores de progresión señalados fueron: el mayor índice de masa corporal (IMC), la edad más temprana (menores de 12 años) y la positividad de los autoanticuerpos IA2.
Por otro lado, el Dr. Dayan mencionó que retrasar la progresión a la etapa clínica es relevante, dado que la menor edad en el diagnóstico se correlaciona con más años de vida perdidos. La conservación de los niveles de péptido C detectables se asocia con menor riesgo de hipoglucemias y menor variabilidad glucémica.
Por su parte, la Dra. Chantal Mathieu (Bélgica), actual presidenta de la European Association for the Study of Diabetes (EASD), destacó que el diagnóstico de diabetes tipo 1 en etapas preclínicas no es un diagnóstico de riesgo, sino un diagnóstico en etapas tempranas de la enfermedad, en el cual las intervenciones pueden modificar su curso. Además, la Dra. Mathieu enfatizó la importancia de educar a las familias para prevenir el debut clínico en cetoacidosis, que se asocia a riesgo de vida y peor evolución metabólica a largo plazo.
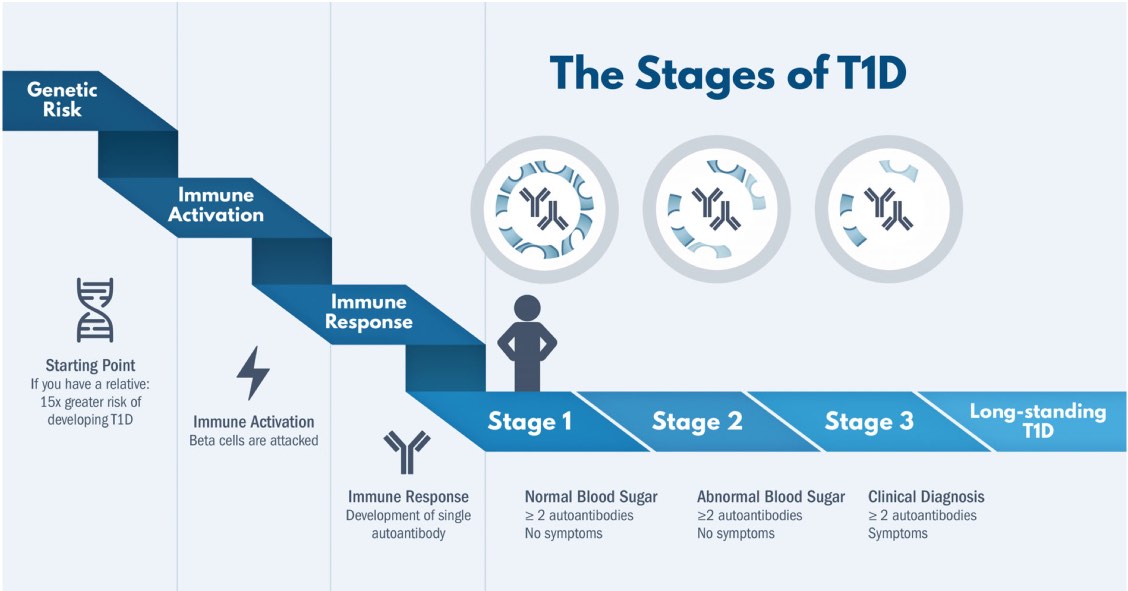
Figura: Progresión de la diabetes tipo 1. Fuente: www.digibete.org/wp-content/uploads/2023/05/ISPAD-Ch._2_pediatric_diabetes.pdf
– Con respecto al monitoreo, ¿qué cambiará en los pacientes con autoanticuerpos positivos?
– Para unificar los criterios de detección y monitoreo en casos de diabetes presintomática, se presentó un borrador del primer consenso para el monitoreo de pacientes con autoanticuerpos positivos: diabetes tipo 1 preestadio 3, desarrollado por la Juvenile Diabetes Research Foundation (JDRF) junto con otras asociaciones como la American Diabetes Association (ADA), la EASD, la ATTD y la International Society for Pediatric and Adolescent Diabetes (ISPAD). Los principales objetivos del consenso desarrollados fueron:
• Prevenir el debut en cetoacidosis, evitar las internaciones, minimizar la HbA1c al diagnóstico y determinar el momento oportuno para iniciar con insulina.
• Identificar personas para participar en estudios de investigación y realizar tratamientos para retrasar la progresión a estadio 3.
Por su parte, las personas en estadio 2 requieren el seguimiento con un especialista en diabetes/endocrinología para recibir educación y soporte psicológico. En la infancia recomiendan evaluar el status metabólico cada 3 meses, con la sugerencia de considerar el uso del monitoreo continuo de glucosa (MCG) durante 10-14 días. Por último, en la adultez, se aconseja una evaluación cada 6 meses, con HbA1c más MCG ciego, monitoreo capilar frecuente o prueba de tolerancia oral a la glucosa (PTOG).

El ATTD es el punto de encuentro para discutir y difundir innovación relacionada con las nuevas tecnologías y tratamientos para mejorar la atención de las personas con diabetes
– ¿Cómo interpretar el MCG en estadios preclínicos de la diabetes tipo 1?
– Al respecto, el Dr. Tadej Battelino (Bélgica), presidente del ATTD, presentó las evidencias actuales sobre las métricas del MCG en estas etapas. Sugirió que, si bien aún no existe un criterio plenamente establecido, definir el estadio 2 ante la presencia de ≥8-10% mayor a 140 mg/dl y 15% sería el umbral para el diagnóstico del estadio 3.
Estos puntos de corte surgen de los estudios que muestran una muy buena correlación con el resultado a las 2 horas de la PTOG y el porcentaje de progresores en estudios de seguimiento. En personas sin diabetes, el tiempo por encima del rango (TAR, time above range) ≥140 no supera el 4%. Además, el Dr. Battelino propuso una duración de 7 días para el MCG, que debería repetirse cada 3 a 6 meses.
La Dra. Jennifer Sherr (Estados Unidos) contó la experiencia en la vida real con el uso de teplizumab en su país desde su aprobación en noviembre de 2022. El teplizumab es un anticuerpo monoclonal anti-CD3 que inhibe el ataque autoinmune a la célula beta y demostró retrasar 24 meses la progresión al estadio 3 en pacientes con diabetes tipo 1 en estadio 2, tratados durante 14 días; es el primer tratamiento modificador de la enfermedad aprobado en el mundo.
Para argumentar su relato, la Dra. Sherr presentó datos de los primeros 178 pacientes tratados, el 40,4% menores de 8 a 17 años, y reforzó la importancia del diagnóstico para “llegar a tiempo” con la terapia y los desafíos que supone para los equipos de salud y las familias implementar el tratamiento.

Más de 5 mil personas de todo el mundo participaron del 17º Advanced Technologies and Treatments for Diabetes 2024, en Florencia, Italia
– A propósito del MCG, ¿cuáles fueron las novedades más interesantes presentadas en el ATTD?
– Actualmente el uso del MCG se está expandiendo, con claras evidencias de beneficio en personas con diabetes tipo 2 que usan insulina basal. En el ensayo clínico Mobile, el empleo del MCG se asoció a una reducción de la HbA1c de un 0,4%. Estos datos se confirman en estudios de la vida real, con reducciones del 1,1% y 1,4% a los 3 o 6 meses de seguimiento. Además, el uso del MCG en diabetes tipo 2 redujo las internaciones por cetoacidosis en un 75% y por hipoglucemia severa en un 45% luego de un año.
En esta edición del ATTD, el Dr. Eden Miller (Estados Unidos) presentó un estudio de la vida real que incluyó 1781 personas con diabetes tipo 2 en tratamiento con agonistas del GLP-1. En quienes usaron el MCG, hubo una reducción de la HbA1c del 1,5% (9,8% al inicio versus 8,3% a los 6 meses; p<0,001).
En otro estudio presentado por el Dr. Eugene Wright (Estados Unidos), el inicio simultáneo de un agonista GLP-1 y un sistema de MCG redujeron más la HbA1c que la adición del aGLP-1 solamente (-2,41 versus -2,06; p<0,001).
Fue muy interesante la presentación sobre el aporte del MCG en el manejo nutricional de la diabetes tipo 2 del Dr. Dario Rahelic (Croacia). Durante su oratoria expuso datos de un trabajo realizado en Corea donde se evaluó un programa de educación nutricional asociado a monitoreo flash de la glucosa o monitoreo capilar que, mediante un algoritmo muy sencillo, ayudaba a las personas a tomar decisiones sobre su alimentación según los niveles de glucosa. Los participantes en el grupo de monitoreo flash tuvieron una mayor reducción de la glucosa en ayunas (-16,5 mg/dL; p=0,017), el peso corporal (-1,5 kg; p=0,013), la HbA1c (-0,50%; p<0,001) y un mejor puntaje en el cuestionario de autocuidado luego de la intervención.
En una de las presentaciones orales, el Dr. Juan Pablo Frías (Estados Unidos) adelantó los datos aún no publicados sobre el efecto de la combinación de proporción fija iGlarLixi, en personas con diabetes tipo 2 con mal control metabólico, en tratamiento previo con agentes orales y/o análogos del GLP-1, medidos a través del MCG.
Se utilizó un sistema de MCG ciego (FreeStyle Libre Pro®) antes del inicio y a las 16 semanas de tratamiento. Fue un estudio abierto que incluyó 123 pacientes con una media de 55,6 años de edad, 10 años de evolución de la diabetes, con una HbA1c basal de 10,2% y un IMC de 30,6. El tiempo en rango (TIR, time in range) se incrementó de 26,4% a 52,7% (p<0,001), representando un incremento de 6 horas por día en el TIR. El 76% mantuvo un coeficiente de variabilidad menor al 36%. En cuanto al tiempo bajo rango (TBR, time below range), se produjo un incremento, pero manteniéndose dentro de los objetivos (TBR <4%), sin ningún episodio de hipoglucemia severa.
En síntesis, la evidencia del beneficio del MCG en diabetes tipo 2 va en aumento y ya no se limita a los usuarios de insulina. Se suman diversas ventajas en el uso como herramienta educativa, ya sea para mejorar la alimentación o para potenciar los beneficios de los aGLP-1, incluso permite evaluar exhaustivamente el impacto de las distintas terapias, por ejemplo, las combinaciones de dosis de fijas de insulina y aGLP-1 o para optimizar el control metabólico.

Uno de los ejes centrales del ATTD fue el diagnóstico de diabetes tipo 1, enfatizando que comienza cuando aparece la autoinmunidad
– Luego de esta experiencia, ¿cuál cree que será el futuro en relación al diagnóstico de la diabetes?
– El desarrollo de nuevas opciones en el MCG es imparable. Cada año se presentan sensores de nuevas compañías y nuevas versiones de los sensores que ya están en el mercado.
Por ejemplo, en el ATTD 2024 se presentó un nuevo sensor que, vinculado a una aplicación mediante inteligencia artificial, permite predecir las excursiones de glucosa en las siguientes 2 horas y el riesgo de hipoglucemia nocturna, es decir, anticipa el riesgo de las siguientes 7 horas. Las flechas de tendencia de los sistemas de MCG actuales muestran cómo se “movió” la glucosa en las horas previas (es decir que es información retrospectiva), mientras que este sistema promete predecir cómo “se seguirá moviendo” de manera prospectiva. Cada sensor durará 14 días, tendrá un dispositivo de aplicación en un solo paso, con una precisión sostenida durante los 14 días con un MARD (mean absolute relative difference) de 9,2%.
Los datos del programa clínico de investigación se presentarán en el próximo Congreso de la ADA y se espera la aprobación para su comercialización en Europa a mediados de 2024.
Abreviaturas utilizadas
- ADA: Asociación Americana de Diabetes
- ATTD 2024: Tecnologías y Tratamientos Avanzados para la Diabetes 2024
- EASD: Asociación Europea para el Estudio de la Diabetes
- GLP-1: péptido similar al glucagón 1
- HbA1c: hemoglobina glicosilada
- IMC: índice de masa corporal
- ISPAD: Sociedad Internacional de Diabetes Pediátrica y Adolescente
- JDRF: Fundación para la Investigación de la Diabetes Juvenil
- MARD: media de la diferencia relativa absoluta
- MCG: monitoreo continuo de glucosa
- PTOG: prueba de tolerancia oral a la glucosa
- TAR: tiempo por encima o arriba del rango
- TBR: tiempo por debajo del rango
- TIR: tiempo en rango
Referencias
– Martens T, et al. Effect of continuous glucose monitoring on glycemic control in patients with type 2 diabetes treated with basal insulin. A randomized clinical trial. JAMA 2021;325(22):2262-2272.
– Carlson AL, et al. Flash glucose monitoring in type 2 patients managed with basal insulin in USA. BMJ Open Diabetes Res Care 2022;10(1):e002590.
– Guerci B, et al. Important decrease in hospitalizations for acute diabetes events following FreeStyle Libre system initiation in people with type 2 diabetes on basal insulin therapy in France. Diabetes Technol Ther 2023 Jan;25(1):20-30.
– Miller E, et al. FreeStyle Libre improves HbA1c in people receiving GLP-1 therapy for type 2 diabetes. ATTD Conference, March 6-9, 2024, Florence, Italy.
– Wright E, et al. Initiating GLP-1 therapy in combination with FreeStyle Libre provides greater benefit compared to GLP-1 alone. ATTD Conference, March 6-9, 2024, Florence, Italy.
– Choe HG, et al. Effects of patient-driven lifestyle modification using intermittently scanned continuous glucose monitoring in patients with type 2 diabetes. Results from the randomized open-label PDF study. Diabetes Care 2022;45(10):2224-2230.
MAT-AR-2400648 – 0.3 – 04/2024












