La diabetes tipo 1 fue uno de los ejes del Congreso Europeo de Diabetes 2025; se abordaron las etapas de la enfermedad, y qué conducta y objetivos se pueden incluir en cada una. Además, se trataron temas como la angustia por diabetes y el rol de la inteligencia artificial
Entrevista con el Dr. Javier Remon, Jefe de la Unidad de Diabetes Clínica Pueyrredón, Jefe del Servicio de Diabetes, Hospital Bernardo Houssay, Mar del Plata
Lic. María Fernanda Cristoforetti, Editora de Lugones Editorial
Del 15 al 19 de septiembre de 2025 se llevó a cabo la 61º reunión anual de la European Association for the Study of Diabetes (EASD) en Viena, Austria. Con una modalidad virtual y presencial, el Congreso Europeo de Diabetes 2025 fue una excelente oportunidad para mantenerse al día con los recientes desarrollos en el campo de la diabetes.
El Dr. Javier Remon, Jefe del Servicio de Diabetes del Hospital Bernardo Houssay (Mar del Plata), participó de la EASD de manera virtual y en esta entrevista destaca que una de las charlas que más le llamó la atención fue sobre medicina de precisión en el diagnóstico de la diabetes (DM).
“En la actualidad uno de los principales desafíos es el diagnóstico correcto de las personas con diabetes y el tipo de diabetes que padecen, tal como expuso el Dr. Andrew Hattersley, quien indicó que más del 40% de los adultos diagnosticados con DM2 en realidad tienen DM1 de inicio tardío (latent autoimmune diabetes of adults, LADA), pero como no reciben insulina a tiempo, ello implica años de tratamiento ineficaz, y riesgo elevado de cetoacidosis y complicaciones microvasculares”.

“En la actualidad uno de los principales desafíos es el diagnóstico correcto de las personas con diabetes y el tipo de diabetes que padecen”, reflexiona el Dr. Javier Remon, Jefe del Servicio de Diabetes del Hospital Bernardo Houssay (Mar del Plata)
¿Qué otros datos se presentaron en relación a la falta de precisión en el diagnóstico de la diabetes?
– Con respecto al diagnóstico tardío de la diabetes monogénica (maturity onset diabetes of the young, MODY), en estudios británicos se evidenció que una de cada 100 personas con diagnóstico de DM1 o DM2 presenta MODY, pero aún no fue identificada, por lo tanto, muchos pacientes reciben tratamiento inadecuado e inefectivo.
También se mencionó el uso excesivo de la insulina en DM2: hasta el 30% de los pacientes con DM2 tratado con insulina podría lograr un control adecuado con medicamentos orales si se aplicara una estratificación más precisa.
Este contexto me lleva a pensar que la falta de precisión en el diagnóstico de la DM implica tratamientos inadecuados, mayor carga emocional y complicaciones evitables.
Creo que esta situación podría revertirse mejorando la formación académica de los profesionales para que conozcan este tipo de datos y puedan utilizarlos para mejorar la precisión del diagnóstico y del tratamiento.
En este sentido, es clave no considerar a la DM como una sola enfermedad, y para mejorar la precisión sin depender exclusivamente de pruebas genéticas, se requiere implementar herramientas como algoritmos clínicos simples en función de la edad, el índice de masa corporal (IMC), la historia familiar o la evolución glucémica.

Es clave no considerar a la diabetes como una sola enfermedad, y para mejorar la precisión se requiere implementar herramientas como algoritmos clínicos
En el Congreso Europeo de Diabetes 2025 se planteó que la diabetes tipo 1 podría ser una enfermedad viral, ¿qué puede contarnos al respecto?
– En el simposio “¿Es la diabetes tipo 1 una enfermedad viral lenta?” se propuso evaluar el rol de las infecciones virales persistentes por enterovirus en el inicio y la progresión de la DM1. La hipótesis planteada fue que los enterovirus, especialmente coxsackie B, están implicados en el inicio de la DM1.
La evidencia epidemiológica al respecto señala una mayor incidencia de enterovirus en niños que desarrollan DM1, y una coincidencia entre las infecciones virales y la seroconversión de autoanticuerpos.
Por su parte, en función del tipo de destrucción de las células beta y la presencia del ADN del enterovirus en varias series de biopsias de páncreas de personas con DM1, se planteó que la cascada inflamatoria que conduce a la necrosis de la célula beta es iniciada por enterovirus.
Esta hipótesis implicaría que la DM1 podría prevenirse si se abordara el desencadenante viral temprano, es decir, si se interrumpiera la cascada viral-inmune. Para ello, se planteó la importancia de detectar el virus como biomarcador de riesgo y desarrollar terapias inmunomoduladoras que consideren el componente viral.
Asimismo, se comentaron los distintos desarrollos de vacunas actuales y que la vacunación en modelos animales reduce la incidencia de DM1.
Se planteó la hipótesis de que los enterovirus, especialmente coxsackie B, están implicados en el inicio de la diabetes tipo 1
¿Qué se mencionó en relación a los estadios de la diabetes tipo 1?
– Se reforzó la idea de la DM1 como una enfermedad progresiva que posee diferentes períodos. Por ejemplo, en el período temprano conviven los dos primeros estadios:
- Estadio 1: autoanticuerpos sin disglucemia.
- Estadio 2: autoanticuerpos + disglucemia.
Se habló bastante sobre este tema, y una de las conclusiones que más me llamó la atención es el valor de identificar que el diagnóstico en estos estadios significa diagnosticar una enfermedad que “ya existe”, y no que comienza en el estadio sintomático (estadio 3), concepto con el cual hemos sido formados los profesionales hasta el momento.
El diagnóstico de la diabetes en estadios tardíos significa diagnosticar una enfermedad que “ya existe”, y no que comienza en el estadio sintomático (estadio 3)
Por ende, me parece interesante analizar cuáles serían las ventajas y desventajas de realizar el diagnóstico previo al inicio de los síntomas:
Ventajas:
- Menor riesgo de cetoacidosis al diagnóstico (está demostrado que esto mejora el pronóstico de las complicaciones a largo plazo).
- Mayor acceso a la educación y a ensayos clínicos.
- Mejor preparación familiar y emocional.
- Mayores oportunidades de intervención inmunológica.
Desventajas:
- Ansiedad en las familias sin síntomas.
- Necesidad de seguimiento estructurado.
- Riesgo de falsos positivos/negativos.
- Carga sobre el sistema de salud.
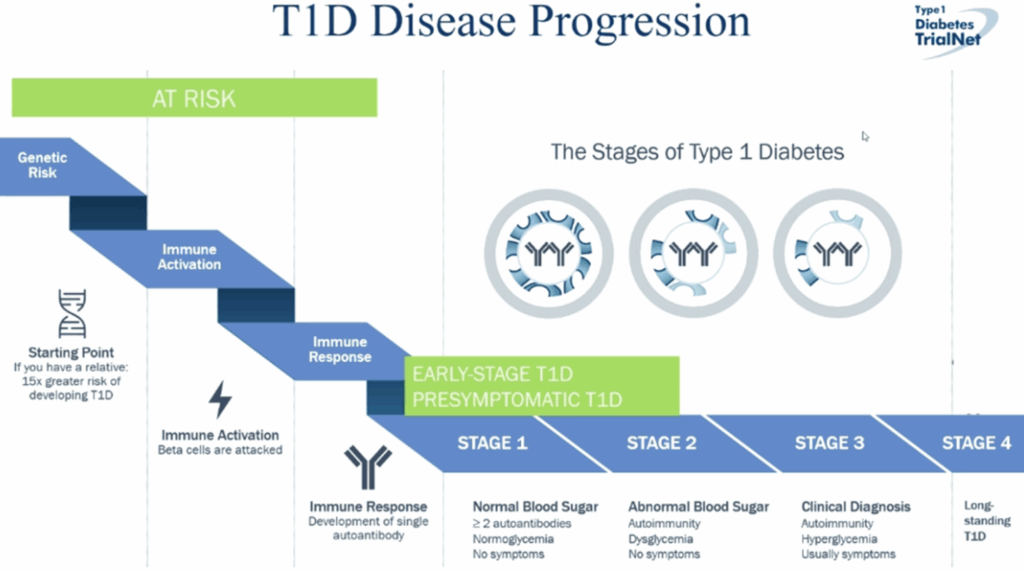
Progresión de la diabetes tipo 1
¿Qué puede contarnos del cribado de la diabetes tipo 1?
– Se presentaron datos de diferentes estudios poblacionales de cribado de DM1 (Fr1da y ASK) que reflejaron una alta aceptación. Dado que la mayoría de los casos de DM1 no siempre se debe a antecedentes familiares directos, se propone el cribado a toda la población.
En este sentido, se mencionó que la edad propuesta para el cribado sea entre los 2 y 5 años; si resulta negativo, conviene repetirlo cada 1 o 2 años dado que aumenta el porcentaje de detección.
Como conclusión, se enfatizó la importancia de detectar la DM1 en estadios tempranos, y también se remarcaron los desafíos en cuanto al costo y la necesidad de contar con métodos confiables para obtener los anticuerpos. Asimismo, en estos momentos, se están elaborando consensos que guiarán la implementación del cribado en las diferentes poblaciones.
Algoritmos clínicos de cribado
¿Qué novedades se plantearon con respecto a la funcionalidad de la célula beta?
– Teniendo como objetivo preservar la funcionalidad de la célula beta, se describieron diferentes fármacos y sus vías de acción para frenar o enlentecer la progresión entre estadios:
- Diamyd® (rhGAD65/alum): expone al sistema inmune de forma controlada a la enzima la glutamato descarboxilasa (GAD) y produce tolerancia inmunológica.
- Verapamilo como inhibidor de TXNIP: reduce la expresión de la proteína TXNIP, lo que promueve la supervivencia de las células beta.
También se describieron estudios que emplearon abatacept, rituximab, etanercept, liraglutida o baricitinib, entre otros.
Hasta el momento, el teplizumab, anticuerpo anti-CD3, demostró el retraso en la progresión del estadio 2 al estadio 3 en hasta un período de 2 años. Es el único tratamiento aprobado por la Food and Drug Administration (FDA) para retrasar la progresión lo que permitió su implementación en los Estados Unidos.

Teniendo como objetivo preservar la funcionalidad de la célula beta, se describieron diferentes fármacos y sus vías de acción para frenar o enlentecer la progresión entre estadios
¿Existen otros períodos/estadios?
– Por descarte, si los estadios 1 y 2 son el período temprano, los estadios 3 y la propuesta de un estadio 4 serían los estadios tardíos.
De este modo, en el estadio 3 (debut clínico) el objetivo de preservar la funcionalidad de la célula beta se mantiene, pero se agrega el objetivo glucémico, la calidad de vida y la prevención de las complicaciones tardías.
¿Y en qué consiste el estadio 4?
– El estadio 4 podría definirse como una DM1 larga data, donde pueden no encontrarse anticuerpos y la reserva insulínica es mínima o nula. Los objetivos en esta etapa se relacionan con las complicaciones y el reemplazo de las células beta.
Acerca de este tema se discutieron las complicaciones microvasculares “clásicas”, como nefropatía, retinopatía y neuropatía, pero hubo dos temas que me llamaron la atención:
1) En relación a la DM1 y las complicaciones cardíacas, una revisión realizada sobre la cohorte del registro DPV (Alemania) identificó que el grupo con >0,8 U/kg/día tuvo un HR ajustado de 1.9 para MACE comparado con el grupo <0,4 U/kg/día, siendo este aumento independiente de la HbA1c y postulando que el requerimiento diario de insulina puede anticipar el riesgo cardiovascular, incluso en pacientes con buen control glucémico.
2) En la evaluación de una cohorte de adultos jóvenes con DM1, sin enfermedad cardiovascular conocida, se realizó una evaluación con resonancia magnética cardíaca y se encontró que la fibrosis miocárdica puede estar presente en DM1 joven, es decir, antes que aparezcan los síntomas clínicos.
El estadio 4 podría definirse como una DM1 larga data, donde pueden no encontrarse anticuerpos y la reserva insulínica es mínima o nula
Un tema que bastante se pasa por alto es la angustia que genera la diabetes. ¿Se planteó esta problemática tan habitual en los consultorios?
– Por primera vez en la historia del Congreso Europeo de Diabetes se presentó una novedosa guía clínica dedicada al abordaje de la “angustia por diabetes”, que suma al manejo biomédico tradicional, una perspectiva emocional para el tratamiento de las personas con esta enfermedad.
Debido a los sentimientos de culpa por no alcanzar las metas glucémicas, el miedo constante a las complicaciones futuras, el agotamiento que genera el monitoreo continuo y la toma de decisiones alimentarias, además del estigma social y la frustración por la falta de comprensión de parte de los profesionales de salud, se propusieron diferentes herramientas para identificar la angustia en el consultorio:
- Problem Areas in Diabetes (PAID): escala de 20 ítems que mide preocupaciones emocionales.
- Diabetes Distress Scale (DDS): distingue entre la angustia emocional, la interpersonal, la médica y la relacionada con el régimen.
- T1-DDS y T2-DDS: versiones adaptadas para DM1 y DM2.

La angustia por diabetes implica sentimientos de culpa por no alcanzar las metas glucémicas, el miedo a las complicaciones futuras y el agotamiento que genera el monitoreo continuo y la toma de decisiones alimentarias
En el simposio “Evaluación y manejo de la angustia por diabetes: la primera guía de práctica clínica de la EASD” se explicó que estas herramientas deben usarse de forma “regular” (al menos una vez al año), “contextualizada” (considerando eventos recientes, cambios terapéuticos, transiciones vitales) y “sensible al lenguaje” (p. ej., evitar términos como “mala adherencia” o “fracaso”).
Otro aspecto que se destacó fue la necesidad de formar a los equipos de salud en habilidades emocionales, y que la implementación de estas herramientas debe ser progresiva, contextual y centrada en el paciente.
Me quedo con el mensaje final de este simposio que resume cómo debemos relacionarnos con nuestros pacientes de ahora en más: “No podemos tratar la diabetes sin tratar el impacto emocional que genera vivir con ella cada día”.

“No podemos tratar la diabetes sin tratar el impacto emocional que genera vivir con ella cada día”, fue el mensaje del simposio dedicado a la angustia por diabetes
¿Qué novedades se presentaron en cuanto a insulinas?
– En este tema se presentaron importantes novedades. Por un lado, se discutió la necesidad de nuevas insulinas, aunque se describieron los problemas actuales para su desarrollo:
- Variabilidad interindividual en absorción subcutánea.
- Inicio de acción lento en insulinas prandiales.
- Duración impredecible en insulinas basales.
- Riesgo de hipoglucemia nocturna y posprandial.
- Carga terapéutica (múltiples inyecciones, ajuste complejo).
Asimismo, se destacaron avances referidos a la insulina de acción rápida e insulina basal de uso semanal.
Con respecto a la insulina oral, se expusieron los siguientes aspectos positivos:
- Ruta fisiológica: imita la secreción portal del páncreas.
- Evita picos periféricos de insulina que favorecen la hipoglucemia.
- Mejora la aceptación del paciente (sin agujas, más natural).
- Potencial para uso temprano en DM2.
- Menor costo, mantenimiento a temperatura ambiente.
- Menor ganancia de peso.

Algunos beneficios de la insulina oral que se destacaron fue que evita picos periféricos de insulina, mejora la aceptación del paciente y tiene potencial para uso temprano en diabetes tipo 2
No obstante, se cuestionaron algunas barreras técnicas como:
- Degradación en el tracto gastrointestinal por enzimas y pH ácido.
- Baja biodisponibilidad (menos del 1% llega a la circulación).
- Variabilidad de absorción según alimentos, microbiota, motilidad.
Para superar estas barreras técnicas se presentaron evidencias del avance de insulinas orales que utilizan nanopartículas protectoras, ligandos de absorción intestinal o permeabilizadores.
¿Qué se mencionó en relación a las insulinas inteligentes?
– Volvió a desarrollarse este concepto de un tipo de insulina que actúe solo en la hiperglucemia y se describió su estadio actual:
- En modelos animales, la insulina inteligente logró el control glucémico sin hipoglucemias.
- Las formulaciones con polímeros sensibles a la glucosa mostraron liberación pulsátil.
- Los estudios en humanos, aún en fase preclínica, presentan desafíos de escalabilidad y regulación.

Con respecto a las insulinas inteligentes, las formulaciones con polímeros sensibles a la glucosa mostraron liberación pulsátil
¿Qué puede contarnos de la combinación de insulina y agonistas de GLP-1?
– Al respecto se analizó el uso de los agonistas de GLP-1, tanto en pediatría como en adultos con DM1, y se evaluó la alta prevalencia de insulinorresistencia acompañada de obesidad y sobrepeso en ambas poblaciones, además del potencial beneficio en la progresión/prevención de lesiones renales y cardíacas.
Las ventajas encontradas en los diferentes estadios fueron: menores dosis de insulina, reducción del peso corporal, menor variabilidad glucémica, y menor riesgo cardiovascular y renal.
También se destacaron los posibles beneficios de los agonistas de GLP-1 + GIP en las personas con obesidad. El tipo de paciente propuesto como candidato fue aquel con DM1 y sobrepeso/obesidad, no se incluyeron personas con DM1 y normopeso.

Se destacaron los posibles beneficios de los agonistas de GLP-1 + GIP en las personas con obesidad
En materia de dispositivos, ¿qué adelantos se presentaron?
– Hubo varios simposios que trataron la tecnología aplicada a la diabetes, y de ellos destaco la novedad del monitoreo de cetonas para mejorar el panorama metabólico y prevenir la cetoacidosis diabética en personas con DM1; además se planteó su uso como herramienta educativa en personas con DM2.
En cuanto a los microinfusores de insulina, en el simposio “¿Qué tan cerca estamos de sistemas de circuito completamente cerrado?”, se analizó el estado actual de los sistemas de infusión continua de insulina, con especial énfasis en los algoritmos actuales y futuros, lo cual me llamó mucho la atención.
Otro dato que me sorprendió fueron los logros actuales con los algoritmos híbridos (algoritmo automatizado para insulina basal + bolos manuales para comidas): el aumento en el tiempo en rango se ubica entre el 10% y 15%, y con los nuevos algoritmos con automatización total se logra un 20% o más de mejoría.
Cabe mencionar que ambos tipos de algoritmos disminuyen la tasa de hipoglucemia aproximadamente un 50% en el híbrido y un 70% en el automatizado total, y en el algoritmo automatizado de forma total aumenta la satisfacción del usuario un 80%, según las evidencias expuestas.
En relación a la tecnología aplicada a la diabetes, la novedad fue el monitoreo de cetonas para mejorar el panorama metabólico y prevenir la cetoacidosis diabética en personas con diabetes tipo 1
¿Qué aportes hubo en relación a la inteligencia artificial?
– En el simposio “Inteligencia artificial en el cuidado de la diabetes: bombas, apoyo a la toma de decisiones y chatbots DSME” se explicó cómo la inteligencia artificial se integra y “ayuda” procesando los datos del monitoreo continuo de glucosa (MCG), los patrones de ingesta, la actividad física y la respuesta glucémica para anticipar necesidades de insulina.
Para ello, se emplean técnicas de machine learning para:
- Predecir hipoglucemias y suspender la infusión antes de que ocurran.
- Ajustar la tasa basal en función de las tendencias glucémicas.
- Administrar bolos correctivos automatizados.
Con las técnicas de machine learning se pueden predecir hipoglucemias y suspender la infusión antes de que ocurran, ajustar la tasa basal en función de las tendencias glucémicas y administrar bolos correctivos automatizados
En cuanto a la inteligencia artificial como soporte de decisión, se explicó su funcionamiento y sus potencialidades a la hora del tratamiento dado que:
- Analiza datos del MCG, registros electrónicos y wearables.
- Detecta patrones de riesgo (p. ej., hipoglucemia nocturna, variabilidad glucémica).
- Sugiere ajustes de dosis, cambios en el esquema terapéutico o derivaciones.
- Prioriza pacientes según el riesgo de complicaciones.
Estos sistemas pueden integrarse en plataformas hospitalarias o Apps móviles, generando alertas y recomendaciones en tiempo real.
Otro tema interesante fueron los chatbots educativos, asistentes virtuales diseñados para brindar educación en autogestión de la diabetes (diabetes self-management education, DSME), que interactúan con los pacientes de forma natural y los asesoran de diferentes maneras:
- Responden preguntas.
- Brindan consejos sobre dieta, ejercicio y medicación.
- Generan recordatorios de controles y adherencia.
- Traducen conceptos médicos a un lenguaje accesible.
- Dan apoyo emocional y motivacional.

Los asistentes virtuales están diseñados para brindar educación en autogestión de la diabetes, e interactúan con los pacientes de forma natural y los asesoran de diferentes maneras
Para concluir, ¿qué otras novedades llamaron su atención?
– Se planteó el trasplante de células beta aisladas, dejando en claro que el desafío consiste en disminuir o evitar la respuesta inmunitaria para lograr una mayor duración de las células trasplantadas y así reducir o evitar la necesidad de inmunosupresores.
En cuanto a la fisiopatología de la respuesta inmune, se debatió sobre la activación de los neutrófilos, que al formar complejos, tienen la capacidad de agredir directamente a la célula beta, de producir fibrosis perivascular y además de activar otras células del sistema inmune; esto puede identificar una posible diana que logre evitar el ataque inmune y la muerte de las células trasplantadas.
Otros aspectos interesantes fueron el uso de hidrogel para obtener un “escudo” inmunitario y que a la vez permita la secreción de insulina, y una estrategia para mejorar el trasplante subcutáneo de células productoras de insulinautilizando un scaffold polimérico enriquecido con el secretoma de células estromales derivadas del tejido adiposo (adipose-derived stem cells, ASC). El objetivo es crear un microambiente vascularizado y funcional que posibilite la supervivencia y la eficacia de los islotes sin necesidad de inmunosupresores.

Con respecto al trasplante de células beta aisladas, el desafío es disminuir o evitar la respuesta inmunitaria para lograr una mayor duración de las células trasplantadas y así reducir o evitar la necesidad de inmunosupresores
Abreviaturas utilizadas
- ASC: adipose-derived stem cells (células madre derivadas de tejido adiposo).
- DM1: diabetes tipo 1 (DM1).
- DM2: diabetes tipo 2.
- DDS: Diabetes Distress Scale (Escala de angustia por diabetes).
- DSME: diabetes self-management education (educación para el autocontrol de la diabetes).
- EASD: European Association for the Study of Diabetes (Asociación Europea para el Estudio de la Diabetes).
- FDA: Food and Drug Administration (Administración de Alimentos y Medicamentos).
- GAD: glutamate decarboxylase enzyme (enzima glutamato descarboxilasa).
- GLP-1: glucagon-like peptide 1 (péptido similar al glucagón tipo 1).
- GIP: gastric inhibitory polypeptide (polipéptido inhibidor gástrico).
- IMC: índice de masa corporal.
- LADA: latent autoimmune diabetes of adults (diabetes autoinmune latente del adulto).
- MACE: major adverse cardiac event (evento cardíaco adverso mayor).
- MCG: monitoreo continuo de glucosa.
- MODY: maturity onset diabetes of the Young (diabetes de inicio en la madurez en los jóvenes).
- PAID: Problem Areas in Diabetes (Áreas problemáticas en la diabetes).
MAT-AR-2502766 – V1.0 – 10/2025










