Artículo que busca responder a la pregunta de si existe relación entre la diabetes y la EPOC, y qué mecanismos intervienen
Lugones Editorial©
Los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) sufren con frecuencia múltiples comorbilidades. La diabetes se observa con mayor frecuencia en pacientes con EPOC que en la población general. En este sentido, tanto la diabetes tipo 1 como la 2 se asocian con complicaciones pulmonares, y se proponen estrategias terapéuticas similares para tratar estas afecciones.
La diabetes se observa con mayor frecuencia en pacientes con EPOC que en la población general
Contexto
Los factores de riesgo del estilo de vida se consideran fundamentales para el desarrollo de la diabetes tipo 1 (DM1) y diabetes tipo 2 (DM2) y la enfermedad pulmonar obstructiva crónica (EPOC). La actividad física diaria de los pacientes con EPOC se reduce en las fases iniciales de la enfermedad, en comparación con los controles sanos de la misma edad, y empeora con el tiempo.
Se ha descrito una mala adherencia a la medicación en pacientes con estas enfermedades, lo que provoca un aumento de las tasas de hospitalización. Sin embargo, una serie de estudios clínicos descritos en este documento vinculan la EPOC con la DM1 y la DM2.
Del mismo modo, los estudios en modelos de enfermedad proporcionan evidencia mecanicista que sugiere que la diabetes comórbida y la retroalimentación de la EPOC influyen en la progresión de la otra enfermedad.
Diabetes y EPOC: evidencia
- En los pacientes con DM1 se detecta una reducción de la capacidad pulmonar total (CPT), de la capacidad de difusión del pulmón para el monóxido de carbono (DLCO), del retroceso elástico pulmonar y del volumen pulmonar al final de la espiración. Esta fisiología pulmonar alterada se correlaciona inversamente con los niveles de hemoglobina glucosilada. Los cambios en la glicación del colágeno del parénquima pulmonar y la microangiopatía alveolar pueden contribuir a esta disfunción pulmonar alterada.
- La DM2 es una comorbilidad importante en la EPOC. Un estudio demostró una mayor prevalencia de DM2 en pacientes con EPOC (18,7%) en comparación con la población general (10,5%). En este estudio, las mujeres con EPOC tenían significativamente más probabilidades de desarrollar DM2 en comparación con aquellas sin EPOC.
- La DM1 se asocia con una disminución de la CPT, el retroceso elástico pulmonar, la capacidad de difusión para transportar monóxido de carbono (DLCO) y el volumen capilar pulmonar. Estos cambios en la función pulmonar estaban presentes, incluso en ausencia de enfermedad pulmonar establecida. Los no fumadores con DM1 que no fueron diagnosticados previamente con la enfermedad pulmonar tuvieron una disminución de la distancia en la prueba de caminata de 6 minutos, el volumen espiratorio forzado en un segundo (FEV1), la CPT y la DLCO. El control glucémico deficiente, la duración y la gravedad de la DM se asociaron con un empeoramiento de la función pulmonar, observado por cambios en la capacidad vital forzada (FVC) y el FEV1.

Las mujeres con EPOC tuvieron significativamente más probabilidades de desarrollar diabetes tipo 2 en comparación con aquellas sin EPOC
- La función microvascular alveolar se ve afectada en los no fumadores con DM2 en comparación con los sujetos controlados, como lo demuestra la disminución de la DLCO.
- El síndrome metabólico confiere un aumento de cinco veces en el riesgo de DM2 y un aumento de dos veces en el riesgo de desarrollar enfermedad cardiovascular (ECV) dentro de 5 a 10 años. Una cohorte de 7358 adultos describió la asociación entre el síndrome metabólico (SM) y la función pulmonar. El riesgo de SM fue mayor en pacientes con obstrucción de las vías respiratorias que en aquellos sin ella. Según la Confederación Internacional de Diabetes, ni la EPOC ni el tabaquismo se incluyeron como factores de riesgo fundamentales del síndrome metabólico. Sin embargo, se observa una mayor prevalencia del SM en pacientes con EPOC en comparación con la población general.
- En un estudio de cohorte, el humo del tabaco representó el 19% de los casos de DM1 y el 30% de los casos de DM2, en comparación con el 26% de los casos en no diabéticos. Si bien es importante señalar que el SM y la hiperglucemia también se describen como factores de riesgo para la función pulmonar reducida en sujetos sanos no fumadores; el humo del tabaco puede, no obstante, desempeñar un papel en la fisiopatología de la EPOC en diabéticos.

El humo del tabaco representó el 19% de los casos de diabetes tipo 1 y el 30% de los casos de diabetes tipo 2
EPOC y diabetes tipo 1
- El estrés oxidativo es una característica común de la patogénesis de la EPOC y la DM1, y es causado por un desequilibrio en los niveles de oxidantes y antioxidantes. La exposición crónica al humo del tabaco (HT) y otros contaminantes particulados induce estrés oxidativo en los pulmones. Los macrófagos alveolares de individuos con EPOC generan mayores radicales superóxido y peróxido de hidrógeno en comparación con aquellos sin EPOC. El estrés oxidativo parece permanecer, incluso cuando se controla la hiperglucemia, lo que sugiere que el estrés oxidativo puede ser un factor importante en las primeras etapas del desarrollo de la DM1.
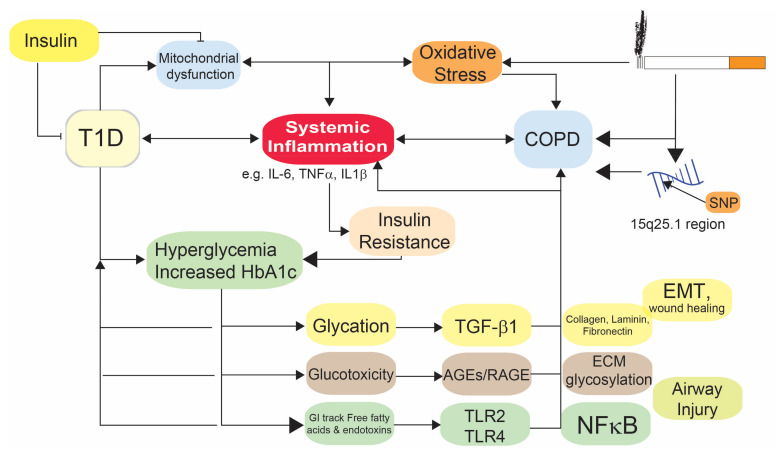
Posibles mecanismos que resultan en el aumento de la prevalencia de diabetes tipo 1 en la EPOC
- Varias respuestas inmunes están implicadas en la patogénesis de la EPOC y la DM1, particularmente los receptores tipo Toll (TLR). El tracto respiratorio es vulnerable a las infecciones y la exposición a factores ambientales, como el HT, modula las respuestas inmunes a las infecciones. TLR2, TLR3 y TLR4 están implicados con frecuencia en la patogénesis de la DM, las complicaciones vasculares relacionadas con la DM1 y la inflamación inducida por el HT y la EPOC.
- La exposición al HT puede alterar los mecanismos de reparación dentro de los pulmones, lo que lleva a la remodelación de las vías respiratorias pequeñas. Asimismo, la cicatrización de heridas se ve comprometida en la DM1. La lesión repetida del epitelio de las vías respiratorias por el HT también regula positivamente el TGF-β en pacientes con EPOC, lo que posteriormente conduce a la activación persistente de la transición epitelial a mesenquimal (EMT) y la remodelación de las vías respiratorias. La senescencia de las células epiteliales de las vías respiratorias también puede contribuir a la patogénesis de la EPOC al inhibir la reparación de heridas y aumentar la liberación de citocinas proinflamatorias involucradas en la activación de p38-MAPK.
Se detectaron cambios metabólicos que pueden conducir a la sensibilidad a la insulina en fumadores
EPOC y diabetes tipo 2
- Los sujetos con DM2 muestran una mayor generación de ROS y marcadores de estrés oxidativo, así como una disminución de los niveles de antioxidantes en comparación con los no diabéticos.
- La inflamación del tejido adiposo también está presente en personas con EPOC de leve a moderada. Además, las personas con EPOC tienen niveles más altos de PCR plasmática en comparación con los sujetos de control, y los niveles de PCR se correlacionan positivamente con la infiltración de macrófagos en el tejido adiposo en la biopsia.
- Si bien no se conoce el mecanismo exacto por el cual el HT induce sensibilidad a la insulina, se observan cambios metabólicos que pueden conducir a la sensibilidad a la insulina en fumadores. Los niveles séricos de glucosa, insulina y péptido C aumentan en respuesta a las pruebas de glucosa en fumadores en comparación con los no fumadores. Además, los fumadores con DM2 tienen niveles elevados de insulina y triglicéridos en plasma y niveles reducidos de colesterol HDL. La hipertrigliceridemia se asocia con la resistencia a la insulina y podría ser uno de los factores que contribuyen al desarrollo de resistencia a la insulina en fumadores.
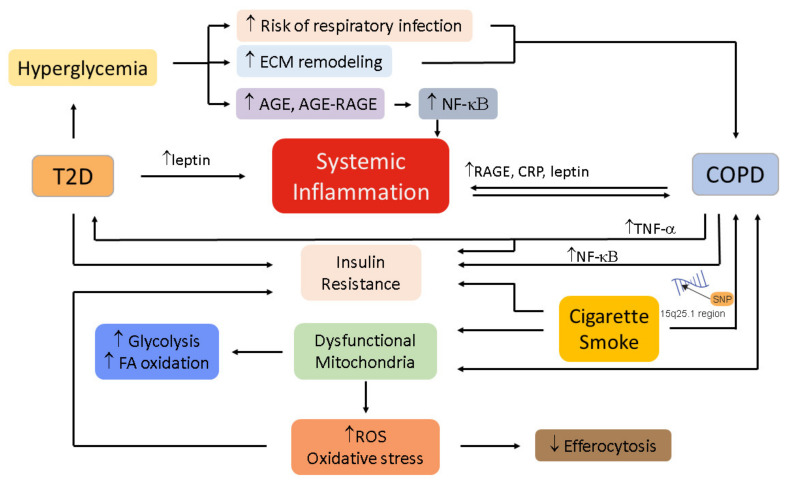
Posibles mecanismos que vinculan la diabetes tipo 2 con la EPOC
Terapias
Existen varias estrategias terapéuticas potenciales comunes para el tratamiento de la EPOC y la diabetes que los autores analizan brevemente y detallan en la tabla.
Asimismo, el patrón de ingesta dietética es un factor importante en la patogénesis y prevención de la EPOC y la diabetes, especialmente porque la obesidad es un factor de riesgo y una comorbilidad de ambas.
Los factores dietéticos podrían alterar indirectamente el impacto de las exposiciones ambientales adversas o la predisposición genética en la EPOC y la diabetes, y también afectar directamente los procesos biológicos asociados con la función pulmonar, el desarrollo de la enfermedad, la inflamación y los resultados.

Tabla Resumen de estrategias terapéuticas para la EPOC y la diabetes
Conclusiones
Parece haber cada vez más pruebas de que existen vínculos comunes de señalización y firma genética entre la EPOC, la DM1 y la DM2. Es prometedor que los tratamientos para estas enfermedades aisladas tengan efectos de amplio alcance que mejoran los síntomas de la EPOC y la diabetes, y retrasan la progresión de la enfermedad.
Dada la alarmantemente creciente carga de EPOC y diabetes en todo el mundo, resulta de interés identificar los factores de riesgo modificables, las opciones de intervención y las nuevas opciones terapéuticas.

Stop Se sugiere que el humo del tabaco altera la sensibilidad a la insulina en sujetos sanos y con diabetes tipo 2
Diabetes y EPOC
Fuente
Park SS, Pérez Pérez JL, Perez Gandara B, et al. Mechanisms linking COPD to type 1 and 2 diabetes mellitus. Is there a relationship between diabetes and COPD? Medicina (Kaunas) 2022;58(8):1030.