La dermatitis atópica es una enfermedad inflamatoria de la piel muy común en los niños, aunque puede manifestarse o comenzar a cualquier edad. Conozca las respuestas a las preguntas más comunes
Por la Lic. María Fernanda Cristoforetti, Editora de Lugones Editorial
La dermatitis atópica es una enfermedad inflamatoria de la piel, pruriginosa, crónica y recidivante, con distribución universal, de curso y pronóstico variable, que ocasiona trastornos físicos y emocionales al paciente y su familia. La mayoría de los casos comienza en la edad pediátrica. Se estima que la padecen de 15 a 20 de cada 100 niños y hasta 10 de cada 100 de los adultos de ambos sexos.
Suele presentar una evolución crónica, es decir, permanecer varios años, y cursar con exacerbaciones y remisiones.
1) ¿Cuáles son sus síntomas?
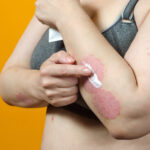
– La dermatitis atópica se manifiesta con sequedad constante, erupciones y picazón de la piel. Esto puede estar presente todos los días o modificarse con el paso del tiempo, presentando períodos de mejoría y empeoramiento.
La dermatitis atópica se manifiesta con sequedad constante, erupciones y picazón de la piel
2) ¿Cuándo ocurre?
– Comienza durante la lactancia, luego de los 2 o 3 meses de vida. Los pacientes presentan sequedad de la piel y picazón, acompañados de parches en la piel más secos, que se ven enrojecidos y son ásperos al tacto. La picazón puede ser tan intensa que afecta el sueño y, además, el rascado puede generar infecciones de la piel.
Las manifestaciones varían de localización de acuerdo a la edad del paciente:
- En los lactantes, se ven en las mejillas, zona del pañal y extensión de los miembros.
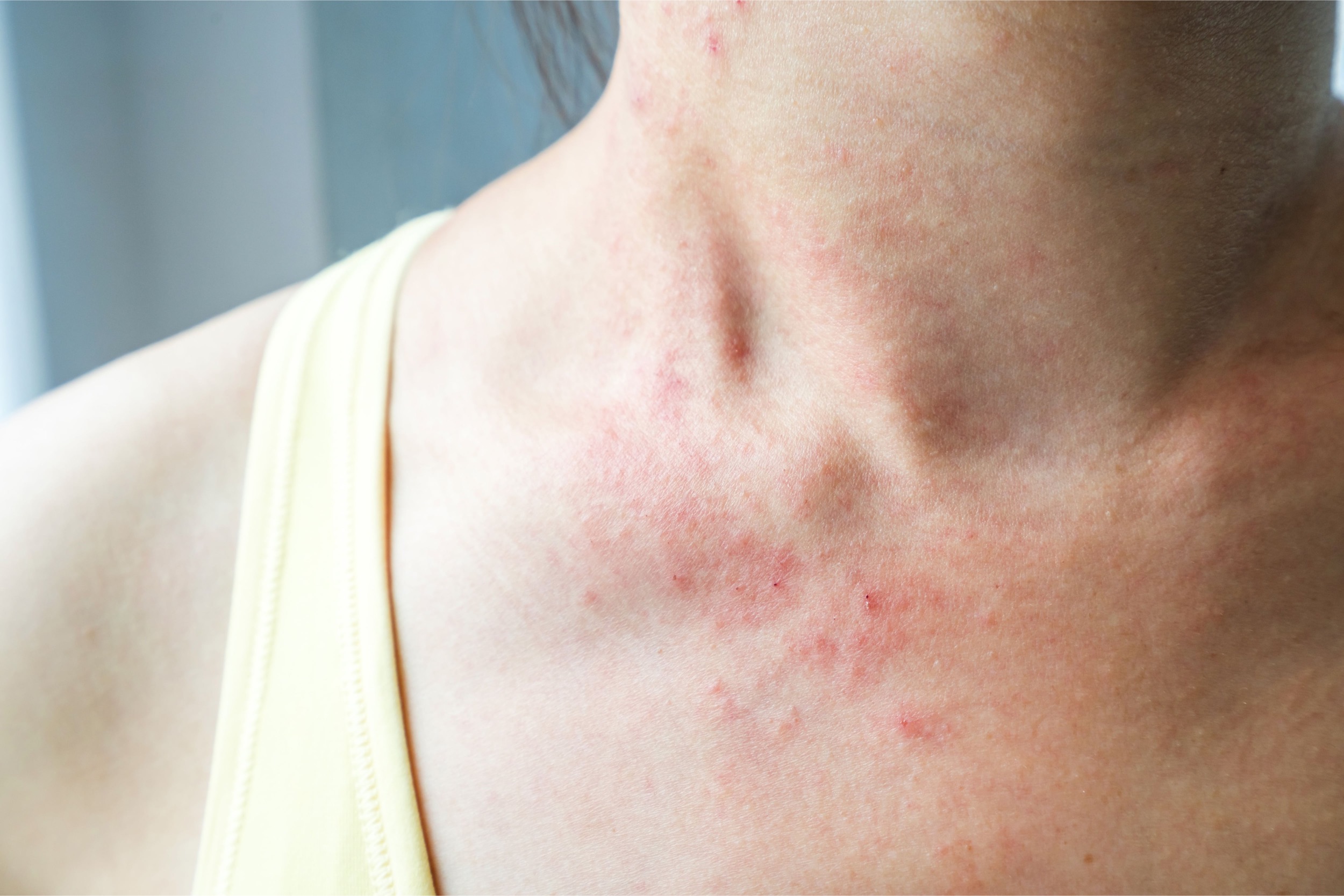
- Entre los 2 años y la pubertad, comienzan en los pliegues de los codos o las rodillas. También puede ubicarse en el cuello, las muñecas, los tobillos y los pliegues entre los glúteos y las piernas.
- En la adolescencia y la adultez, la dermatitis atópica afecta el dorso de las manos, párpados superiores, cuello y zonas de flexión.

El picor se ve agravado por el estrés, la sudoración o la transpiración, así como también por el contacto con la ropa de lana o sintética
3) ¿Qué tipo de erupción se observa?
– Las erupciones, conocidas como eccemas, pueden ser de inicio repentino o gradual, y lucen como manchas rojas o rosadas con vesículas (“ampollitas” que se llenan de líquido) que luego se secan y forman costras (“cascaritas”).
Estas lesiones, y la piel en general, pueden picar intensamente, sobre todo de noche dificultando el sueño. El picor se ve agravado por el estrés, la sudoración o la transpiración (por la actividad física o el calor ambiental y la humedad), así como también por el contacto con la ropa de lana o sintética.
Como consecuencia del rascado constante, la piel eccematosa adquiere un aspecto engrosado que es típico cuando el cuadro se prolonga en el tiempo y se torna crónico.
La localización en la piel de los eccemas suele ser característica: en la primera infancia afecta principalmente sitios salientes de la cara y superficie externa de los miembros, mientras que, en la segunda infancia, compromete los pliegues (hueco del codo y hueco por detrás de la rodilla).
Las lesiones que comienzan en la infancia pueden persistir, reaparecer o modificar su distribución en la adolescencia y en la edad adulta, o bien pueden manifestarse de inicio en la adultez. En esta etapa el eccema en las manos es una de las localizaciones más comunes, así como también el cuello y el dorso.
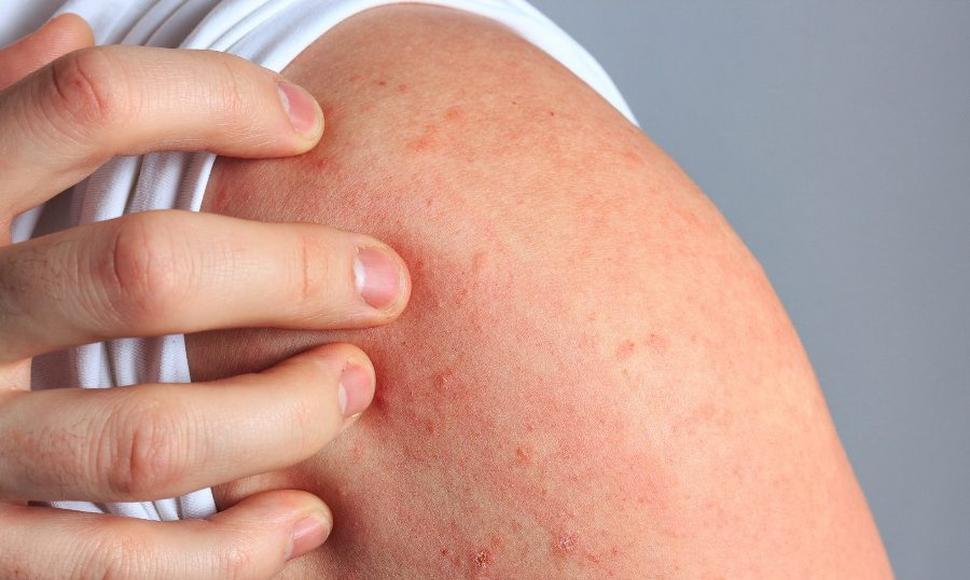
Las lesiones que comienzan en la infancia pueden persistir, reaparecer o modificar su distribución en la adolescencia y en la edad adulta, o bien pueden manifestarse de inicio en la adultez
4) ¿Cuál es la diferencia con otros tipos de eccemas?
– No hay diferencias con la erupción en sí, pero la localización, y fundamentalmente la asociación con una historia personal o familiar de dermatitis atópica o de otras enfermedades alérgicas, son características que marcan las diferencias.
5) ¿Hay otras características asociadas?
– Los pacientes con dermatitis atópica tienen una variedad de signos clínicos asociados, como las ojeras, la disminución de la cantidad de vello en las cejas, o el aumento de la profundidad de los pliegues de las palmas (hiperlinearidad palmar). Su presencia puede ayudar al diagnóstico, pero su ausencia no lo descarta.
Además de la coexistencia o la historia de las otras enfermedades atópicas mencionadas, los pacientes con esta enfermedad de cualquier edad, tienen riesgo de desarrollar infecciones cutáneas por bacterias, virus u hongos debido a defectos en la función de la piel para actuar de barrera, y a un microbioma cutáneo (microorganismos protectores de la piel) alterado.
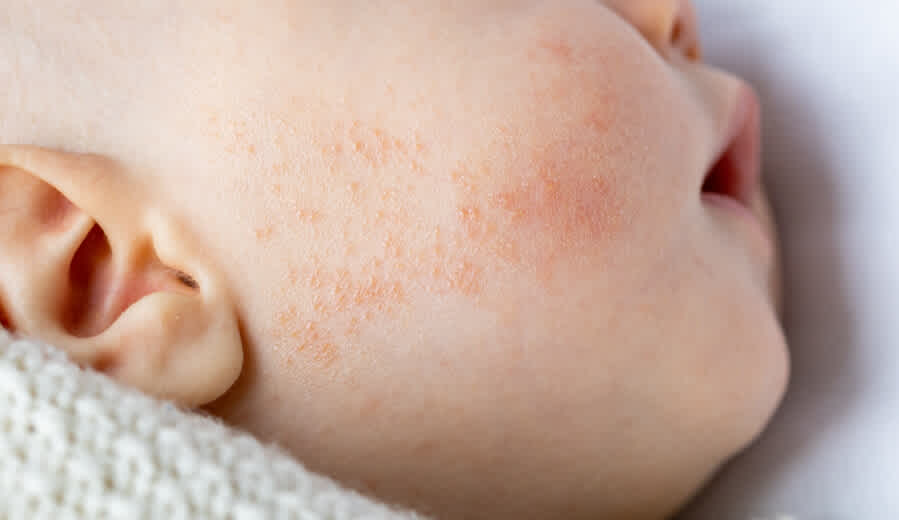
En los lactantes, los síntomas de la dermatitis atópica se observan en las mejillas, zona del pañal y extensión de los miembros
6) ¿Cuáles son las causas de la dermatitis atópica?
– Existen factores genéticos y ambientales que interaccionan de forma compleja como causales: la alteración de la barrera cutánea agravada por el rascado, el desequilibrio microbiano y la inmunidad cutánea alterada, favorecen la penetración de irritantes o alérgenos que empeoran o condicionan las erupciones.

Los objetivos del tratamiento consisten en aliviar los signos y síntomas, prevenir o reducir las recurrencias, y prevenir las exacerbaciones a largo plazo
7) ¿Cómo se diagnostica?
– El diagnóstico es clínico y se basa en las características de las lesiones, su distribución, la presencia de otras manifestaciones asociadas y de una historia personal y/o familiar de padecimientos alérgicos. No se requieren estudios de laboratorio, si bien en la mayoría de los pacientes (pero no en todos) se observa elevación en la sangre de la inmunoglobulina E.
Una vez logrado el diagnóstico, es fundamental establecer la gravedad de la afección para planificar el tratamiento. Para ello, se usan diferentes cuestionarios que permiten evaluar la extensión y gravedad de las lesiones, así como también de la picazón, y las alteraciones en la calidad de vida y el sueño que presentan tanto los pacientes como la familia/cuidadores.

Los dermatólogos usan diferentes cuestionarios que permiten evaluar la extensión y gravedad de las lesiones, así como también de la picazón, y las alteraciones en la calidad de vida y el sueño
8) ¿Cómo se decide el tratamiento?
– En primer lugar, la selección del tratamiento dependerá de la severidad de la enfermedad (leve, moderada o grave), la extensión de la afección de la piel, la gravedad del picor y la afectación del sueño, así como la edad, las enfermedades coexistentes, y los tratamientos pasados y actuales.
Asimismo, los objetivos del tratamiento, dirigidos a mejorar la calidad de vida del paciente, son:
- Aliviar los signos y síntomas.
- Prevenir o reducir las recurrencias.
- Prevenir las exacerbaciones a largo plazo.

Inmediatamente después del baño, es clave hidratar la piel con humectantes y/o emolientes
9) ¿Qué medicamentos suele recetar el dermatólogo?
– En principio para las erupciones se indicarán medicamentos en crema para disminuir la inflamación como corticoides, tacrolimus o crisaborol. La fototerapia (exposición a una fuente de luz ultravioleta artificial) es otra opción de tratamiento y se puede utilizar tanto en niños como adultos.
Para los casos graves están indicados los tratamientos con medicamentos sistémicos (es decir que se dan por boca y o de forma inyectable) como el metotrexato, la ciclosporina, el dupilumab, el baricitinib, upadacitinib y abrocitinib que requieren vigilancia estricta y deben efectuarse siempre bajo supervisión médica.
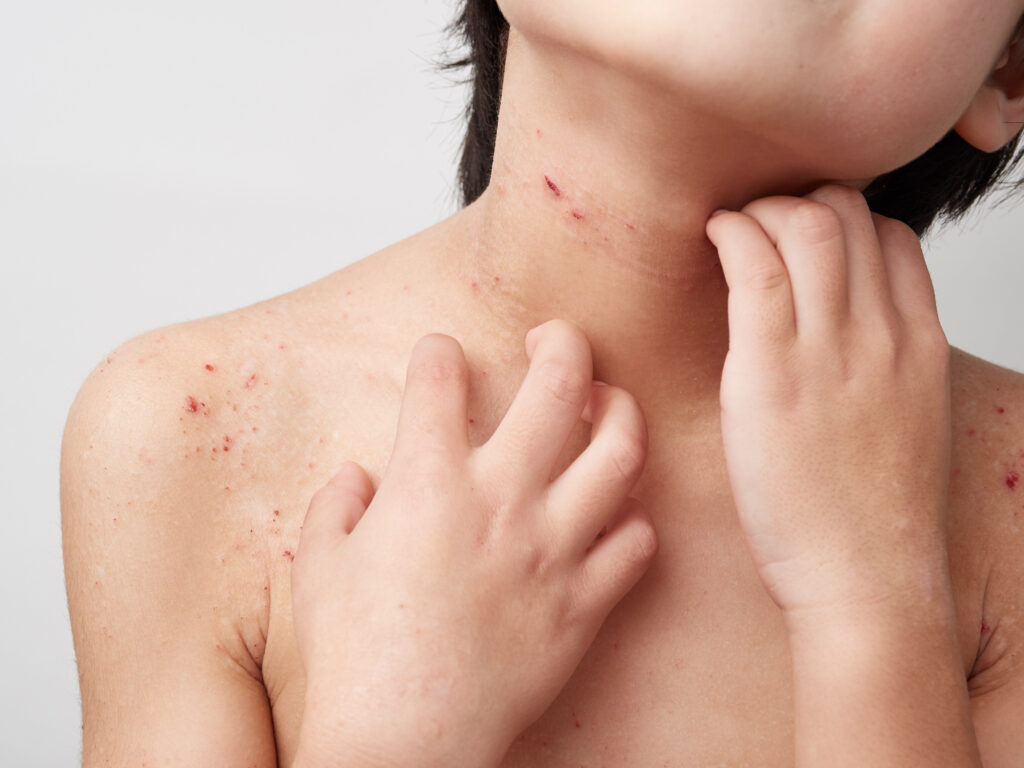
Las erupciones y la picazón pueden ocurrir todos los días o modificarse con el paso del tiempo, presentando períodos de mejoría y empeoramiento
10) ¿Cómo debe el paciente cuidar su piel?
– En todos los casos, y aún en etapas de calma de las erupciones, el cuidado de la piel es fundamental y debe incluir:
- Realizar baños diarios, cortos, con agua tibia, utilizando sustitutos del jabón o syndets (sin detergentes), o bien jabones cremosos y agregar mucílago de avena al agua del baño.
- Secar la piel suavemente, sin frotarla.
- Inmediatamente después del baño hidratar la piel con humectantes y/o emolientes (el uso de emolientes es considerado una estrategia de primera línea en el manejo de esta patología).
- Evitar infecciones y lo que pueda causar brotes o empeorar la enfermedad (como sudoración y los contactantes como maquillaje, esmaltes, perfumes, etc.).
- Utilizar ropa de algodón, de colores claros, holgada, evitando el contacto de su piel con prendas confeccionadas con tejidos sintéticos o lana.
- Si la enfermedad es severa, puede requerir hidratación continua mediante compresas húmedas con aplicación simultánea de cremas humectantes.
Fuentes de información: Sociedad Argentina de Dermatología, Sociedad Argentina de Pediatría
Autora: Lic. María Fernanda Cristoforetti. Derechos de reproducción: Sello Editorial Lugones®, Editorial Biotecnológica S.R.L. Se prohíbe la reproducción total o parcial de este artículo sin las autorizaciones de la autora y de la editorial. Obra registrada en la Dirección Nacional del Derecho de Autor, Ministerio de Justicia y Derechos Humanos de la República Argentina. Ciudad de Buenos Aires, Argentina.