Revisión actualizada de la fisiopatología, los avances diagnósticos y las terapias emergentes en la dermatitis seborreica, desde una perspectiva integrada y basada en la evidencia
Lugones Editorial©
La dermatitis seborreica (DS) es una dermatosis inflamatoria crónica y recurrente que afecta principalmente a áreas seborreicas como el cuero cabelludo, la cara y la parte superior del tronco. Es clave contar con una visión actualizada de sus mecanismos fisiopatológicos, los avances diagnósticos y las terapias emergentes para abordar las necesidades clínicas insatisfechas, particularmente en pacientes con formas graves, recurrentes o resistentes al tratamiento.
En este contexto, a través de una revisión narrativa de la literatura, los autores presentan una visión actualizada de los mecanismos fisiopatológicos de la DS y examinan críticamente las terapias actuales y los tratamientos emergentes, con foco en las vías moleculares, las estrategias de modulación del microbioma y los nuevos agentes terapéuticos.
Es clave contar con una visión actualizada de los mecanismos fisiopatológicos de la dermatitis seborreica, así como las terapias emergentes para abordar las necesidades clínicas insatisfechas
Introducción
La prevalencia global de la dermatitis seborreica (DS) se estima en 4,38%, con tasas más altas observadas en adultos (5,64%) en comparación con niños (3,70 %) y recién nacidos (0,23 %), con una variación geográfica considerable.
Entre las personas que viven con el VIH, la DS afecta del 20% al 83% de los pacientes, particularmente a aquellos con inmunosupresión avanzada o SIDA, y a menudo se considera un marcador clínico del estado inmunológico. En pacientes con enfermedad de Parkinson, la prevalencia oscila entre el 52% y el 59%, con DS reportada en más de la mitad de los casos.
Presentación clínica
La DS ocurre con mayor frecuencia en los hombres que en las mujeres. También se ha informado de una mayor incidencia entre los pacientes afroamericanos en comparación con las poblaciones blancas o asiáticas. La enfermedad sigue una distribución bimodal, con un primer pico en la infancia y un segundo en la edad adulta, particularmente entre los adultos jóvenes.
Clínicamente, se caracteriza por placas eritematosas cubiertas con escamas amarillentas o blanquecinas, a menudo asociadas con prurito. El prurito es el síntoma más frecuente, con intensidad variable entre los pacientes, y se informa más comúnmente en el cuero cabelludo.
Las manifestaciones clínicas pueden ser típicas o atípicas, con una considerable variabilidad interindividual. El diagnóstico diferencial es amplio y puede representar un desafío clínico en ciertos casos.
| Entidad | Características clínicas clave | Diferencias con DS | Áreas afectadas | Pistas y comentarios de diagnóstico |
| Psoriasis vulgar | Placas eritematosas bien demarcadas con escamas secas, blancas o plateadas. A menudo se extiende más allá de la línea del cabello (“signo de corona”) | Escamas más secas y gruesas; placas claramente demarcadas. La afectación de la uña y el área extensora es común | Cuero cabelludo, codos, rodillas, área sacra, uñas | Puede coexistir con DS (“Sebopsoriasis”). La afectación de las uñas y los extensores sugiere psoriasis. La histología o la respuesta al tratamiento pueden ayudar al diagnóstico |
| Dermatitis atópica | Eccema crónico, prurito intenso, xerosis. Lesiones lichenificadas o exudativas. A menudo comienza en la infancia | Prurito más severo. Distribución flexible. Antecedentes de atopia personal o familiar. Menos seborrea | Cara, cuello, pliegues, tronco | Puede coexistir con DS. Inmunológicamente distinto (predominio de Th2). Diagnóstico de la guía de distribución e historial |
| Tinea capitis/corpora | Placas escamosas anulares con bordes activos, a menudo con alopecia localizada o pelos rotos. Más común en niños | Fronteras activas bien definidas. No responde a los antifúngicos tópicos estándar. Puede presentarse con alopecia | Cuero cabelludo, cara, cuello | Diagnóstico por preparación de KOH y cultivo de hongos. En adultos, se sospecha si las lesiones son unilaterales o resistentes al tratamiento |
| Lupus cutáneo (discoide o subagudo) | Placas eritematosas con escala adherente y atrofia central. Fotosensibilidad. Puede dejar lesiones cicatriciales | Fotosensibilidad marcada. Escamas foliculares adherentes. Atrofia central. Lesiones permanentes | Cara, cuero cabelludo, área de la aurícula | ANA, anti-Ro/SSA puede ser positivo. La biopsia de piel y la inmunofluorescencia directa pueden ayudar a confirmar el diagnóstico. Sospechoso en casos refractarios |
| Rosácea seborreica | Eritema centrofacial persistente, telangiectasias, pápulas/pústulas. Escalas generalmente ausentes | Sin descamación grasienta. Presencia de enrojecimiento, telangiectasias, pápulas inflamatorias. Limitado a la cara | Nariz, mejillas, frente, barbilla | Puede coexistir con DS. Las lesiones inflamatorias y de enrojo apoyan el diagnóstico. Requiere un enfoque terapéutico distinto |
| Dermatitis de contacto (alérgica o irritante) | Lesiones pruriginosas eczematosas. Historial de exposición a productos tópicos | La distribución coincide con el área de contacto. Inicio repentino. Más exudación o irritación | Cara, cuello, cuero cabelludo (a menudo inducidos por cosméticos) | Confirme con la prueba de parche. Sospecho si se enciende con champús o cremas |
| Sífilis secundaria | Erupciones papulosquamosas, alopecia irregular (“comida por la matilla”), afectación de la mucosa y lesiones palmoplantares | Implicación sistémica. Distribución generalizada. Lesiones no grasientas. Contexto clínico relevante | Cuero cabelludo, tronco, palmas, mucosa | La serología (VDRL, TPHA) confirma. Considerar en casos atípicos o refractarios |
| Foliculitis/impétigo/celulitis | Lesiones pustulares o con costras con eritema, dolor y posible fiebre. | Infección aguda obarte. Sin descamación grasienta. Evolución rápida | Cara, cuero cabelludo, pliegues | La DS puede predisponer a infecciones secundarias. La DS puede predisponer a una infección secundaria; siempre evalúe la superinfección en lesiones inflamadas o exudativas |
Diagnóstico diferencial de la dermatitis seborreica
Fisiopatología
La fisiopatología de la DS se basa en la interacción de tres factores principales: alteraciones del microbioma cutáneo, disfunción de la secreción sebácea y respuesta inmune del huésped. También se ha propuesto una posible predisposición genética, aunque su relevancia clínica aún no está claramente definida.
El microbioma cutáneo desempeña un papel central, particularmente las levaduras del género Malassezia, principalmente M. globosa y M. restricta. Estas levaduras producen enzimas que hidrolizan los lípidos del sebo, generando metabolitos como el ácido oleico, capaces de alterar la barrera epidérmica e inducir inflamación. Estudios recientes también describen disbiosis bacteriana asociada, con mayor abundancia de Staphylococcus y otras bacterias en piel lesionada.
Desde el punto de vista inmunológico, Malassezia interactúa con el sistema inmune innato mediante receptores de reconocimiento de patrones como TLR2 y receptores tipo NOD, lo que activa cascadas inflamatorias y favorece la liberación de citoquinas proinflamatorias. Estas vías promueven respuestas inmunes Th1, Th2 y especialmente Th17, que contribuyen a la inflamación cutánea crónica característica de la enfermedad.
En conjunto, la DS se considera actualmente el resultado de una interacción compleja entre disbiosis microbiana, alteración de la barrera cutánea y activación inmunológica, con Malassezia actuando como un modulador clave de este proceso.
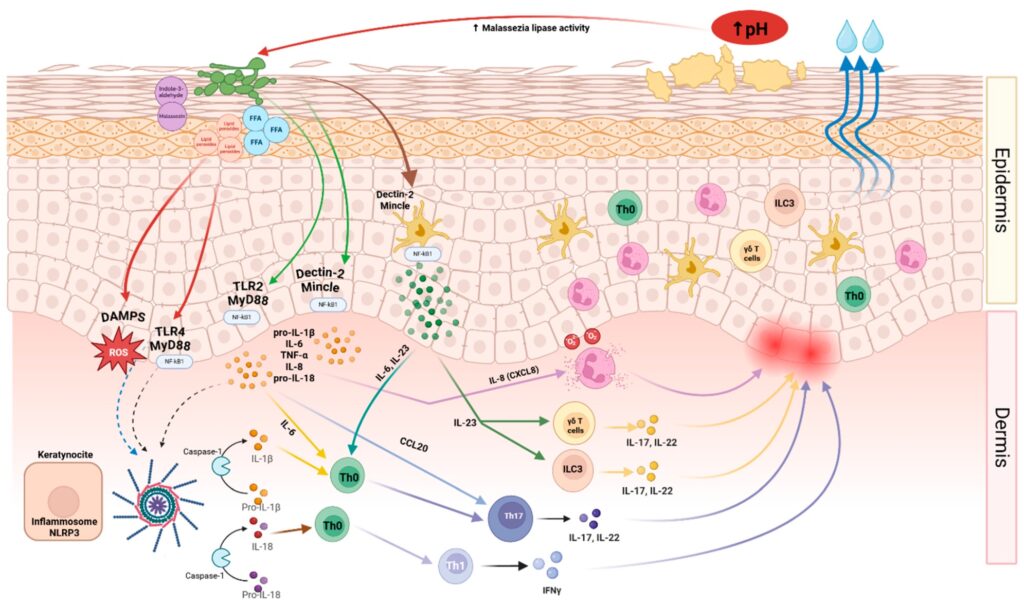
Mecanismos fisiopatológicos de la dermatitis seborreica
Factores desencadenantes y exacerbantes
La DS está influida por múltiples factores de riesgo. Se ha descrito mayor susceptibilidad en pacientes con infecciones virales (como VIH, VHC y SARS-CoV-2), trastornos neurológicos -especialmente enfermedad de Parkinson- y en situaciones de estrés psicológico. Los desequilibrios hormonales, en particular los relacionados con andrógenos, pueden estimular la actividad de las glándulas sebáceas y favorecer la proliferación de Malassezia. El sexo masculino también se considera un factor de riesgo.
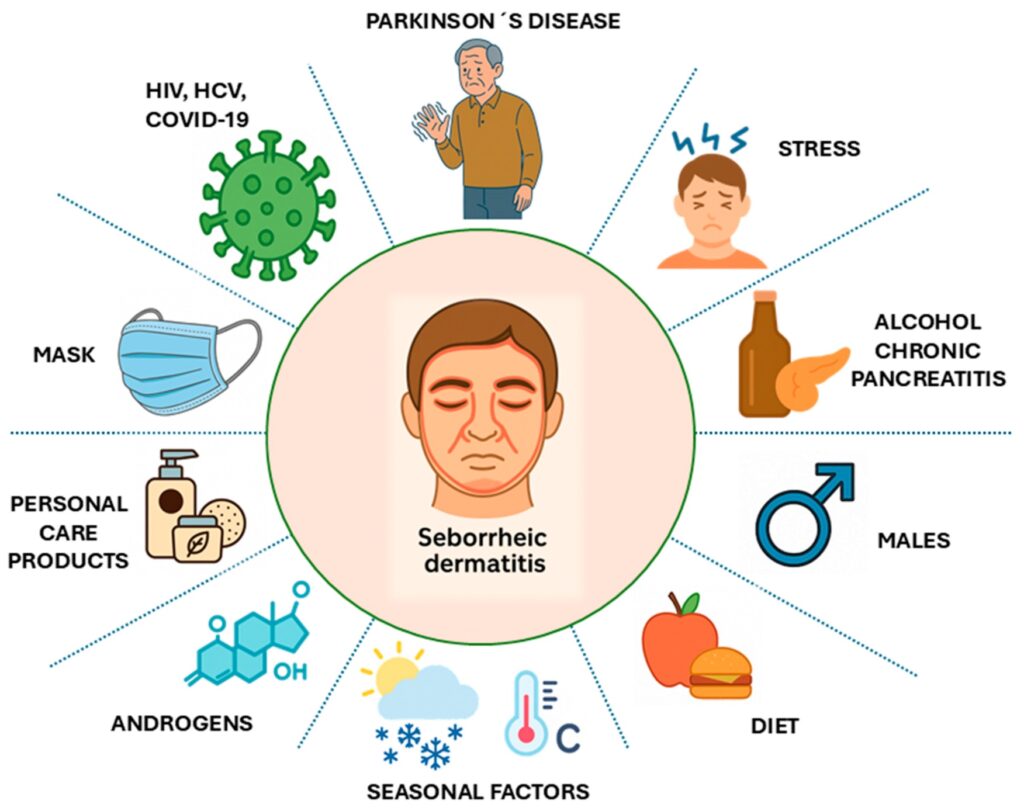
Principales factores asociados con la dermatitis seborreica.
Las condiciones climáticas modulan la expresión clínica: el clima frío y seco puede agravar la descamación y el prurito, mientras que los ambientes cálidos y húmedos favorecen la sudoración y el crecimiento fúngico, contribuyendo a brotes estacionales.
Entre otros factores potencialmente agravantes se incluyen hábitos dietéticos (alta ingesta de azúcares refinados, lácteos y grasas saturadas), consumo de alcohol, pancreatitis crónica, el uso prolongado de mascarillas y determinados productos para el cuidado de la piel, que pueden alterar la microbiota cutánea y favorecer la exacerbación de la enfermedad.
Diagnóstico
El diagnóstico de la DS es fundamentalmente clínico. Se basa en la presencia de placas eritematoescamosas mal delimitadas con escamas grasosas amarillentas, localizadas típicamente en áreas seborreicas como el cuero cabelludo, la cara y la parte superior del tronco, junto con un curso crónico y recurrente.
Actualmente no existen biomarcadores específicos, por lo que el diagnóstico depende del juicio clínico. La biopsia cutánea no se recomienda de rutina y se reserva para casos atípicos, resistentes al tratamiento o con dudas diagnósticas, especialmente frente a psoriasis, lupus eritematoso o dermatitis atópica.
En fototipos de piel más oscuros, el eritema puede ser menos evidente y presentarse con tonalidad violácea o hiperpigmentada, lo que puede dificultar el reconocimiento clínico. La hiperpigmentación posinflamatoria también es más frecuente en estos pacientes.
La dermoscopia puede ser útil en el diagnóstico diferencial, particularmente en el cuero cabelludo, donde suelen observarse vasos arborizantes y escamas finas blancas o amarillentas sobre fondo eritematoso, hallazgos que ayudan a diferenciar la DS de la psoriasis.
La afectación ocular es una manifestación subdiagnosticada, presente en aproximadamente 10–40% de los pacientes, y puede manifestarse como blefaritis, conjuntivitis o enfermedad del ojo seco, lo que requiere reconocimiento precoz y manejo interdisciplinario.
Aunque actualmente no hay biomarcadores validados, investigaciones recientes han identificado perfiles moleculares asociados a activación de vías IL-23/Th17 y Th22 mediante técnicas no invasivas como el tape stripping, lo que podría abrir nuevas posibilidades diagnósticas en el futuro.
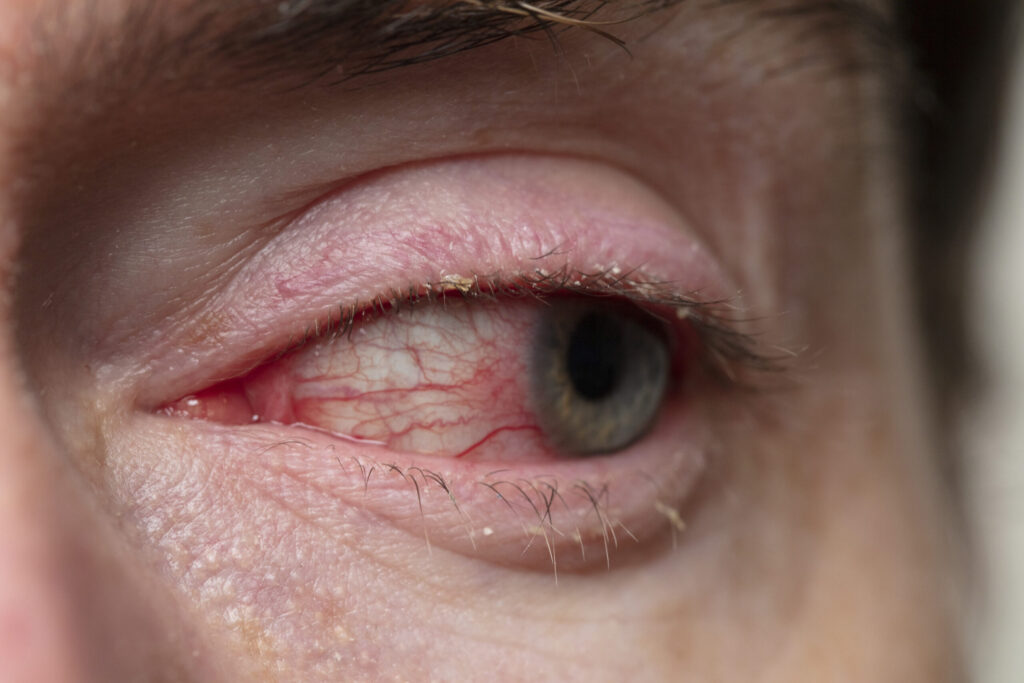
La afectación ocular es una manifestación subdiagnosticada, y puede manifestarse como blefaritis, conjuntivitis o enfermedad del ojo seco, lo que requiere reconocimiento precoz y manejo interdisciplinario
Tratamiento convencional
El tratamiento de la DS se orienta a controlar la inflamación, reducir la proliferación de Malassezia y restaurar la función de la barrera cutánea. Debido a su curso crónico y recidivante, la estrategia terapéutica debe individualizarse según la localización y la gravedad de la enfermedad.
Los antifúngicos tópicos constituyen la terapia de primera línea. Con frecuencia se combinan con corticosteroides tópicos, inhibidores de la calcineurina, queratolíticos o productos dermocosméticos, lo que puede mejorar el control clínico y reducir efectos adversos.
Los inhibidores tópicos de la calcineurina (pimecrolimus y tacrolimus) representan una alternativa no esteroidea útil, especialmente en áreas faciales sensibles, al inhibir la activación de células T y la producción de citoquinas proinflamatorias.
En formas graves o refractarias, pueden considerarse isotretinoína oral en dosis bajas por su efecto sebosupresor y antiinflamatorio, o antifúngicos sistémicos como fluconazol o itraconazol en cursos cortos.
Terapias emergentes y perspectivas futuras
Aunque las terapias convencionales suelen controlar la DS, las recaídas frecuentes y la limitada tolerabilidad de algunos tratamientos impulsan la búsqueda de nuevas estrategias terapéuticas.
- Inhibidores de PDE4
Los inhibidores de la fosfodiesterasa 4 (PDE4) representan una de las estrategias más prometedoras. El roflumilast tópico es el primer inhibidor de PDE4 aprobado para la DS y ha demostrado eficacia y buen perfil de seguridad en ensayos clínicos, con mejoría significativa del eritema, la descamación y el prurito. Otros inhibidores de PDE4, como crisaborol (tópico) y apremilast (oral), también han mostrado potencial en casos seleccionados.
- Terapias biológicas
Las terapias biológicas no están aprobadas para DS, pero observaciones clínicas en pacientes tratados por psoriasis sugieren que los inhibidores de IL-17 o IL-23 podrían mejorar la enfermedad en algunos casos, lo que respalda el papel del eje Th17 en su patogénesis. En cambio, dupilumab ha mostrado resultados variables e incluso puede inducir lesiones seborreicas en algunos pacientes.
Observaciones clínicas en pacientes tratados por psoriasis sugieren que los inhibidores de IL-17 o IL-23 podrían mejorar la dermatitis seborreica en algunos casos
- Inhibidores de JAK
Los inhibidores de JAK representan otra vía terapéutica emergente al modular múltiples citoquinas inflamatorias. El ruxolitinib tópico ha mostrado resultados prometedores para la DS facial en reportes preliminares, mientras que otros agentes como delgocitinib o inhibidores orales de JAK podrían ser útiles en casos refractarios o en fenotipos inflamatorios superpuestos.
- Terapias dirigidas al microbioma
El creciente conocimiento del microbioma cutáneo ha impulsado el interés en probióticos tópicos y terapias dirigidas al microbioma. Cepas como Lactobacillus crispatus o Lacticaseibacillus paracasei han mostrado resultados preliminares en la reducción de la gravedad de la enfermedad y la restauración del equilibrio microbiano. Sin embargo, la evidencia clínica aún es limitada.
- Modulación de la barrera cutánea
La restauración de la barrera epidérmica es otra estrategia emergente. Formulaciones con ceramidas, colesterol, ácido linoleico o niacinamida podrían mejorar la integridad de la barrera cutánea y reducir la inflamación, especialmente como complemento de los tratamientos antifúngicos o antiinflamatorios.
En conjunto, estas estrategias reflejan un cambio hacia enfoques terapéuticos que modulan la inflamación, el microbioma y la función de barrera, aunque se requieren estudios clínicos adicionales para definir su papel en la práctica clínica.

Estos pacientes tienen un mayor riesgo de ansiedad, depresión, baja autoestima y deterioro social. La carga de la calidad de vida se ha subestimado históricamente a pesar de la relevancia clínica de la enfermedad
Conclusiones
A pesar de la eficacia de las terapias convencionales, un subconjunto de pacientes con DS continúa experimentando una afectación facial refractaria, recidivante o persistente.
En este contexto, los tratamientos emergentes brindan una oportunidad para apuntar a los mecanismos fisiopatológicos subyacentes y lograr un control de la enfermedad más duradero. Su mayor desarrollo y validación en estudios clínicos bien diseñados será esencial para avanzar hacia un manejo más preciso y personalizado de este trastorno inflamatorio crónico de la piel.

Las terapias emergentes brindan una oportunidad para apuntar a los mecanismos fisiopatológicos subyacentes y lograr un control de la enfermedad más duradero
Dermatitis seborreica: diagnóstico y terapias emergentes
Fuente
Navarro Triviño FJ, Velasco Amador JP, I Rivera. Seborrheic dermatitis revisited: pathophysiology, diagnosis, and emerging therapies. A narrative review. Biomedicines 2025;13(10).